Viêm da tiết bã nhờn (Seborrheic Dermatitis) gặp ở hai nhóm bệnh nhân với những đặc điểm lâm sàng riêng biệt ở cả người lớn và trẻ em. Ở trẻ nhỏ trên lâm sàng đặc trưng bởi những vẩy nón màu vàng phân bố ở da đầu, mặt, vùng quấn tã và có thể tự khỏi.Ở người lớn viêm da chủ yếu vị trí tại da đầu, mặt và trước ngực có thể kèm theo ngứa không tương xứng với mức độ tương đối nhẹ của vẩy và hồng ban. Điều trị bao gồm các thuốc sử dụng tại chỗ và toàn thân.
1. Tổng quát:
Viêm da tiết bã là bệnh lý viêm da mạn tính và hay tái phát, ảnh hưởng đến các vị trí có nhiều tuyến bã nhờn trên cơ thể (phân bố bã nhờn) và các nếp gấp như nách, bẹn.. Thường liên quan đến nấm Malasezia furfu. Tổn thương nặng nề hơn do ức chế miễn dịch hoặc suy giảm miễn dịch nên bệnh nhân HIV hay Parkison thường bị nặng hơn
Viêm da tiết bã nhờn ở trẻ em là tình tạng tương đôì phổ biến ỏ trẻ nhỏ và có thể gây nhầm lẩn vói viêm da tạng dị ứng ở trẻ nhỏ. Bệnh nguyên của viêm da tiết bã còn chưa rõ. Trẻ nhỏ bị viêm da tiết bã không liên quan đến việc tái phát viêm da sau khi trưởng thành.
Viêm da tiết bã nhờn thể ở người lớn thường ít gặp hơn , nhẹ hơn nhưng lại dai dẳng hơn. Thường gặp nhất ở đàn ông trưởng thành và vị trí thường gặp là ở trên thân người tại những nang lông và hay gọi viêm nang lông do tiết bã nhờn. Mặc dù tên gọi là như vậy nhưng vẫn chưa phát hiện ra sự thay đổi cả về số lượng và chất trong quá trình tiết chát bã nhờn ở cả trẻ nhỏ và người lớn. Pityrosporum ovale được tìm thấy với sô’ lượng lởn hơn trên da bình thường ở những bệnh nhân viêm da tiết bà nhờn và có một tỷ lệ bệnh nhân đáp ứng vói liệu pháp kháng nấm tại chỗ. Những dẫn chứng này rỏ ràng coi Pityrosporum ovale như là yếu tô’ bệnh nguyên mặc dù chưa xác định được yêu tô này có vai trò tiên phát hay thứ phát.
- Triệu chứng lâm sàng viêm da tiết bã
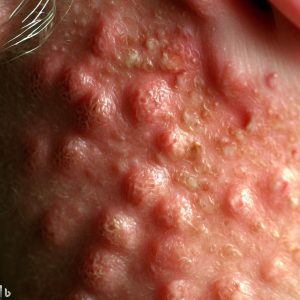
o Người lớn: triệu chứng lâm sàng thể hiện bởi tình trạng viêm da mạn tính và ngứa rát với các vảy màu vàng, bong tróc, nhờn. Vị trí hay gặp nhấy là da đầu, các nếp gấp như ngực và nách.
o Trẻ nhỏ (Infants): Có thể ảnh hưởng đến vùng quấn tã và xuất hiện các tổn thương dạng chàm cấp tính ảnh hưởng đến các nếp gấp bẹn. Có thể cùng tồn tại với viêm da tiết bã ở các bộ phận khác của cơ thể (ví dụ: mặt, vùng sau tai và nách). Thường bị nhầm lẫn với hăm tã do nấm Candida.
o Chẩn đoán
o Chẩn đoán ban đầu tốt nhất và chính xác nhất: lâm sàng. Sinh thiết da cho thấy viêm da phù nề cấp tính, bán cấp hoặc mãn tính hỗ trợ chẩn đoán. Cân nhắc xét nghiệm HIV trong trường hợp viêm da tiết bã nghiêm trọng và kháng trị.
Các yếu tố thuận lợi của bệnh: Da bị nhờn và các tuyến tiết dầu hoạt động mạnh như hoạt động thể dục thể thao, Có sự ảnh hưởng của hormon lên đơn vị nang lông tiết bã. Do di truyền. Tình trạng căng thẳng stress tinh thần, Parkinson, bệnh tâm thần. Bệnh nhân suy giảm miễn dịch như mắc HIV.
3. Điều trị
3.1 Lựa chọn điều trị
o Lựa chọn đầu tay: Kem bôi tại chỗ hoặc dầu gội chống nấm tại chỗ như kẽm pyrithione, ketoconazole, ciclopirox hoặc selen sulfide. Có thể sử dụng steroid tại chỗ trong thời gian ngắn cho các tổn thương viêm cấp tính.
Các thuốc trị viêm da tiết bã chứa hoạt chất có thể làm bong vảy tại chỗ giúp như: salicylic Acid, Acid Lactic, Urea, Propylene glycol.
o Lựa chọn thứ hai: Thuốc kháng nấm đường uống (ví dụ, itraconazole hoặc terbinafine) cho bệnh nghiêm trọng và kháng trị.
Các steroid yếu dùng tại chỗ cùng có tác dụng (như kem hydrocortison 1% bôi ở mặt và các nếp gấp), nhưng cũng như điều trị bàng nhóm imidazol, bệnh có khuynh hướng tái phát.
Các imidazol đưòng uống có hiệu quả nhưng chỉ nên cân nhắc khi dùng tại chỗ thất bại, và không nên dùng liên tục trong thòi gian dài. Viêm nang tăng tiết bã nhòn đặc biệt khố điều trị và có thể chỉ đáp ứng với imidazol toàn thân.
3.2 Điều trị cụ thể
| Thuốc | Liều lượng /Công thức | Sử dụng | Tác dụng phụ | ||
| Loại thuốc | thuốc chống nấm | Ketoconazole | 2% Dầu gội, kem, gel hoặc bọt | Da đầu hoặc da: Hai lần/tuần × 4 tuần, sau đó một lần/tuần để duy trì. | ICD † ở <1% bệnh nhân. Ngứa, cảm giác nóng rát và khô ở 3% bệnh nhân. |
| bifonazol | 1% dầu gội, kem hoặc thuốc mỡ | Da đầu: cách ngày hoặc mỗi ngày một lần. Da: ngày 1 lần. |
ICD ở 10% bệnh nhân. | ||
| Miconazole | Kem | Da: 1–2 lần mỗi ngày. | ICD, ngứa, cảm giác nóng rát. | ||
| Ciclopirox Olamine | 1,5% dầu gội, kem, gel hoặc kem dưỡng da | Da đầu: 2–3 lần/tuần × 4 tuần, sau đó một lần/tuần để duy trì. Da: hai lần mỗi ngày. |
ICD ở <1% bệnh nhân. Cảm giác ngứa, rát ở 2% bệnh nhân. | ||
| Selen sunfua | dầu gội đầu 2,5% | Da đầu: Hai lần/tuần × 2 tuần, sau đó một lần/tuần × 2 tuần. Lặp lại sau 4–6 tuần. | ICD ở ~3% bệnh nhân. Da đầu đổi màu nâu cam. | ||
| Kẽm Pyrithione | dầu gội đầu 1% | Da đầu: 2–3 lần/tuần. | ICD ở ~3% bệnh nhân. | ||
| Cortico-steroid | Hydrocortison | 1% kem | Da: 1–2 lần mỗi ngày. | Nguy cơ teo da, giãn mao mạch, viêm nang lông, rậm lông và giảm sắc tố da khi sử dụng kéo dài. | |
| Betamethasone dipropionate | kem dưỡng da 0,05% | Da đầu và da: 1-2 lần mỗi ngày. | |||
| Desonit | 0,05% kem dưỡng da, gel | Da đầu và da: 2 lần mỗi ngày. | |||
| Fluocinolon | 0,01% dầu gội, kem dưỡng da hoặc kem | Da đầu hoặc da: Một hoặc hai lần mỗi ngày. | |||
| điều hòa miễn dịch | Pimecrolimus | 1% kem | Da: 1–2 lần mỗi ngày. | Nguy cơ ung thư da và ung thư hạch khi sử dụng kéo dài. | |
| tacrolimus | thuốc mỡ 0,1% | Da: 1–2 lần mỗi ngày × 4 tuần, sau đó 2 lần/tuần để duy trì. | |||
| Điều khoản khác | Nhựa than | dầu gội đầu 4% | Da đầu: 1–2 lần/tuần. | Viêm nang lông cục bộ, ICD trên ngón tay, làm trầm trọng thêm bệnh vẩy nến, teo da, giãn mao mạch, tăng sắc tố. Nguy cơ ung thư biểu mô tế bào vảy khi sử dụng kéo dài. | |
| Liti gluconat/succinat | 8% thuốc mỡ hoặc gel | Da: hai lần mỗi ngày × 8 tuần. | ICD ở <10% bệnh nhân. | ||
| Metronidazol | gel 0,75% | Da: hai lần mỗi ngày × 4 tuần. | Hiếm khi tiếp xúc nhạy cảm với việc sử dụng kéo dài. | ||
| quang trị liệu | UVB: Liều tích lũy 9,8 J/cm2 | Ba lần/tuần × 8 tuần hoặc cho đến khi thanh toán bù trừ. | Cảm giác nóng rát, ngứa ngáy trong/sau khi điều trị. Nguy cơ khối u sinh dục khi sử dụng kéo dài. | ||
| Toàn thân | Itraconazole | Uống: 200 mg | Mỗi ngày một lần × 7 ngày, sau đó mỗi ngày một lần × 2 ngày/tháng để duy trì. | Hiếm gặp: nhiễm độc gan. | |
| Terbinafine | Uống: 250 mg | Một lần mỗi ngày × 4–6 tuần hoặc 12 ngày hàng tháng × 3 tháng. | Hiếm gặp: nhịp tim nhanh và mất ngủ. | ||
Tài liệu tham khảo:
- ^ Tác giả: Luis J. Borda and Tongyu C. Wikramanayake, Seborrheic Dermatitis and Dandruff: A Comprehensive Review, NCBI.
Leave a Reply