Tật nứt đốt sống là một khuyết tật của ống thần kinh do sự không đóng kín của cột sống. Tật nứt đốt sống có thể được chẩn đoán trước sinh bằng siêu âm hoặc gợi ý bởi sự tăng nồng độ α-fetoprotein trong nước ối và huyết thanh của người mẹ. Nứt đốt sống là một trong những dị tật bẩm sinh phổ biến nhất, với tỷ lệ ở Mỹ khoảng 1/1500 trẻ em.
1. Định nghĩa tật nứt đốt sống
Loạn sản tủy sống còn gọi là khiếm khuyết ống thần kinh (NTD), có nguồn gốc từ sự phát triển bất thường của hệ thần kinh trung ương. Thất bại trong việc đóng kín của ống thần kinh có thể xảy ra ở bất kỳ vị trí nào dọc theo chiều dài của ống sống, với sự liên quan của tủy sống và não bộ. Sự phát triển bất thường này xảy ra trong tháng đầu của thai kỳ, vì vậy phần lớn các trường hợp này xuất hiện trước khi người phụ nữ biết họ đang mang thai.
Tật nứt đốt sống còn gọi là tật đốt sống chẻ đôi một thuật ngữ đề cập đến một phạm vi rộng các dị dạng. Trong các tài liệu gần đây, thuật ngữ “nứt đốt sống” được tránh sử dụng càng nhiều càng tốt vì thuật ngữ này đề cập đến các dị dạng mà đốt sống thật sự bị chẻ đôi. Thuật ngữ “Dị tật ống sống đóng không kín” bao gồm nhiều tình trạng hơn. Trong thực hành hàng ngày, vấn đề quan trọng nhất cần được phân biệt là ống sống đóng không kín thể ẩn và ống sống đóng không kín thể mở.
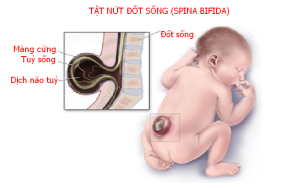
2. Các dạng dị tật ống sống
Các dạng khác nhau của dị tật ống sống đóng không kín có biểu hiện lâm sàng rất khác nhau, có thể biểu hiện lâm sàng kín đáo và được phát hiện một cách tình cờ hoặc có biểu hiện nặng nề dẫn đến biến chứng hoặc tử vong sớm. Tortori-Donati và cộng sự đưa ra bảng phân loại như sau:
| Dị tật ống sống đóng không kín thể mở (95%) |
| > Thoát vị tủy- màng tủy (Myelomeningocele)
> Thoát vị tủy (Myelocele) > Thoát vị màng tủy- tủy chẻ đôi (hemimyelomeningocel) > Thoát vị tủy chẻ đôi (hemimyelocele) |
| Dị tật ống sống đóng không kín thể kín (5%) |
| Có khối dưới da |
| (1) Vùng thắt lưng cùng |
| > U mỡ với khiếm khuyết màng cứng (Lipoma with dural defect)
> Thoát vị tủy- màng tủy- mỡ (lipomyelomeningocele) > Thoát vị tủy- mỡ (lipomyeloschisis) > Thoát vị tủy dạng nang vùng thắt lưng cùng (terminal myelcystocele) > Thoát vị màng tủy (Meningocele) |
| (2) Vùng cổ ngực |
| > Thoát vị tủy dạng nang vùng cổ ngực (Non-terminal myelocystocele)
> Thoát vị màng tủy (Meningocele) |
| Không có khối dưới da |
| (1) Nứt đốt sống đơn thuần |
| > U mỡ trong màng cứng (Intradural lipoma)
> U mỡ dây tận cùng (Filar lipoma) > Dây tận cùng dính chặt (Tight filum terminale) > Tồn tại nang cùng (Persisitent terminal ventricle) > Xoang bì (Dermal sinus) |
| (2) Nứt đốt sống phức tạp |
| > Rối loạn sự hợp nhất của sụn sống ở đường giữa (Disorders of midline notochordal integration)
> Dò ruột vùng lưng (dorsal enteric fistula) > Nang thần kinh ruột (Neurenteric cysts) > Tủy sống chẻ đôi (Diastematomyelia) > Rối loạn quá trình cấu thành sụn sống (Disorders of notochodal formation) > Thiểu sản cột sống cùng (caudal agenesis) > Rối loạn phát triển đốt sống (segment spinal dysgenesis) |
Đối với tật nứt đốt sống thể mở, sau khi sinh trẻ thường cần được mổ đóng lại ở vị trí bị thoát vị, và hơn 85% trẻ cần được dẫn lưu não thất phúc mạc hoặc nội soi phá sàn não thất III trong trường hợp có giãn não thất. Mức độ yếu liệt và khả năng đi lại của trẻ sẽ phụ thuộc vào vị trí và mức độ đốt sống bị khiếm khuyết.
Đối với tật nứt đốt sống thể kín, trẻ không cần phải phẫu thuật sớm sau sinh. Không cần phải đặt dẫn lưu não thất phúc mạc và khả năng đi lại của trẻ không phải lúc nào cũng bị ảnh hưởng.
Trẻ bị dị tật ống sống đóng không kín cần được phối hợp nhiều chuyên ngành trong điều trị và được quản lý lâu dài bao gồm những nguyên tắc sẽ được mô tả kỹ hơn trong phần hướng dẫn. Tiếp cận người bệnh sớm nhất đầy đủ và toàn diện là nền tảng để điều trị, chăm sóc và quản lý tốt nhất trẻ bị tật nứt đốt sống.
3. Dịch tễ học tật nứt đốt sống
Khoảng 5% dân số bị dị tật ống sống đóng không kín thể kín (Sandler, 2010). Các loại nứt đốt sống khác, tỷ lệ thay đổi theo từng nước từ 0,1 đến 5 trên 1000 trẻ sinh ra (Özek và cộng sự, 2008). Ở các nước phát triển, tỷ lệ trung bình là 0,4 trên 1000 trẻ sinh ra (Kondo và cộng sự, 2009). Ở Hoa Kỳ , tỷ lệ này là 0,7 trên 1000 (Canfield, 2006), và ở Ấn Độ khoảng 1,9 trên 1000 trẻ sinh ra (Bhide, 2013).
Hiện tại, số trẻ sinh ra bị dị tật nứt ống sống giảm ở nhiều nước do những người trong độ tuổi sinh đẻ được khuyến cáo sử dụng thường quy axit folic (vitamin B9) dự phòng. Bên cạnh đó, việc tầm soát trước sinh tốt hơn trong những thập niên gần đây bằng siêu âm và alphafoetoprotein huyết thanh trong thai kỳ, có thể dẫn đến phá thai sau đó, nên số trẻ bị dị tật nói chung và tật nứt đốt sống nói riêng sinh ra giảm.
Nguy cơ trẻ bị tật nứt đốt sống có thể gặp ở nhiều đối tượng khác nhau. Tuy nhiên, những cặp bố mẹ đã có con bị dị tật này hoặc khiếm khuyết ống thần kinh khác thì nguy cơ sinh con thứ 2 bị nứt đốt sống tăng lên 4%. Cặp bố mẹ đã có hai trẻ bị tật nứt đốt sống thì có nguy cơ tăng 10% sinh thêm trẻ bị dị tật này. Khi bố hoặc mẹ bị tật nứt đốt sống, con sinh ra sẽ có 4% khả năng bị dị tật này (Cheschier, 2003). Mỗi năm có khoảng 1500 trẻ sinh ra bị tật nứt đốt sống ở Hoa Kỳ (Canfield, 2006).
Vào thời điểm này, chúng ta chưa có được con số chi tiết về tỷ lệ mắc hàng năm và tỷ lệ hiện mắc dị tật nứt đốt sống/não úng thủy ở Việt Nam. “Hiện tại không có dữ liệu về khiếm khuyết của trẻ sinh ra ở Việt Nam. Chúng ta chưa có một bộ phận chịu trách nhiệm về việc đăng ký hoặc theo dõi trẻ sinh ra bị khiếm khuyết. Tuy nhiên, Việt Nam có những chính sách mạnh mẽ nhằm đem lại sự công bằng trong chăm sóc sức khỏe cho người dân, cũng như cấu trúc chăm sóc sức khỏe ban đầu tốt. Vì vậy, việc theo dõi khuyết tật ở trẻ sinh ra là có thể thực hiện được.” (Truong Hoang, 2013).
4. Yếu tố nguy cơ
Những người trong độ tuổi sinh đẻ có nguy cơ sinh ra trẻ bị tật nứt đốt sống gồm:
- Các cặp đôi mà một hoặc cả hai người bị tật nứt đốt sống, hoặc gia đình có tiền sử dị tật ống thần kinh.
- Con trong lần mang thai trước bị dị tật nứt đốt sống.
- Phụ nữ bị đái tháo đường.
- Phụ nữ dùng một số loại thuốc chống động kinh (ví dụ: axit valproic).
- Phụ nữ bị bệnh Coeliac (không dung nạp gluten) hoặc tình trạng hấp thu dinh dưỡng bị ảnh hưởng.
- Phụ nữ tăng cân trầm trọng (ví dụ BMI>30).
- Phụ nữ mới được phẫu thuật điều trị béo phì (không nên có thai trong 2 năm để giảm nguy cơ dị tật ống thần kinh).
- Các yếu tố khác có thể đóng góp vào nguy cơ dị tật ống thần kinh: hút thuốc lá, uống rượu, tăng thân nhiệt, yếu tố môi trường (ví dụ: ô nhiêm môi trường do hóa chất công nghiệp, dung môi)
(Nguồn theo Hiệp hội Tật nứt đốt sống / Não úng thủy Quốc tế)
Leave a Reply