Thải ghép tối cấp và thải ghép tế bào đều là những phương pháp thải ghép trong ghép thận. Thải ghép tối cấp là phương pháp thải ghép nhanh chóng và hiệu quả bằng cách loại bỏ toàn bộ hoặc một phần tạm thời của hệ thống miễn dịch của bệnh nhân. Trong khi đó, thải ghép tế bào là quá trình loại bỏ tế bào miễn dịch từ người cho ghép vào người bệnh để tránh sự phản ứng miễn dịch. Cả hai phương pháp này đều được sử dụng để giảm nguy cơ phản ứng tức thời và tăng khả năng thích nghi của cơ thể với tế bào ghép.
1. Thải ghép tối cấp (hyperacute rejection)
1.1 Nguyên nhân
– Do hiện diện kháng thể độc tế bào với nồng độ cao trong huyết thanh của người nhận, chống lại các kháng nguyên của người cho (quan trọng nhất là các kháng nguyên HLA) thường biểu hiện trên tế bào nội mô mạch máu thận ghép.
– Thải ghép tối cấp về bản chất là thải ghép thể dịch nặng và tức thì, xảy ra do hiện diện:
+ Kháng thể kháng HLA ở người nhận, xuất hiện sau những lần truyền máu, có thai, hoặc ghép tạng trước đó.
+ Kháng thể kháng ABO khi ghép bất tương hợp nhóm máu.
+ Kháng thể kháng các kháng nguyên không phải HLA, chẳng hạn MICA hay các kháng nguyên khác, hiện diện trên tế bào nội mô.
1.2 Chẩn đoán thải ghép tối cấp
1.2.1. Lâm sàng: Xảy ra tức thì trong những phút hay giờ đầu tiên sau tái tưới máu thận. Biểu hiện: thận mất chức năng nguyên phát hay ngưng đột ngột nước tiểu.
1.2.2. Cận lâm sàng:
– Siêu âm Doppler thận ghép tại phòng mổ hoặc sau mổ đánh giá tưới máu nhu mô thận và loại trừ huyết khối động hoặc tĩnh mạch thận.
– Giải phẫu bệnh học thận ghép: Đại thể thận tím, phù nề và xuất huyết. Vi thể: tế bào nội mô hoại tử, bong khỏi lớp màng đáy kèm hoạt hóa hệ thống đông máu có thể dẫn tới đông máu thứ phát. Nếu mô thận chưa hoại tử hoàn toàn, có thể thấy C4d dương tính ở mao mạch và động mạch, xác nhận nguồn gốc thể dịch của thải ghép (do hoạt hóa bổ thể theo con đường cổ điển bởi kháng thể kháng người cho) và giúp chẩn đoán phân biệt với huyết khối động hoặc tĩnh mạch thận nguyên phát.
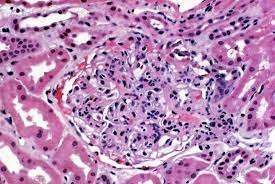
1.2.3. Tiên lượng: xấu vì thường phải cắt bỏ thận ghép.
1.3 Điều trị thải ghép tối cấp
– Giải pháp duy nhất là cắt bỏ thận ghép vì nguy cơ hoạt hóa đông máu thứ phát dẫn tới đông máu nội mạch lan tỏa, cơ địa chảy máu và vỡ thận ghép.
1.4 Dự phòng thải ghép tối cấp
– Thực hiện thường qui phản ứng chéo trước ghép giữa huyết thanh người nhận và lympho T và B của người cho (bằng kỹ thuật độc tế bào lệ thuộc bổ thể và hoặc flow cytometry).
– Các kỹ thuật tầm soát kháng thể mới (Luminex) giúp thải ghép tối cấp rất hiếm xảy ra. Tuy nhiên, ghép thận với nguy cơ miễn dịch cao như: ghép thận lại, ghép thận với phản ứng chéo dương tính, ghép thận bất tương hợp nhóm máu ABO… thì tỷ lệ thải ghép cấp thể dịch nặng, kể cả thải ghép tối cấp, tăng lên đáng kể sau ghép, dù đã thực hiện các biện pháp dự phòng chuyên biệt như hấp phụ miễn dịch, IV Ig, rituximab hoặc cắt lách.
2. Thải ghép cấp tế bào (acute T-cell mediated rejection)
2.1 Chẩn đoán
2.1.1. Lâm sàng: Đây là hình thức thải ghép thường gặp nhất, thường xảy ra giữa ngày thứ 10 và tháng thứ 3 sau ghép.
+ Triệu chứng mệt mỏi toàn thân, sốt, đau thận ghép (do phản ứng viêm của phúc mạc quanh thận ghép), tăng huyết áp, có hoặc không thiểu niệu.
+ Ở giai đoạn sớm sau ghép, có thể biểu hiện: ngưng trệ trị số creatinine huyết thanh ở mức tương đối cao, dù trước đó chức năng thận đang cải thiện.
2.1.2. Cận lâm sàng:
+ Creatinine huyết thanh tăng >20% trị số cơ bản trước đó)
+ Natri niệu có thể giảm hoặc không.
+ Các xét nghiệm hình ảnh học (siêu âm Doppler thận ghép, xạ hình thận, chụp cắt lớp ổ bụng) giúp loại trừ các biến chứng mạch máu hay đường niệu là nguyên nhân của rối loạn chức năng thận.
2.1.3. Chẩn đoán xác định
+ Sinh thiết được chỉ định khi đã loại trừ các nguyên nhân khác.
+ Về phương diện giải phẫu bệnh học, thải ghép cấp tế bào gồm 2 thành phần, ống thận-mô kẽ (viêm ống thận và thâm nhiễm viêm mô kẽ) và hoặc mạch máu (viêm nội mô mạch máu). Hình thức và độ nặng của các tổn thương mô học theo phân loại Banff năm 2009 quyết định đáp ứng với điều trị và tiên lượng.
2.1.4. Tiên lượng: Thải ghép cấp làm suy giảm khả năng sống còn của thận ghép trung hạn và dài hạn, đặc biệt khi thải ghép cấp muộn và creatinine huyết thanh không hồi phục về trị số cơ bản ban đầu.
2.1.5. Một số hình thức thải ghép cấp đặc biệt
+ Thải ghép cấp tế bào gia tốc (accelerated acute T-cell mediated rejection): xảy ra ở tuần đầu sau ghép, nghĩa là trước thời điểm thông thường của thải ghép cấp tế bào, thường gặp ở bệnh nhân đã được mẫn cảm trước đó với các kháng nguyên của thận ghép, vì thế phản ứng miễn dịch nhớ lại, huy động các lympho T và B nhớ. Cơ chế sinh bệnh học: thông thường là thải ghép cấp hỗn hợp với thành phần tế bào và thể dịch cùng tồn tại; nhưng 1 số thải ghép cấp gia tốc thuần túy chỉ gồm thành phần tế bào, không có sự hiện diện của kháng thể kháng người cho, do đó C4d âm tính trên các mẫu sinh thiết. Do đó bên cạnh việc đánh giá miễn dịch thể dịch trước ghép, cần đánh giá miễn dịch tế bào của người nhận chống lại người cho bằng kỹ thuật ELIPOT để giúp hướng dẫn cách thức điều trị dẫn nhập. Các lympho nhớ chịu trách nhiệm trong hình thức thải ghép này ít nhạy cảm với các thuốc UCMD, do đó dự phòng thải ghép cấp gia tốc là biện pháp hữu hiệu nhất.
+ Thải ghép dưới mức lâm sàng (subclinical rejection): Phát hiện khi sinh thiết thận thường qui với chức năng thận bình thường hoặc ổn định. Tần suất và ý nghĩa lâm sàng của các trường hợp này tùy thuộc phác đồ UCMD (cyclosporin hay tacrolimus), cách thức điều trị dẫn nhập (kháng thể đơn dòng hay đa dòng) và nguy cơ miễn dịch trước ghép (số bất tương hợp HLA, tình trạng mẫn cảm trước ghép và bệnh sử thải ghép cấp trước đó).
+ Thải ghép cấp và cytomegalovirus (CMV): Do phản ứng chéo giữa kháng nguyên virus và kháng nguyên HLA của thận ghép được nhận diện bởi các lympho T đặc hiệu, mối liên hệ này diễn ra theo 2 chiều: một mặt, điều trị thải ghép cấp, nhất là khi sử dụng kháng thể đa dòng hay đơn dòng độc lympho bào, có thể tạo điều kiện xuất hiện nhiễm trùng CMV (sơ nhiễm từ người cho hoặc tái hoạt virus); mặt khác, nhiễm trùng CMV với các đặc tính điều hòa miễn dịch cũng có thể tạo điều kiện xuất hiện thải ghép cấp. Dự phòng hữu hiệu CMV với valganciclovir đường uống từ 3 đến 6 tháng, ngoài tác dụng kháng CMV, còn giúp ngăn ngừa thải ghép cấp, có thể góp phần cải thiện sống còn lâu dài của thận ghép và bệnh nhân.
2.2 Điều trị
– Kết hợp các thuốc UCMD là nguyên tắc căn bản trong điều trị bệnh nhân ghép thận. Nguy cơ thải ghép cấp thay đổi theo các phác đồ UCMD, trong đó kết hợp tacrolimus, mycophenolate mofetil và corticosteroid có tỷ lệ thải ghép cấp thấp nhất (10-15%).
– Khi thải ghép cấp vẫn xảy ra cần tăng cường UCMD ngay. Khi bệnh cảnh lâm sàng rõ ràng, nghĩa là không có nguyên nhân nào khác giải thích rối loạn chức năng thận, hoặc có chống chỉ định sinh thiết thận, bắt đầu ngay corticosteroid liều tấn công (methylprednisolone 250-500 mg/ngày, 3 ngày liên tiếp). Nếu diễn tiến lâm sàng không thuận lợi sau điều trị ban đầu này, cần thiết sinh thiết thận để có chẩn đoán chính xác và hướng dẫn điều trị tiếp theo.
– Nếu sinh thiết thận được, điều trị chống thải ghép có thể dựa trên phân loại Banff. Đa số thải ghép ống thận-mô kẽ (Banff độ1) nhạy cảm với corticosteroid, do đó, điều trị bước đầu là corticosteroid tĩnh mạch, liều tấn công mỗi ngày, 3-5 ngày. Ngược lại, thải ghép với thành phần mạch máu (Banff độ 2 và 3) có thể kháng corticosteroid, cần điều trị với kháng thể độc lympho bào, như thymoglobulin, ATG (antithymocyte globulin), hoặc OKT3. Đôi khi, các điều trị này được dùng ngay từ đầu. Vd: ATG (Thymogam):10-15mg/kg/ngày (tối đa 700mg/ngày) trong 14 ngày, sau đó cách ngày thêm 14 ngày nữa , tổng liều 21 mũi trong 28 ngày.
Nguồn tham khảo: Hướng dẫn chẩn đoán và điều trị một số bệnh thận – tiết niệu của Bộ Y tế 2015
Leave a Reply