Cuồng nhĩ là dạng nhịp nhanh nhĩ đều do vòng vào lại lớn tại tâm nhĩ, sự khử cực nhanh trong tâm nhĩ có thể cùng chiều hay ngược chiều kim đồng hồ tần số nhanh đến 300l/phút. Sự phóng dòng điện khử cực sẽ tạo ra hình ảnh sóng lớn hình răng cưa gọi là sóng F của nhĩ. Tác động của sóng F này đến tầng thất tùy thuộc vào đáp ứng của nút nhĩ thất, thường sẽ gây blốc chọn lọc 2:1, 3:1, 4:1 . Cuồng nhĩ cũng được mô tả bằng dạng hình răng cưa trên ECG chuyển đạo II, III, aVF. Các phức bộ QRS sẽ bị thu hẹp do tín hiệu bên ngoài tâm nhĩ.
1. Phân loại cuồng nhĩ
Type 1: Cuồng nhĩ phụ thuộc vào CTI (Cavo Tricuspid Isthmus) – điển hình
Cuồng nhĩ “điển hình” hoặc phổ biến có tốc độ nhĩ 240-340 bpm và tạo ra hình răng cưa ở
chuyển đạo II, III, aVF trên ECG.
Vòng vào lại lớn chạy vòng quanh van 3 lá và CTI nằm trong vòng này.
Vòng quanh van ba lá của nhĩ phải giải phẫu đặc biệt tạo ra một hàng rào ngăn các xung động điện chạy qua và chỉ xung động điện chạy vòng quanh van 3 lá
Cấu trúc: xoang vành (CS) ở phía dưới trong, gờ van eustachi (ER) ở phía dưới, tĩnh mạch chủ dưới ở phía dưới ngoài, dải cơ CT (cristal terminalis: mào tận ) ở thành bên nhĩ phải, tiếp theo là vùng trước của van 3 lá và vách liên nhĩ.
Vùng dẫn truyền chậm là khu vực gờ sau eustachi, gọi là vùng CTI (cavo tricuspid isthmus: eo giữa tĩnh mạch chủ dưới và van 3 lá) nằm giữa tĩnh mạch chủ dưới và van ba lá. Đây là vùng tạo ra cơ chế chính của cuồng nhĩ điển hình.
Type 2: Cuồng nhĩ không phụ thuộc CTI – không điển hình
Được đặc trưng bởi một tốc độ nhĩ cao hơn là 340-440 bpm.
Cấu trúc bất thường khác: sẹo, tĩnh mạch phổi, vòng van 2 lá
Do phẫu thuật bệnh tim bẩm sinh thường có đường vào tại nhĩ phải nên sau phẫu thuật sẽ tạo sẹo. Vòng vào lại có thể chạy quanh sẹo này hoặc giữa sẹo này với tĩnh mạch chủ trên hoặc tĩnh mạch chủ dưới. Sau phẫu thuật thay van hai lá tạo sẹo và có thể trở thành trung tâm cho vòng vào lại của cuồng nhĩ.
Cuồng nhĩ sau phẫu thuật tim bẩm sinh khá đặc biệt với tỷ lệ cao hơn, thường xảy ra sau phẫu thuật.
2. Nguyên nhân cuồng nhĩ
Một loạt các bệnh tim và phổi có thể dẫn đến cuồng nhĩ. Bất kỳ bệnh tim dẫn đến viêm hoặc thay đổi cấu trúc của tim có thể gây ra cuồng nhĩ, bao gồm bệnh cơ tim, bệnh tim bẩm sinh, bệnh thấp khớp, và viêm màng ngoài tim. Khoảng 1/3 bệnh nhân bị cuồng nhĩ có thể không mắc các bệnh tim mạch; Tuy nhiên, khoảng 1/3 bệnh nhân cuồng nhĩ có bệnh động mạch vành (đau thắt ngực và nhồi máu cơ tim), và 1/3 còn lại bị tăng huyết áp.
Tình trạng nền phổ biến khác bao gồm:
• COPD
• Thuyên tắc phổi
• Mất cân bằng điện giải
• Ngộ độc digitalis
• Cường giáp
• Sau phẫu thuật bắc cầu
• Bệnh van tim
• Suy tim sung huyết
3. Sinh lý bệnh
Phổ biến nhất, cuồng nhĩ loại 1, được gây ra bởi một vòng vào lại làm rối loạn nhịp tim có nguồn gốc ở tâm nhĩ phải đi vòng quanh van ba lá. Cuồng nhĩ loại 2 có thể có nguồn gốc ở tâm nhĩ trái hoặc phải, tĩnh mạch phổi (tương tự như rung nhĩ), hoặc van hai lá.
Một vòng vào lại làm rối loạn nhịp tim được mô tả như là một tín hiệu khử cực mà di chuyển trong một vòng tròn chặt chẽ thông qua các sợi dẫn truyền của tim, dẫn đến co thắt nhanh không có kiểm soát.
Trong cuồng nhĩ, vòng vào lại này giới hạn ở tâm nhĩ. Cả hai loại cuồng nhĩ loại 1 và loại 2 tâm nhĩ đòi hỏi block dẫn truyền; chỉ 1 trong mỗi 2 hoặc 3 tín hiệu co đi qua nút nhĩ thất, dẫn đến co tâm thất.
Đặc điểm lâm sàng
Các triệu chứng cấp tính của cuồng nhĩ là đánh trống ngực thường xuyên. Điều này thường được dung nạp tốt trên một trái tim khỏe mạnh ở một bệnh nhân khỏe mạnh. Tuy nhiên, nếu bệnh nhân là “deconditioned” hoặc có bệnh tim tiềm ẩn có thể có các triệu chứng bao gồm:
• Khó thở
• Đau ngực
• Xây xẩm
• Chóng mặt
• Buồn nôn
• Lo âu quá mức
Một quá trình cuồng nhĩ kéo dài có thể dẫn đến suy tim. Các triệu chứng bao gồm:
• Khó thở khi gắng sức
• Phù
• Khó thở khi nằm
• Đau ngực
4. Chẩn đoán bằng hình ảnh học
4.1 ECG
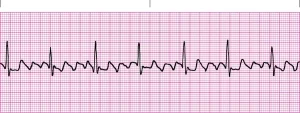
Một điện tâm đồ thường là đủ để chẩn đoán cuồng nhĩ. Trên ECG, nhịp nhĩ khoảng 250-350 bpm (loại 1) hoặc 350-450 bpm (loại 2) được thể hiện bởi các sóng P. Sóng P sẽ có một hình dạng răng cưa khác biệt và đôi khi được gọi là sóng f hay “sóng cuồng nhĩ”. Sóng cuồng nhĩ hình răng cưa trên ECG ở chuyển đạo II, III, aVF là đủ để chẩn đoán loại rung nhĩ loại 1. Nếu sóng cuồng nhĩ hướng lên, vòng vào lại sẽ chạy theo chiều kim đồng hồ. Nếu sóng cuồng nhĩ đảo ngược, vòng vào lại sẽ chạy ngược chiều kim đồng (phổ biến hơn). Thêm vào đó, phức bộ QRS hẹp khi mà nhịp bắt nguồn từ bên ngoài tâm nhĩ.
Cuối cùng, nhịp nhĩ và nhịp thất sẽ có một tỉ lệ không đổi. Tỉ lệ 2:1 hoặc 3:1 của sóng P đến phức bộ QRS là phổ biến. Đôi khi nhịp tim là quá nhanh để xác định sóng hình răng cưa. Truyền adenosine sẽ làm chậm tốc độ dẫn truyền tại nút AV, giảm nhịp thất và tăng số lượng sóng P lặp đi lặp lại quan sát được. Điều này có thể giúp chẩn đoán dễ dàng. Ngoài ra, một nghiệm pháp phế bị có thể cung cấp hỗ trợ chẩn đoán. Nghiệm pháp phổ biến nhất được sử dụng trong bối cảnh lâm sàng là nghiệm pháp Valsalva.
4.2 Siêu âm tim
Siêu âm tim qua thành ngực sẽ là một phần chẩn đoán tiêu chuẩn cho rung nhĩ. Thủ thuật này sẽ đánh giá nhĩ trái và nhĩ phải và giúp loại trừ bệnh cơ tim, viêm màng ngoài tim, và bệnh van tim. Thêm vào đó, siêu âm tim qua thực quản có thể sẽ được thực hiện để phát hiện sự hình thành huyết khối trong tâm nhĩ trái.
Tài liệu tham khảo:
- Bài giảng Cuồng Nhĩ, TS TRƯƠNG QUANG KHANH, BV Thống Nhất
- Bệnh Học Tim Mạch Lecturio
Leave a Reply