Hẹp động mạch thận là nguyên nhân gây tăng huyết áp thứ phát thường gặp, chiếm 90% do xơ vữa động mạch và khoảng 10% do các bệnh lý khác như loạn sản xơ cơ, viêm động mạch, phình động mạch thận hay chèn ép từ bên ngoai…
1. Dịch tễ học
Tăng huyết áp do hẹp động mạch thận chiếm 1 – 5% số bệnh nhân THA; trong đó, trên 90% trường hợp do xơ vữa động mạch (thường ở lỗ vào), khoảng 10% do loạn sản xơ cơ (bệnh lý động mạch không do xơ vữa, không do viêm, tổn thương lớp cơ của đoạn giữa và đoạn xa thành các động mạch cỡ vừa – nhỏ, thường gặp ở nữ giới trẻ tuổi và trung niên) hoặc bệnh lý hiếm gặp khác.
Phần lớn những nghiên cứu về tiến triển tự nhiên (tăng mức độ hẹp, teo thận.) do xơ vữa là hồi cứu, cho thấy tỷ lệ tiến triển từ 36 – 71%. Hẹp động mạch thận có tiên lượng xấu, dù chưa tiến triển đến bệnh thận giai đoạn cuối. Tỷ lệ sống sót sau 2 năm là 96% ở những bệnh nhân hẹp 1 bên, 74% nếu hẹp động mạch thận 2 bên và 47% nếu hẹp hoặc tắc trên 1 thận duy nhất còn chức năng.
Hẹp động mạch thận
2. Lâm sàng
Biểu hiện thường gặp là THA, 1/3 số bệnh nhân có THA ác tính hoặc không được kiểm soát dù đã dùng nhiều loại thuốc. Có thể gặp hẹp động mạch thận ở những bệnh nhân suy thận mạn hoặc suy thận giai đoạn cuối có hoặc không kèm theo tăng huyết áp.
Các tình huống lâm sàng gợi ý bao gồm:
- Khởi phát THA ở người trẻ (dưới 4 0 tuổi).
- Khởi phát THA nặng ở tuổi trên 55, kèm theo suy tim, suy thận mạn.
- THA kèm theo thổi ở động mạch chủ bụng.
- THA tiến triển nhanh, khó kiểm soát ở bệnh nhân THA trước đó vȁn kiểm soát tốt và tuân thủ điều trị.
- THA kháng trị (loại trừ nguyên nhân THA khác, không kiểm soát được huyết áp mặc dù đã dùng 3 nhóm thuốc huyết áp đủ liều, trong đó có 1 thuốc lợi tiểu).
- Cơn THA cấp cứu (suy thận cấp, suy tim cấp, bệnh não THA, bệnh võng mạc độ 3 – 4).
- Suy thận cấp hoặc tăng creatinin huyết thanh khi dùng thuốc ức chế men chuyển hoặc ức chế thụ thể.
- Teo thận không rõ nguyên nhân, hoặc chênh lệch kích thước thận, hoặc suy thận không rõ nguyên nhân.
- Phù phổi thoáng qua tái phát.
3.Cận lâm sàng
3.1 Siêu âm Doppler động mạch thận
Được khuyến cáo là phương tiện chẩn đoán hình ảnh đầu tiên để chẩn đoán và đánh giá mức độ, theo dõi sau can thiệp động mạch thận.
Chẩn đoán hẹp động mạch thận trên siêu âm:
Hẹp dưới 60%:
PSVs > 180 cm/s.
RAR: 1,5 – 2,5.
Không có dòng loạn sắc sau vị trí hẹp.
Hẹp trên 60%:
PSVs > 18 cm/s. RAR > 3,5.
Có dòng loạn sắc sau vị trí hẹp.
Hiện tượng “chảy chậm – đến muộn” (tardus parvus) ở mạch phía xa sau vị trí hẹp: AT > 100 ms.
Chẩn đoán tắc hoàn toàn động mạch thận trên siêu âm:
Nhìn thấy rõ hình ảnh động mạch thận trên siêu âm 2D, nhưng không ghi được tín hiệu dòng chảy.
Tốc độ dòng chảy tại nhu mô thận < 10 cm/s.
Chỉ số sức cản từ động mạch nhu mô thận > 0,8 giúp xác định bệnh nhân có bệnh lý thận có thể không được hưởng lợi từ điều trị tái tưới máu qua da.
3.2 Chụp cắt lớp vi tính mạch máu
Đánh giá hình ảnh giải phȁu động mạch thận rất tốt nhưng không có các thông số về huyết động như vận tốc dòng chảy. Lưu ý chức năng thận và dị ứng thuốc cản quang trước khi chụp.
3.3 Chụp cộng hưởng từ mạch máu
Có độ nhạy và độ đặc hiệu tương đương với chụp động mạch mã hoá xoá nền, có thể xác định chính xác các động mạch thận phụ, đánh giá tưới máu thận và kích thước thận, thậm chí có thể đánh giá mức lọc cầu thận. Lưu ý chức năng thận trước khi chụp.
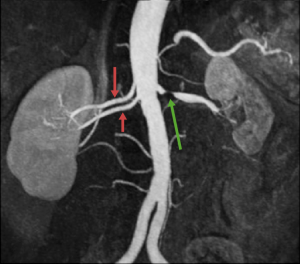
Hẹp động mạch thận
3.4 Chụp động mạch thận qua da
Là tiêu chuẩn vàng để chẩn đoán, được chỉ định trong điều trị can thiệp tái tưới máu động mạch thận, hoặc để chẩn đoán khi nghi ngờ có bệnh động mạch thận nhưng các kỹ thuật chẩn đoán hình ảnh khác không kết luận được.
4. Điều trị
4.1 Điều trị nội khoa
Dự phòng thứ phát biến cố tim mạch và cải thiện tiên lượng, bao gồm:
- Kiểm soát tốt huyết áp : Mục tiêu huyết áp cần đạt: Nếu bệnh nhân chưa có suy thận: < 140/90 mmHg. Nếu bệnh nhân đã có suy thận: < 130/90 mmHg.
- Ngừng hút thuốc lá.
- Kiểm soát cân nặng.
- Kiểm soát chặt chẽ đ ường huyết nếu có tiểu đường.
- Kháng kết tập tiểu cầu: Aspirin 75 – 100 mg/24h hoặc clopidogrel 75 mg/24h
- Statin : Mức LDL-C cần đạt dựa vào phân tầng nguy cơ tim mạch của bệnh nhân.
Thuốc điều trị tăng huyết áp do hẹp động mạch thận:
- Thuốc ƯCMC/ƯCTT được khuyến cáo điều trị tăng huyết áp liên quan đến hẹp động mạch thận chỉ một bên.
- Thuốc chẹn kênh canxi, chẹn beta giao cảm và lợi tiểu được khuyến cáo điều trị tăng huyết áp liên quan đến bệnh lý động mạch thận.
- Câ n nhắc khi cần sử dụng thuốc ƯCMC/ƯCTT trong trường hợp hẹp động mạch thận 2 bên hoặc hẹp trên 1 thận duy nhất còn chức năng, nếu dung nạp tốt và phải theo dõi chặt chẽ.
4.2 Điều trị tái tưới máu
Không khuyến cáo điều trị tái tưới máu thường quy với hẹp động mạch thận do xơ vữa.
Hiện nay, với mức độ bằng chứng thấp về lợi ích khi so với điều trị nội khoa, điều trị tái tưới máu chỉ nên cân nhắc ở những bệnh nhân hẹp động mạch thận có ý nghĩa về mặt giải phȁu và chức năng với bệnh cảnh lâm sàng đặc biệt, như:
Hẹp động mạch thận có ý nghĩa về huyết động kèm theo suy tim sung huyết tái phát, không lý giải được.
Hoặc phù phổi cấp đột ngột.
Tăng huyết áp và/hoặc suy thận kèm theo hẹp động mạch thận do loạn sản xơ cơ.
4.2.1 Can thiệp mạch thận qua da (nong tạo hình bằng bóng và/hoặc đặt stent)
Là phương pháp tái tưới máu hàng đầu hiện nay khi có chỉ định.
Với hẹp động mạch thận do xơ vữa: Thường kết hợp nong tạo hình và đặt stent.
Với hẹp do loạn sản xơ cơ: Thường chỉ cần nong tạo hình, có thể đặt stent cứu vãn khi có tách thành động mạch hoặc nong tạo hình thất bại.
Biến chứng : Tắc động mạch thận do xơ vữa, tách thành động mạch chủ, hội chứng ngón chân xanh do tắc mạch ngoại biên, tụ máu bao thận do thủng nhánh động mạch thận, tái hẹp ( < 20%).
4.3 Phẫu thuật
Chỉ định giới hạn: Được đặt ra khi có bệnh lý của nhánh động mạch thận do loạn sản xơ cơ không thể điều trị được bằng nong bóng tạo hình, tái hẹp sau đặt stent, hoặc phȁu thuật động mạch chủ bụng đồng thời.
Phȁu thuật có tỷ lệ thành công về kỹ thuật cao với tỷ lệ huyết khối hoặc hẹp sau phȁu thuật < 10%. Đáp ứng huyết áp sau phȁu thuật tương tự như sau can thiệp.
Leave a Reply