Biến chứng mãn tính của bệnh đái tháo đường (ĐTĐ) gồm hai nhóm chính: biến chứng mạch máu lớn (bệnh tim mạch, bệnh mạch máu ngoại biên, mạch máu não) và biến chứng mạch máu nhỏ của bệnh tiểu đường (biến chứng mắt, thận, thần kinh), hoặc cả hai. Làm tăng nguy cơ bệnh tim mạch, đột quỵ và bệnh thận trên bệnh nhân (BN) đái tháo đường.
1. Biến chứng mãn tính vi mạch.
1.1. Biến chứng mắt ĐTĐ:
a) Biến chứng nặng là bệnh võng mạc tăng sinh do ĐTĐ. Có 2 thể bệnh võng mạc chính:
– Bệnh võng mạc không tăng sinh (viêm võng mạc tổn thương nền): giai đoạn sớm : Vi phình mạch, xuất huyết hình chấm, xuất huyết – phù võng mạc có thể gây tổn thương tại hoàng điểm và gây mù.
Bệnh võng mạc tăng sinh do ĐTĐ: Tăng sinh mao mạch, tổ chức xơ tại võng mạc ® tắc mạch máu nhỏ ® thiếu ôxy tại võng mạc kích thích sự phát triển mạch máu mới. Nặng xuất huyết dịch kính, bong võng mạc ® mù.
b) Đục thủy tinh thể: Biểu hiện 2 thể:
– Thể dưới vỏ: tiến triển nhanh cả 2 mắt ® hình ảnh bông tuyết dưới vỏ thủy tinh thể
– Thể lão hóa: thường gặp ở người lớn, ở nhân thủy tinh thể.
c) Glaucoma: Xảy ra ở 6 % BN ĐTĐ, thường là Glaucoma góc mở. Glaucoma góc đóng ít gặp, gặp trong trường hợp có tân mạch ở mống mắt.
d) BN ĐTĐ típ 2 cần được khám mắt toàn diện, đo thị lực tại thời điểm được chẩn đoán bệnh ĐTĐ.
e) Nếu không có bằng chứng về bệnh võng mạc ở một hoặc nhiều lần khám mắt hàng năm và đường huyết được kiểm soát tốt, có thể xem xét khám mắt 2 năm một lần. Nếu bệnh võng mạc đang tiến triển hoặc đe dọa đến thị lực, phải khám mắt thường xuyên hơn.
| KHUYẾN CÁO VỀ BIẾN CHỨNG VÕNG MẠC DO ĐÁI THÁO ĐƯỜNG |
| 1. Cần tầm soát biến chứng võng mạc cho người bệnh ĐTĐ típ 1 năm năm sau khi chẩn đoán; cần tầm soát biến chứng võng mạc cho người bệnh ĐTĐ típ 2 ngay thời điểm chẩn đoán. Phụ nữ được chẩn đoán ĐTĐ típ 1 và típ 2 cần được tầm soát biến chứng võng mạc trước khi có thai hay chuẩn bị mang thai. Không cần tầm soát biến chứng võng mạc cho phụ nữ được chẩn đoán ĐTĐ thai kỳ. |
| 2. Nếu lần tầm soát đầu tiên cho kết quả bình thường (không có biến chứng võng mạc do ĐTĐ), người bệnh sẽ được tầm soát mỗi 1-2 năm một lần. Theo dõi sát hơn sẽ do bác sĩ chuyên khoa mắt quyết định. |
| 3. Kỹ thuật viên hay bác sĩ chuyên khoa ĐTĐ được đào tạo và huấn luyện có thể tầm soát bệnh lý võng mạc định kỳ. Bác sĩ chuyên khoa mắt sẽ hội ý và cho ý kiến trong những trường hợp khó hay có biến chứng võng mạc nặng. |
| 4. Kiểm soát tốt đường huyết và huyết áp giúp ngăn ngừa và làm chậm diễn tiến của biến chứng võng mạc. Nếu có bằng chứng biến chứng võng mạc không tăng sinh mức độ nhẹ, fenofibrate 145-200 mg/ngày được chỉ định mà không cần có tăng triglycerides. Laser quang đông và anti- VEGF được chỉ định và thực hiện bởi bác sĩ chuyên khoa mắt. |
1.2. Biến chứng thận:
a) Ít nhất mỗi năm một lần đánh giá albumin niệu và mức lọc cầu thận ở tất cả các BN ĐTĐ típ 2, không kể đang điều trị như thế nào
b) BN có albumin niệu > 30 mg/g creatinine và/ hoặc mức lọc cầu thận eGFR< 60 mL/phút/1,73m2 cần đánh giá hai lần một năm nhằm định hướng điều trị
c) Cần tối ưu kiểm soát đường huyết để giảm nguy cơ hoặc làm chậm quá trình tiến triển bệnh thận mạn
d) Bệnh nhân ĐTĐ típ 2 mắc kèm bệnh thận do ĐTĐ, cân nhắc sử dụng Ức chế SGLT2 ở BN có độ lọc cầu thận ≥30 mL/phút/1,73m2 và albumin niệu >30 mg/g creatinine, đặc biệt ở những BN có albumin niệu ≥300 mg/g creatinine, để giảm nguy cơ tiến triển bệnh thận mạn và biến cố tim mạch hoặc cả hai.
e) BN có bệnh thận mạn có gia tăng nguy cơ gặp biến cố tim mạch, sử dụng GLP-1 RA có thể giảm nguy cơ tiến triển almumin niệu và biến cố tim mạch hoặc cả hai.
Bảng . Các xét nghiệm đánh giá và theo dõi biểu hiện của biến chứng thận do ĐTĐ (ngoài ACR và độ thanh lọc cầu thận ước tính)
| Biến chứng của bệnh thận mạn | Đánh giá lâm sàng và cận lâm sàng |
| Tăng huyết áp | Huyết áp và cân nặng |
| Quá tải dịch | Bệnh sử, khám lâm sàng, cân nặng |
| Rối loạn điện giải | Khám lâm sàng, điện tâm đồ, điện giải đồ |
| Toan chuyển hóa | Khám lâm sàng, điện giải đồ, khí máu |
| Thiếu máu | Sắt, hemoglobin |
| Bệnh xương do chuyển hóa | Calci, Phosphor, vitamin D, PTH máu |
| KHUYẾN CÁO VỀ BIẾN CHỨNG THẬN DO ĐÁI THÁO ĐƯỜNG | |
| 1. Cần tầm soát biến chứng thận cho người bệnh ĐTĐ típ 1 sau 5 năm và người bệnh ĐTĐ típ 2 ngay khi chẩn đoán. Tỷ số A/C niệu là xét nghiệm tầm soát hiệu quả nhất. Tầm soát và đánh giá lại tối thiểu 6-12 tháng một lần. BN có tỷ số A/C > 30mg/g và/hoặc eGFR < 60mL/ph/1,73m2 da được định nghĩa là bệnh thận do ĐTĐ và theo dõi sát hơn (mỗi 6 tháng) | |
| 2. Kiểm soát đường huyết chặt chẽ là nền tảng để phòng ngừa và làm chậm biến chứng thận do ĐTĐ. Metformin là thuốc lựa chọn đầu tay trừ khi có chống chỉ định (eGFR < 30mL/ph/1,73m2 da). Ức chế SGLT-2 được chỉ định là thuốc hàng thứ nhì khi có tỷ số A/C > 30 mg/g. Nếu có nguy cơ cao tim mạch kèm theo, đồng vận thụ thể GLP-1 được xem xét chỉ định. | |
| 3. Thuốc ức chế men chuyển hay ức chế thụ thể angiotensin II được chỉ định trên người bệnh có tăng huyết áp có/không có albumin niệu. Không kết hợp hai thuốc và không khuyến cáo trên người bệnh không tăng huyết áp để phòng ngừa nguyên phát bệnh thận do ĐTĐ. Kiểm tra định kỳ creatinine huyết thanh và kali ở người bệnh có dùng ức chế men chuyển hay ức chế thụ thể angiotensin II. | |
| 4. Chế độ ăn với khẩu phần đạm xấp xỉ 0,8 g/kg cân nặng/ngày được khuyến cáo cho người bệnh thận do ĐTĐ không lọc thận. Hạn chế natri < 2.300 mg/ngày và hạn chế kali. | |
2. Biến chứng mãn tính mạch máu lớn:
Xơ vữa động mạch sớm lan rộng ảnh hưởng đến các mạch máu xa
2.1. Bệnh lý mạch vành:
Người ĐTĐ tăng gấp 2-3 lần người không ĐTĐ
– Triệu chứng: Cơn đau thắt ngực điển hình hoặc chỉ biểu hiện trên ĐTĐ Nhồi máu cơ tim: Điển hình hoặc tình cờ khi thấy NMCT cũ trên ECG.
2.2. Bệnh mạch máu ngoại biên:
Triệu chứng: Đau cách hồi, đau chân ở tư thế nằm, chân lạnh, tím ở phần chi dưới và ngón chân, teo cơ liên đốt, hoại thư. Hoại thư gồm 2 loại: hoại thư khô ngọn chi: hoại tử không nhiễm khuẩn tiên lượng tốt. Hoại thư ướt: có viêm nhiễm kèm theo (tiên lượng xấu). Chẩn đoán xác định dựa vào: doppler mạch chi, chụp mạch
3 Biến chứng thần kinh:
Tất cả BN cần được đánh giá về bệnh thần kinh ngoại biên tại thời điểm bắt đầu được chẩn đoán đoán ĐTĐ típ 2 và 5 năm sau khi chẩn đoán bệnh tiểu đường típ 1, sau đó ít nhất mỗi năm một lần.
| KHUYẾN CÁO VỀ BIẾN CHỨNG THẦN KINH DO ĐÁI THÁO ĐƯỜNG |
| 1. Người bệnh ĐTĐ típ 1 sau chẩn đoán 5 năm và người bệnh ĐTD típ 2 ngay thời điểm chẩn đoán cần được tầm soát biến chứng thần kinh tối thiểu một năm một lần. |
| 2. Hỏi bệnh sử, khám lâm sàng và các test đơn giản dùng để đánh giá biến chứng thần kinh do ĐTĐ. Khám cảm giác đau và cảm giác nhiệt được dùng để chẩn đoán biến chứng thần kinh sợi trục nhỏ. Monofilament 10g và rung âm thoa 128 Hz được dùng để chẩn đoán biến chứng thần kinh sợi trục lớn và cảm giác bảo vệ. Cần khám các biến chứng thần kinh tự chủ do ĐTĐ. |
| 3. Kiểm soát đường huyết chặt chẽ được xem là nền tảng của việc phòng ngừa và làm chậm diễn tiến của biến chứng thần kinh do ĐTĐ. |
| 4. Các thuốc giảm đau thần kinh như pregabalin, gabapentin, duloxetine được khuyến cáo để khởi trị các triệu chứng đau do biến chứng thần kinh ĐTĐ. |
4. Bàn chân người ĐTĐ:
a) Tổn thương bàn chân là biến chứng mãn tính thường gặp bắt đầu ở những ngón chân, ô mô ngón bị mất cảm giác, đặc biệt những nơi ngón đã bị biến dạng và/ hoặc thiếu máu. Những ngón chân dễ bị chấn thương, dễ hình thành những cục chai, ổ loét, nhiễm trùng và hoại thư. Tổn thương thần kinh gây giảm tiết mồ hôi và khô da, làm da người bệnh dễ nứt nẻ, loét và hoại tử.
b) Triệu chứng bàn chân thường gặp:
– Đau về đêm, thậm chí đau cách hồi, lạnh chi, chậm đổ đầy máu tĩnh mạch sau khi giơ chân lên cao, có thể mất mạch khi khám
– Da vùng chân tái khi giơ chân cao, teo lớp m dưới da, mất lông bàn ngón chân, móng dày lên, nhiễm nấm móng, hoại tử
– Teo cơ do tổn thương thần kinh vận động, dẫn đến biến dạng bàn chân do mất cân bằng giữa hai hệ thống cơ gấp và cơ duõi. Do biến dạng bàn chân nên sẽ tạo ra những vùng chịu trọng lực đặc biệt, tạo thuận lợi xuất hiện loét và hoại tử chân
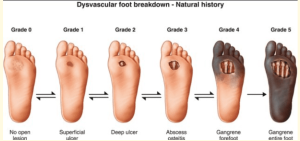
c) Phân độ bàn chân theo Wagner và Meggit
– Độ 0: Không có tổn thương nhưng có các yếu tố nguy cơ như các chai chân.
– Độ 1: Loét nông ở những nơi chịu sự tỳ đè lớn (mô út, mô cái, gót chân)
– Độ 2: Loét sâu có nhiễm trùng tại chỗ, có tổn thương thần kinh, nhưng chưa có tổn thương xương.
– Độ 3: Có viêm mô tế bào, đôi khi hình thành ổ áp xe. Có thể có viêm xương.
– Độ 4: Hoại tử ngón, phần trước của bàn chân hoặc gót chân.
– Độ 5: Hoại tử nặng rộng và sâu của bàn chân.
d) Thực hiện đánh giá bàn chân toàn diện ít nhất mỗi năm một lần để xác định các yếu tố nguy cơ của loét và cắt cụt chi.
e) Tất cả các BN ĐTĐ phải được kiểm tra bàn chân vào mỗi lần khám bệnh.
TÀI LIỆU THAM KHẢO:
“Kiểm soát và phòng ngừa biến chứng mãn tính ” Số 5481/QĐ-BYT ‘VỀ VIỆC BAN HÀNH TÀI LIỆU CHUYÊN MÔN “HƯỚNG DẪN CHẨN ĐOÁN VÀ ĐIỀU TRỊ ĐÁI THÁO ĐƯỜNG TÍP 2”, 30/12/2020
Leave a Reply