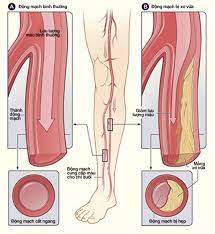
Bệnh động mạch chi dưới mạn tính là tình trạng tắc nghẽn hoặc co thắt của động mạch ngoại biên, gây ra các triệu chứng như đau khi đi bộ, đau khi nằm xuống và các vấn đề khác liên quan đến bàn chân. Để chẩn đoán và đánh giá mức độ nghiêm trọng của bệnh động mạch chi dưới mạn tính, các thăm dò cận lâm bệnh động mạch chi dưới mạn tính sàng được sử dụng. Trong bài viết này, chúng ta sẽ xem xét các phương pháp thăm dò cận lâm sàng thông dụng trong bệnh động mạch chi dưới mạn tính.
1. Chỉ số huyết áp cổ chân – cánh tay (ABI)
Chỉ số huyết áp cổ chân – cánh tay (ABI: Ankle Brachial Index) là tỉ số giữa huyết áp tâm thu lớn nhất đo được ở cổ chân từng bên (động mạch chày trước hoặc động mạch chày sau) với huyết áp tâm thu đo được ở cánh tay (bên có trị số cao hơn). Có thể đo bằng máy đo huyết áp thông thường theo hướng dẫn, nhưng tốt nhất là sử dụng máy đo điện tử chuyên dụng.
ABI có giá trị trong sàng lọc, chẩn đoán bệnh động mạch chi dưới và đánh giá mức độ nặng của bệnh:
– ABI < 0,9: Có giá trị chẩn đoán BĐMCD với độ nhạy 79%, độ đặc hiệu 96%.
– ABI < 0,5: Nguy cơ cắt cụt chi cao.
– ABI > 1,4: Động mạch cứng, vôi hóa, thường gặp ở bệnh nhân đái tháo đường, bệnh thận mạn tính…
Để chẩn đoán bệnh động mạch chi dưới, cần phân tích ABI của từng bên chân riêng rẽ. Để phân tầng nguy cơ, trị số ABI được lấy ở bên chân mà có trị số thấp hơn.
Một số hạn chế của ABI:
– Không phân tích được khi động mạch cứng (bệnh nhân cao tuổi, đái tháo đường, suy thận…)
– ABI khi nghỉ có thể bình thường khi tổn thương tầng động mạch chủ bụng – động mạch chậu.
– Không mô tả được mức độ hạn chế gắng sức.
– ABI bình thường khi nghỉ, có thể giảm sau khi gắng sức.
2. Chỉ số ngón chân – cánh tay (TBI)
Chỉ số ngón chân – cánh tay (TBI: Toe Brachial Index) là một chỉ số đáng tin cậy hơn về tưới máu chi ở bệnh nhân đái tháo đường, suy thận mạn vì các mạch nhỏ của ngón chân thường không bị vôi hóa nội mạc. TBI đặc biệt có giá trị khi ABI lớn hơn
1,4.
TBI = Huyết áp tâm thu đo tại ngón chân/Huyết áp tâm thu đo tại cánh tay (bên lớn hơn).
Thay vì đo huyết áp cổ chân như trong cách đo chỉ số ABI, phương pháp này sẽ đo huyết áp ngay tại ngón chân (ngón cái hoặc ngón thứ hai) sử dụng băng cuốn nhỏ (vòng cuốn) chuyên dụng và cảm biến hồng ngoại để đánh giá huyết áp tại ngón này.
Tương tự như các phép đo huyết áp ở mắt cá chân và cổ tay, vòng cuốn ngón chân được bơm phồng cho đến khi dạng sóng PPG phẳng, và sau đó vòng bít xả hơi từ từ.
Huyết áp tâm thu được ghi lại tại điểm mà dạng sóng cơ sở được thiết lập lại. TBI bình thường > 0,7. TBI có độ nhạy từ 90 – 100%, độ đặc hiệu 65 – 100%, là một trong những thông số để tiên lượng biến cố tim mạch.
● Huyết áp tâm thu ngón chân > 30 mmHg thuận lợi cho việc chữa lành vết thương nói chung và yêu cầu để chữa lành ở bệnh nhân đái tháo đường là > 45 – 55 mmHg.
● Áp lực ngón chân rất hữu ích để xác định tưới máu ở cấp độ của bàn chân, đặc biệt là ở những bệnh nhân có mạch máu xơ cứng, tuy nhiên không có giá trị để chẩn đoán vị trí hẹp tắc.
3. Siêu âm Doppler động mạch
Siêu âm 2D
Có 2 mặt cắt cơ bản dọc và ngang qua đoạn mạch bị tổn thương.
Siêu âm 2D giúp nhận định bản chất và đặc điểm tổn thương: Xơ vữa, huyết khối, viêm mạch…
Siêu âm 2D giúp xác định mức độ hẹp/tắc thông qua chỉ số hẹp đo được trên diện tích hay bán kính.
Siêu âm Doppler màu
Dựa trên nguyên lý phổ siêu âm Doppler phản ánh dòng máu chảy trong lòng mạch và qua các vị trí hẹp để xác định được mức độ hẹp tắc của mạch máu thông qua tín hiệu, hình thái, tốc độ dòng chảy đo đạc được. Có hai loại siêu âm Doppler là đánh giá mã hóa dòng chảy bằng màu sắc (Doppler màu) và đánh giá dòng chảy ngắt quãng theo nhịp (Doppler xung).
Trong lòng động mạch tại vị trí hẹp: Phổ Doppler màu tăng sáng, với dấu hiệu aliasing ở nơi hẹp nhất, phản ánh sự tăng vận tốc của dòng máu (dòng rối). Hoặc không ghi được tín hiệu Doppler màu với tổn thương tắc hoàn toàn.
Ngay sau vị trí hẹp: Có thể quan sát thấy phổ Doppler màu có dạng khảm (mosaic) do dòng rối, có thể kèm theo hình ảnh nhiễu quanh mạch máu do dòng chảy bị hẹp gây rung các cấu trúc mô lân cận.
Siêu âm Doppler xung
Sự tăng tốc và phân tán của phổ Doppler tại vị trí hẹp: Tăng vận tốc tâm thu tối đa là dấu hiệu đầu tiên của hẹp động mạch. Tín hiệu âm thanh tại vị trí hẹp có âm vực cao, nghe sắc, ngắn gọn và rõ nét. Khi động mạch hẹp khít, âm thanh là tiếng rít sắc nhọn.
Sự gia tăng vận tốc tối đa phụ thuộc vào mức độ hẹp của lòng mạch, tuy nhiên khi hẹp trên 90% lòng mạch thì có sự chuyển hướng theo chiều ngược lại do giảm lưu lượng tuần hoàn. Khi tổn thương tắc hoàn toàn, tốc độ tại tổn thương bằng 0, tức
là không ghi được tín hiệu Doppler xung.
Dấu hiệu gián tiếp: Phản ánh huyết động của tổn thương đối với động mạch sau vị trí hẹp. Dấu hiệu gián tiếp càng rõ ràng chứng tỏ hẹp càng trầm trọng. Tuy nhiên còn phụ thuộc vào tuần hoàn bàng hệ và mức độ giãn của động mạch phía
hạ lưu. Đối với mức độ tổn thương thì có biểu hiện khác nhau:
. Hẹp nhẹ đến vừa: Giảm tốc độ tâm thu tối đa do giảm lưu lượng tuần hoàn, chỉ số mạch đập giảm.
. Hẹp khít hoặc tắc hoàn toàn: Phổ Doppler dạng một pha sau hẹp có dạng vòm, Vmax tâm trương rất giảm, thời gian tâm thu tối đa kéo dài, sóng phản hồi đầu tâm trương mất, hoặc thay thế bởi một phổ dương của sóng tâm trương.
. Tín hiệu Doppler phía trước vị trí hẹp/tắc được đặc trưng bởi sóng tâm thu – tâm trương do tăng sức cản ngoại biên: Chỉ số sức cản và chỉ số mạch đập tăng.
Leave a Reply