Rối loạn lipid máu (Dyslipidemia) là một trong các yếu tố nguy cơ hàng đầu gây bệnh tim mạch đồng thời làm gia tăng các yếu tố nguy cơ khác. Có một mối liên quan liên tục, bền vững, độc lập giữa nồng độ cholesterol toàn phần (TC) hoặc cholesterol trọng lượng phân tử thấp (LDL-C) với các biến cố tim mạch do xơ vữa.
1.Đại cương
Rối loạn lipid máu (Dyslipidemia) là một trong các yếu tố nguy cơ hàng đầu gây bệnh tim mạch đồng thời làm gia tăng các yếu tố nguy cơ khác. Có một mối liên quan liên tục, bền vững, độc lập giữa nồng độ cholesterol toàn phần (TC) hoặc cholesterol trọng lượng phân tử thấp (LDL-C) với các biến cố tim mạch do xơ vữa.
2.Nguyên nhân rối loạn lipid máu
2.1 Tăng cholesterol máu
- Chế độ ăn/sinh hoạt.
- Di truyền (có tính chất gia đình).
- Thứ phát: Hội chứng thận hư, suy giáp, liormon…
2.2 Tăng triglyceride
- Thiếu hụt gen lipase tiêu huỷ lipoprotein hoặc apolipoprotein C-II.
- Tăng Triglyceride có tính chất gia đình.
- Béo phì.
- Uống quá nhiều rượu. Đái tháo đường.
- Dùng thuốc chẹn beta giao cảm kéo dài.
2.3 Giảm HDL-C
- Hút thuốc lá, béo phì, lười vận động thể lực.
- Đái tháo đường không phụ thuộc insulin.
- Tăng Triglyceride máu.
- Dùng thuốc chẹn beta giao cảm kéo dài. Rối loạn gen chuyển hóa HDL-C.
3.Đánh giá lâm sàng, cận lâm sàng bệnh nhân rối loạn lipid máu
3.1 Triệu chứng lâm sàng của rối loạn lipid máu thường không đặc hiệu
- Có thể thấy mảng u vàng ở mi mắt (mảng xanthelasma) (trong bệnh rối loạn mỡ máu mang tính gia đình).
- Các triệu chứng của các YTNC (THA; Đái tháo đường.).
- Các triệu chứng khi đã có biến chứng do bệnh do XVĐM: Bệnh lý ĐM vành, bệnh lý ĐM não, mạch ngoại vi
3.2 Xét nghiệm các thành phần lipid máu cơ bản
Các xét nghiệm đánh giá rối loạn lipid máu cơ bản:
- Cholesterol toàn phần (TC) LDL-Cholesterol (LDL-C) HDL-Cholesterol (HDL-C) Triglyceride (TG)
Một số thông số khác :
- Non – HDL cholesterol có thể tính toán dễ dàng qua công thức: Non – HDL cholesterol = Cholesterol toàn phần – HDL = LDL + VLDL Apo B
3.3 Rối loạn lipid máu khi có một hoặc nhiều các rối loạn sau
- Tăng Cholesterol: > 200 mg/dL (5,2 mmol/L). Tăng LDL-C: > 130 mg/dL (3,4 mmol/L).
- Giảm HDL-C: < 40 mg/dL (1,0 mmol/L).
- Tăng Triglyceride: > 200 mg/dL (2,3 mmol/L).
Rối loạn kiểu hỗn hợp: Khi tăng cholesterol kết hợp với tăng triglyceride.
Khuyến cáo hiện tại về thời điểm xét nghiệm: > 20 tuổi, xét nghiệm lipid máu khi đói: Cholesterol toàn phần, LDL-C, HDL-C và Triglyceride; xét nghiệm lại mỗi 5 năm nếu kết quả lần xét nghiệm trước trong giới hạn bình thường và không có biến cố tim mạch. Nếu bệnh nhân đã có các biến cố tim mạch hoặc phân tầng nguy cơ cao thì cần tiến hành điều trị ngay.
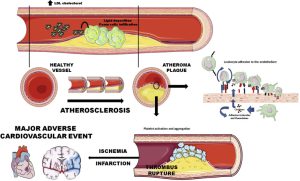
Biến chứng trong rối loạn lipid máu
4.Tiếp cận điều trị rối loạn lipid máu
4.1 Phân tầng nguy cơ bệnh nhân
4.1.1 Nguyên tắc điều trị rối loạn lipid máu
- Phải luôn loại trừ những nguyên nhân tăng lipid máu (tăng lipid thứ phát).
- Thay đổi lối sống là vấn đề cơ bản và cốt lõi trong điều trị: Chế độ ăn uống phù hợp; chế độ luyện tập thể dục đều đặn.
- Cân nhắc lợi ích/nguy cơ khi điều trị thuốc.
- Vận dụng các bằng chứng lâm sàng để đạt được hiệu quả tối ưu: Vai trò của statin và statin liều cao vȁn là cốt lõi điều trị giảm biến cố (ASCVD).
- Theo dõi lâu dài khi điều trị, tuân thủ điều trị là yếu tố quan trọng.
4.1.2 Xác định đích điều trị (theo ESC 2019)
Đích điều trị dựa trên phân tầng nguy cơ và xét nghiệm các thành phần lipid máu. Tùy theo tầng nguy cơ mà có một đích điều trị khác nhau. Những thành phần lipid máu được khuyến cáo là chỉ số xác định đích điều trị như sau:
- LDL-C là đích điều trị chính.
- Cholesterol toàn phần (TC) có thể coi là đích điều trị nếu không có các xét nghiệm khác.
- Nên đánh giá trong quá trình điều trị để có kế hoạch can thiệp khi bệnh nhân rối loạn lipid máu có tăng Triglyceride nhiều.
- Non-HDL-C hoặc Apo B là đích điều trị thứ hai ở BN rối loạn lipid máu thể hỗn hợp, đái tháo đường, hội chứng chuyển hóa hoặc bệnh thận mạn.
- Tỷ lệ apoB/apoA1 và non-HDL-C/HDL-C không còn được khuyến cáo là đích điều trị thường quy
4.1.2.1 Đích điều trị dự phòng tiên phát:
- Nhóm nguy cơ rất cao: Mục tiêu giảm LDL-C > 50% so với mức nền (khi bệnh nhân chưa được điều trị bằng bất kỳ thuốc hạ lipid máu nào) và đích LDL-C < 1,4 mmol/L (< 55 mg/dL).
- Nhóm nguy cơ cao: mục tiêu giảm LDL-C > 50% so với mức nền (khi bệnh nhân chưa được điều trị bằng bất kì thuốc hạ lipid máu nào) và đích LDL-C dưới 1,8 mmol/L (< 100 mg/dL).
- Nhóm nguy cơ vừa: Mức LDL-C tốt nhất dưới 2,6 mmol/L (< 115 mg/dL).
- Nhóm nguy cơ thấp: Mức LDL-C tốt nhất dưới 3,0 mmol/L (< 116 mg/dL).
Mục tiêu phụ bao gồm: Non – HDL; apo-B. Trong đó mục tiêu của non-HDL tương ứng với mục tiêu LDL-C + 0,8 mmol/L cho từng nhóm nguy cơ nói trên. Mục tiêu của apo-B cho các nhóm bệnh nhân nguy cơ rất cao, cao và trung bình lần lượt là 65, 80 và 100 mg/dL.
4.1.2.2 Đích điều trị dự phòng thứ phát:
- Đối với nhóm bệnh nhân nguy cơ rất cao: Mục tiêu giảm LDL-C > 50% so với mức nền (khi bệnh nhân chưa được điều trị bằng bất kì thuốc hạ lipid máu nào) và đích LDL-C < 1,4 mmol/L (< 55 mg/dL).
- Nếu bệnh nhân đang điều trị liều statin tối đa dung nạp được xảy ra biến cố tim mạch lần 2 (không nhất thiết phải cùng một loại biến cố tim mạch lần đầu) trong vòng 2 năm, có thể cân nhắc thay đổi mục tiêu LDL-C thành 1,0 mmol/L.
4.1.3 Xác định chiến lược điều trị
Việc bắt đầu điều trị và chiến lược điều trị cũng dựa trên phân tầng nguy cơ bệnh nhân và xét nghiệm LDL-C.
5. Các biện pháp điều trị rối loạn lipid máu
5.1 Các biện pháp điều trị không dùng thuốc (thay đổi lối sống)
- Là biện pháp quan trọng, bắt buộc cho mọi bệnh nhân dù đã có chỉ định dùng thuốc hay chưa.
- Bao gồm: Chế độ ăn, giảm cân, tập thể dục và bỏ thuốc lá, điều trị tốt các yếu tố nguy cơ khác đi kèm (nếu có).
- Điều trị cụ thể: Tương tự trong tăng huyết áp.
5.2 Các biện pháp điều trị dùng thuốc
Các nhóm thuốc như Statin,Các loại resin gắn acid mật: Cholestyramine (Questran), colestipol (Colestid)…. có vai trò quan trọng.
Leave a Reply