Khi dịch COVID-19 bùng phát, việc tiêm vaccine COVID-19 trở thành một phần quan trọng trong chiến lược phòng chống dịch bệnh. Tuy nhiên, bệnh thận cấp đã xuất hiện ở một số trường hợp bệnh nhân sau khi tiêm vaccine COVID-19, gây lo ngại cho các chuyên gia y tế và người dân.
1. Tổng quát về bệnh thận cấp tính
Đại dịch bệnh do virus corona 2019 (COVID-19) đang diễn ra và sự xuất hiện của các biến thể mới gây ra hội chứng hô hấp cấp tính nặng do virus corona chủng 2 (SARS-CoV-2), việc nhanh chóng phát triển các loại vaccine phòng ngừa an toàn và hiệu quả là rất cần thiết để kiểm soát dịch bệnh bùng phát. Trong 2 năm qua, hàng trăm loại vaccine COVID-19 đã được phát triển, thử nghiệm và cuối cùng được tung ra thị trường, bao gồm vaccine dựa trên Protein (Novavax), vaccine bất hoạt (Sinovac Life Science), vaccine vector virus (Janssen, Oxford-AstraZeneca ) và vaccine mRNA (Pfizer/BioNtech, Moderna, CureVac). Trong số đó, thuốc dựa trên mRNA là mới nhưng không phải là chưa biết. vaccine mRNA cung cấp mRNA chuyển gen thông qua các hạt Nano Lipid, đóng vai trò là chất mang. Sau khi được tiêm, mRNA được dịch mã thành Protein mục tiêu invivo, dẫn đến phản ứng miễn dịch mạnh mẽ và phác đồ 2 liều mang lại khả năng bảo vệ 95% chống lại COVID-19. Cho đến nay, các thử nghiệm lớn ở giai đoạn III và IV đã cho thấy các loại vaccine này có tính an toàn tốt, ít phản ứng nghiêm trọng. Các tác dụng phụ ngắn hạn phổ biến bao gồm phản ứng tại chỗ tiêm, sốt, mệt mỏi, đau toàn thân và nhức đầu.
Tuy nhiên, kể từ khi tiêm chủng hàng loạt, đã có một số trường hợp báo cáo về tổn thương thận cấp (AKI), bệnh thận cấp (AKD), protein niệu, phù, tiểu máu đại thể và các tác dụng phụ khác ở thận cần nhập viện sau khi tiêm vaccine COVID-19. Nồng độ creatinine huyết thanh (Scr) và protein niệu phục hồi trong vòng 3 tháng điều trị ở hầu hết bệnh nhân. Phần lớn các trường hợp xảy ra sau khi tiêm vaccine mRNA và vectơ adenovirus, và một số trường hợp viêm cầu thận liên quan đến vaccine virus bất hoạt cũng đã được báo cáo.
Trong bài đánh giá này, tóm tắt các đặc điểm lâm sàng của AKD sau khi tiêm vaccine có thể xảy ra của AKD sau khi tiêm vaccine COVID-19.
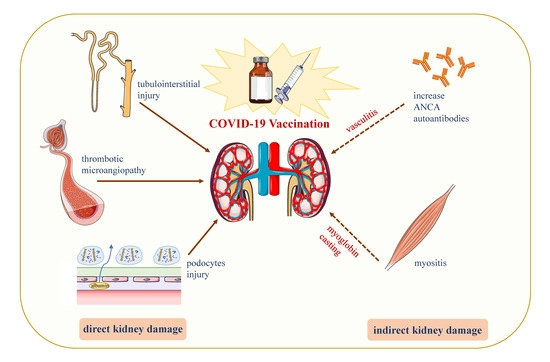
2. Đặc điểm lâm sàng của bệnh thận cấp tính
2.1. Sang thương tối thiểu (Minimal Change Disease – MCD)
Trong số tất cả các trường hợp được báo cáo, MCD là loại AKD bệnh lý phổ biến nhất sau khi tiêm vaccine COVID -19, với tổng số 13 trường hợp (11 trường hợp mới và 02 trường hợp tái phát). 06 bệnh nhân bị tổn thương ống thận cấp và/hoặc tổn thương kẽ. 10 bệnh nhân bị AKD sau lần tiêm vaccine đầu tiên và 03 bệnh nhân bị AKD sau liều thứ hai. Phù là triệu chứng phổ biến nhất. Tất cả các bệnh nhân đều được điều trị bằng steroid và 01 bệnh nhân cũng được chạy thận nhân tạo. Một bệnh nhân bị MCD tái phát không đáp ứng với Steroid liều cao đã nhận được Rituximab (RTX), và bệnh nhân đã đáp ứng. Tổng cộng, 11 bệnh nhân thuyên giảm hoàn toàn hoặc thuyên giảm một phần trong vòng 03 tháng điều trị, 01 bệnh nhân không có phản ứng và 01 bệnh nhân không có hồ sơ theo dõi.
2.2. Bệnh thận IgA
11 trường hợp bệnh thận IgA (09 trường hợp khởi phát mới, 02 trường hợp tái phát) đã được báo cáo, trong đó chỉ có 01 bệnh nhân có thể được xác định mắc AKI mà không có AKD. Một trường hợp phức tạp với tình trạng viêm thận kẽ cấp tính. Tiểu máu đại thể là biểu hiện phổ biến nhất. 06 bệnh nhân (04 người mới, 02 người tái phát) được điều trị bảo tồn, 04 người thuyên giảm hoàn toàn, 01 người không đạt Scr bình thường và một người không có hồ sơ theo dõi. 05 bệnh nhân mới khởi phát khác được điều trị bằng Steroid, 03 bệnh nhân đáp ứng với điều trị và 02 bệnh nhân không có hồ sơ theo dõi.
2.3. Bệnh thận màng (Membranous nephropathy – MN)
MN đã được phát hiện ở 04 bệnh nhân (02 bệnh nhân mới và 02 bệnh nhân tái phát) và 03 bệnh nhân dương tính với kháng thể kháng thụ thể kháng phospholipase A2 (PLA2R) trong huyết thanh. Tất cả các bệnh nhân đều có triệu chứng phù nề. 01 bệnh nhân mới khởi phát được điều trị bảo tồn mà không thuyên giảm trong vòng 60 ngày. 01 trường hợp mới khác đã được phát hiện, gồm có MN và AKD sau khi tiêm vaccine mRNA (Pfizer-BioNTech) đầu tiên, đã thuyên giảm một phần sau khi sử dụng thuốc ức chế hệ thống renin-angiotensin (RAS) và Scr không trở lại mức ban đầu. Phù xuất hiện trở lại sau lần tiêm vaccine mRNA (Moderna) thứ hai và Scr vẫn ở mức 1.15 mg/dL. Bệnh nhân sau đó đã được dùng Rituximab (RTX) và thuyên giảm một phần. Một trường hợp tái phát đã đáp ứng với Tacrolimus (TAC) và Scr đã không trở lại đường cơ sở trong lần theo dõi cuối cùng. Bệnh nhân tái phát khác không có hồ sơ điều trị hoặc theo dõi.
2.4. Viêm màng đáy cầu thận do kháng thể GBM (Anti-GBM) và kháng thể kháng tế bào Neutrophil (ANCA).
Theo các báo cáo trong y văn, đã có 03 trường hợp viêm thận kháng GBM mới khởi phát điển hình, kèm theo tiểu máu đại thể, tăng huyết áp, chán ăn, buồn nôn, sốt và các triệu chứng khác. 01 trường hợp không đáp ứng với Mycophenolate và Steroid, và mức độ Scr tiếp tục tăng lên. 02 bệnh nhân được điều trị bằng Cyclophosphamide (CyC), thay thế huyết tương và bổ sung Methylprednisolone, 01 bệnh nhân không đáp ứng và tiếp tục lọc máu, và 01 bệnh nhân còn lại không có hồ sơ theo dõi.
Trong tài liệu, 08 trường hợp có viêm mạch máu mới khởi phát do ANCA, 05 trường hợp có liên quan đến Myeloperoxidase (MPO) và 03 trường hợp có Proteinase 3 (PR3). Ngoài ra, có 01 báo cáo về viêm mạch u hạt âm tính ANCA sau liều tiêm vaccine vec tơ Adenovirus (AstraZeneca) đầu tiên và Scr của bệnh nhân trở lại bình thường trong vòng 2 tháng. Cả 03 bệnh nhân được chẩn đoán mắc bệnh viêm mạch PR3-ANCA đều xuất hiện các triệu chứng trong vòng 01tuần sau khi tiêm liều vaccine mRNA thứ hai và sau đó được nhập viện để điều trị. 01 trường hợp đã được điều trị bằng Rituximab, CyC, PSL và chạy thận nhân tạo và được chạy thận nhân tạo mà không thuyên giảm. Ngoài ra, 01 trường hợp đã nhận được Glucocorticoid liều cao, CyC và thay thế huyết tương và đã đạt được sự thuyên giảm Scr trong vòng 3 tuần và 01 trường hợp đã được thực hiện liệu pháp Methylprednisolone, Rituximab, CyC và thay thế huyết tương, và Scr đã giảm xuống còn 1.5 mg/dL trong vòng 10 tuần. Từ các y văn, cả bệnh nhân âm tính với MPO-ANCA và ANCA bị viêm mạch u hạt đều cho thấy Scr được cải thiện sau khi điều trị.
2.5. Xuất huyết giảm tiểu cầu miễn dịch
Theo các báo cáo, chỉ có 1/8 bệnh nhân được báo cáo sau lần tiêm chủng thứ hai. Các triệu chứng chính bao gồm sốt, nhức đầu, mệt mỏi, bầm máu ở tay chân và phản ứng tiêu hóa, thường xuất hiện từ 1 đến 2 tuần sau khi tiêm vaccine. Ngoại trừ 01 trường hợp được báo cáo bởi Al Rawahi et al, tất cả các trường hợp khác đều được điều trị ngay lập tức bằng và liệu pháp ức chế miễn dịch, chẳng hạn như Corticosteroid, Rituximab, v.v., và hiệu quả lâm sàng nhìn chung là tốt. Ngoài ra, trong 03 trường hợp, liều đầu tiên của vaccine COVID-19 đã tạo ra nồng độ IgG trung hòa cao chống lại SARS-CoV-2 . Mức độ hoạt động của ADAMTS13 (A Disintegrin And Metalloproteinase with a ThromboSpondin type 1, member 13) đã giảm rõ rệt và hiệu giá của chất ức chế tăng lên trong một số trường hợp. Do đó, một số nhà nghiên cứu đã suy đoán rằng ở những bệnh nhân không mắc bệnh nền, xuất huyết giảm tiểu cầu miễn dịch có liên quan đến việc tiêm vaccine COVID-19.
Nguồn tham khảo: New-Onset Acute Kidney Disease Post COVID-19 Vaccination
Leave a Reply