Viêm nội tâm mạc nhiễm khuẩn là vấn đề thường gặp trong thực hành tim mạch. Ngày nay, mặc dù đã có rất nhiều tiến bộ về bệnh nguyên, chẩn đoán, tiên lượng và điều trị viêm nội tâm mạc nhiễm khuẩn (VNTMNK), nhưng hiểu biết của chúng ta về VNTMNK rõ ràng còn nhiều thiếu sót.
1.Dịch tễ học
Ngày nay, mặc dù đã có rất nhiều tiến bộ về bệnh nguyên, chẩn đoán, tiên lượng và điều trị viêm nội tâm mạc nhiễm khuẩn (VNTMNK), nhưng hiểu biết của chúng ta về VNTMNK rõ ràng còn nhiều thiếu sót. Tỷ lệ mắc hằng năm gần như không thay đổi, dao động từ 3 đến 9 ca trong 100.000 người ở các nước công nghiệp phát triển. Tỷ lệ tử vong trong viện dao động từ 15% đến 20%, tỷ lệ tử vong sau 1 năm từ 30% đến 40% tùy thuộc vào chủng vi sinh, vị trí van tổn thương, loại van, các bệnh lý kèm theo, chỉ thay đổi rất ít trong vòng 20 năm qua.
Đa số bệnh nhân có tổn thương tim cấu trúc trước đó (bệnh van tim, van tim nhân tạo, bệnh tim bẩm sinh có tím…), trừ trường hợp bệnh nhân nghiện chích ma túy hoặc chủng vi khuẩn có độc lực cao, bệnh nhân cũng có thể mắc VNTMNK mà không có tổn thương cấu trúc tim rõ ràng trước đó.
2.Sinh lý bệnh
- Sùi do viêm nội tâm mạc nhiễm khuẩn thường ở nơi dòng máu có tốc độ cao đi qua gây tổn thương nội mạc. Cần chú ý rằng sùi nằm ở phía mặt nhĩ của van nhĩ – thất và ở mặt thất của van bán nguyệt. Ngoài ra, dòng phụt ngược từ các van bán nguyệt (van tổ chim) có thể làm tổn thương dây chằng. Dấu hoa thị đánh dấu các khu vực tổn thương do dòng máu gây ra (mảng McCallum) trên nội tâm mạc trong thông liên thất (trên lá vách van ba lá) hoặc ở nhĩ trái do dòng phụt ngược qua van hai lá.
Các giai đoạn phát triển tổn thương của viêm nội tâm mạc trên van động mạch chủ.
- Lá van động mạch chủ bình thường có một phần dày lên ở dưới đường mép là vùng các lá van áp với nhau và là nơi hay xảy ra tổn thương. Lớp nội mạc phủ lên lá van là một phần mở rộng của nội mạc động mạch chủ và tâm thất. Lớp sợi là cấu trúc nâng đỡ chính cho lá van. Lớp thất nằm dưới bờ tự do của lá van và lớp xốp nằm ở phần trung tâm, giữa lớp sợi và lớp thất.
- Các tổn thương ban đầu ở nội mạc và làm bộc lộ collagen của van.
- Sự lắng đọng tiểu cầu và tơ huyết với sự hình thành của tổn thương nội mạc dạng huyết khối vô khuẩn.
- Các vi sinh vật bám vào và xâm nhập vào tổn thương nội mạc, sau đó nhân lên. Các tế bào viêm thâm nhập, phá hủy elastin và collagen, gây tổn hại đến van tim.Bình thường lớp nội mạc đóng vai trò như một hàng rào tự nhiên bảo vệ chống lại các vi khuẩn gây bệnh. Khi lớp nội mạc bị tổn thương, theo sau đó là sự lắng đọng tiểu cầu –fibrin, tạo điều kiện thuận lợi cho vi khuẩn có thể bám dính lại, phát triển và hình thành tổn thương sùi. Hầu hết các vị trí hình thành sùi đều tương ứng với lớp nội mạc bị dòng máu gây tổn thương, ví dụ: ở mặt thất của các van tổ chim, ở mặt nhĩ của các van nhĩ thất.
Khoảng 30% bệnh nhân không có bằng chứng của tổn thương cấu trúc tim trước đó. Một số vi khuẩn có động lực cao có khả năng gây tổn thương trên cả van bình thường gồm: S. aureus, một số Streptococcus, Salmonella, Rickettsia, Borrelia…
3. Siêu âm tim qua thực quản trong bệnh viêm nội tâm mạc nhiễm khuẩn.
Siêu âm tim qua thực quản có độ nhạy cao hơn so với siêu âm tim qua thành ngực để phát hiện tổn thương sùi (độ nhạy > 90% so với < 60%) trong bệnh viêm nội tâm mạc nhiễm khuẩn, đặc biệt nếu tổ chức sùi có kích thước nhỏ < 5 mm.
Siêu âm tim qua thực quản là phương pháp thăm dò được lựa chọn trong các trường hợp:
- Bệnh nhân có hình ảnh siêu âm tim qua thành ngực mờ. Viêm nội tâm mạc ở những bệnh nhân có van nhân tạo.
- Những trường hợp nghi ngờ viêm nội tâm mạc nhiễm khuẩn nhưng siêu âm tim qua thành ngực không phát hiện được.
- Phát hiện những biến chứng liên quan đến viêm nội tâm mạc nhiễm khuẩn.
Một số tác giả đề nghị tất cả các bệnh nhân được chẩn đoán mắc viêm nội tâm mạc nhiễm khuẩn nên được làm siêu âm tim qua thực quản để phát hiện sớm các biến chứng như áp xe ĐM chủ và đặc biệt là viêm nội tâm mạc nhiễm khuẩn do tụ cầu vàng vì nguy cơ xuất hiện biến chứng cao. Chú ý rằng nếu cả siêu âm tim qua thành ngực và siêu âm tim qua thực quản đều loại trừ viêm nội tâm mạc nhiễm khuẩn thì giá trị chẩn đoán âm tính là >95%. Nếu trên lâm sàng đánh giá khả năng mắc viêm nội tâm mạc nhiễm khuẩn vȁn cao, nên làm lại siêu âm tim qua thực quản sau 7 – 10 ngày.
Các tiêu chuẩn chẩn đoán viêm nội tâm mạc nhiễm khuẩn trên siêu âm tim dựa theo tiêu chuẩn Duke:
- Có tổn thương sùi.
- Hình ảnh áp xe: Hầu hết chỉ xảy ra ở vùng gốc ĐM chủ , sau đó đến vách liên thất, van hai lá và cột cơ nhú. Siêu âm tim qua thực quản có độ nhạy 80% so với độ nhạy 30% của siêu âm tim qua thành ngực.
- Bong vòng van nhân tạo.
Hoặc:
- Hở van mới xuất hiện.
- Hoặc có các biến chứng như: Thủng lá van, rò, đứt dây chằng.
- Các mặt cắt chính cần lưu ý
- Quan sát áp xe gốc ĐM chủ (mặt cắt trục ngắn qua van ĐM chủ ở vị trí 60 o mức thực quản giữa).
- Quan sát van hai lá ( Xem mục 12. Siêu âm tim qua thực quản trong hở van hai lá )
- Van ba lá (mặt cắt bốn buồng ở vị trí 0° mức thực quản giữa, mặt cắt trục dọc từ dạ dày ở vị trí 120° ).
- Van động mạch phổi (mặt cắt quan sát buồng nhận và đường ra thất phải ở vị trí 90°mức thực quản giữa).
Siêu âm tim qua thực quản trước phȁu thuật rất cần thiết để loại trừ tổn thương trên các van còn lại và để đánh giá có ổ áp xe hay không, giúp phȁu thuật viên có thể dự kiến các xử trí cần thiết khác.
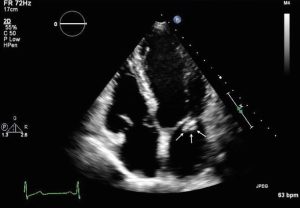
Viêm nội tâm mạc nhiễm khuẩn trên siêu âm tim
- Những điều cần chú ý:
Các cấu trúc bình thường khác có thể quan sát trên van (ví dụ như dải Lamb), các cấu trúc của dây chằng trong trường hợp có thoái hóa nhầy, hoặc tình trạng dày lên không đặc hiệu của van có thể nhầm với tổ chức sùi van, dȁn tới chẩn đoán nhầm viêm nội tâm mạc nhiễm khuẩn trên siêu âm tim qua thực quản.
Những dấu hiệu trên siêu âm cần chỉ định phẫu thuật sớm/cấp cứu
- Hở chủ hoặc hở hai lá cấp gây suy chức năng thất trái. Tình trạng này có thể liên quan đến tổn thương cấu trúc van như thủng lá van hay đứt dây chằng. Hở cạnh van nhân tạo gây rối loạn huyết động.
- Ổ áp xe lớn hoặc áp xe tiến triển mặc dù đã điều trị kháng sinh. Tổn thương sùi – gây thuyên tắc mạch tái phát.
- Nguy cơ gây thuyên tắc mạch cao với tổn thương sùi ở van hai lá > 10 mm .
- Kích thước sùi tăng lên mặc dù đã điều trị kháng sinh đủ 4 tuần.
Leave a Reply