Vancomycin được phân lập lần đầu tiên năm 1953 từ vi khuẩn Amycolatopsis orientalis (danh pháp cũ là Streptomyces orientalis và Nocardia orientalis) trong đất thuộc đảo Borneo ở Đông Nam Á
1. Lịch sử hình thành
Vancomycin được phân lập lần đầu tiên năm 1953 từ vi khuẩn Amycolatopsis orientalis (danh pháp cũ là Streptomyces orientalis và Nocardia orientalis) trong đất thuộc đảo Borneo ở Đông Nam Á. Chính bởi khả năng khống chế tụ cầu qua nhiều lần cấy chuyển mà vẫn không phát sinh đề kháng nên thuốc được gọi tên là vancomycin dựa theo từ “vanquish” (chinh phục).
Ban đầu dạng chế phẩm thuốc chưa tinh khiết có màu nâu được gọi là “bùn Mississippi” sử dụng gây độc cho tai trong và thận nên chỉ được dùng đến như giải pháp cuối cùng. Tuy nhiên dạng chế phẩm vancomycin hydrochloride hiện nay có độ tinh khiết trên 92% sử dụng an toàn hơn.
Với thành phần carbohydrate và peptid, vancomycin được xếp vào nhóm kháng sinh glycopeptid. Bên cạnh tác dụng vượt trội khống chế tụ cầu kháng methicillin, vancomycin còn được sử dụng đường uống để điều trị viêm đại tràng do Clostridium Difficile
2.Dược lực học và dược động học
Ngoại trừ một số vi khuẩn Neisseria, nhìn chung vancomycin không có tác dụng với vi khuẩn Gram âm mà chỉ tiêu diệt được vi khuẩn Gram dương. Phổ tác dụng của vancomycin chủ yếu là các loại tụ cầu, liên cầu, Enterococcus faecalis và Clostridium sp. Cơ chế tác dụng của vancomycin là gắn vào D-alanyl-D-alanine của peptid tham gia tổng hợp vách vi khuẩn, qua đó ức chế tổng hợp vách vi khuẩn.
Thuốc hấp thu kém qua đường uống nên khi dùng đường uống chỉ nhằm mục đích tiêu diệt vi khuẩn trong lòng ống tiêu hóa. Nồng độ đỉnh huyết thanh đạt được ngay sau khi truyền tĩnh mạch xong. Thuốc phân bố rộng rãi trong các mô và dịch cơ thể, ngoại trừ dịch não tủy. Khi màng não viêm, tỷ số khuếch tán từ máu vào dịch não tủy tương đối tốt, nồng độ trong dịch não tủy khi đó thường cao hơn nồng độ ức chế tối thiểu (MIC). Thuốc gắn protein ở mức độ trung bình (55%).
Thời gian bán thải là 4-6h, kéo dài đáng kể khi suy giảm chức năng thận. Ở suy thận giai đoạn cuối, thời gian này là 7,5 ngày. Ở trẻ sơ sinh, thời gian bán thải là 6-10h còn ở trẻ nhỏ thời gian này là 2-4h.
Thuốc thải trừ chủ yếu qua lọc cầu thận, trong nước tiểu có tới 75% thuốc ở dạng chưa biến đổi trong 24h đầu. Ở người cao tuổi, độ thanh thải thuốc giảm.
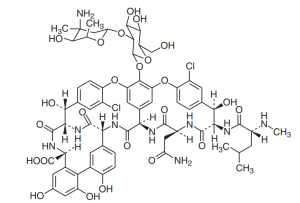
Cấu trúc hóa học Vancomycin
3. Chỉ định, chống chỉ định, liều dùng, cách dùng
Cần kiểm tra nồng độ ức chế tối thiểu (MIC) của vancomycin đối với chủng tụ cầu phân lập được. Nếu MIC ≥ 4 μg/mL thì cần chuyển sang lựa chọn điều trị khác. Xem xét lựa chọn điều trị thay thế khi MIC > 1 μg/mL. Nếu kết quả cấy máu sau 2- 3 ngày điều trị vẫn dương tính kèm theo bằng chứng lâm sàng của nhiễm trùng tiến triển, cho dù MIC là bao nhiêu thì cũng vẫn phải coi như thất bại điều trị vancomycin. Liều tải ban đầu được tính theo cân nặng thực tế của bệnh nhân. Liều dùng tiếp theo cần điều chỉnh để đảm bảo nồng độ đáy trong huyết thanh 10-15 μg/mL (đối với liên cầu) hoặc 15-20 μg/mL (trường hợp tụ cầu). Nếu liều dùng trên 1g thì thời gian truyền tĩnh mạch từ 1,5-2h. VNTMNK do Enterococcus (chủng kháng penicillin hoặc bệnh nhân không thể dùng được beta-lactam): 15 mg/kg (liều tối đa 2 g) truyền tĩnh mạch cách 12h kết hợp với gentamicin trong 6 tuần. Cần điều chỉnh để nồng độ đáy 15-20 μg/mL. VNTMNK do tụ cầu vàng kháng methicillin hoặc nhạy methicillin nhưng không sử dụng được beta-lactam: 15 mg/kg (liều tối đa 2 g) truyền tĩnh mạch cách 12h, hoặc 15-20 mg/kg (liều tối đa 2 g) truyền tĩnh mạch cách 8-12h, điều trị trong 6 tuần. Cần điều chỉnh để nồng độ đáy 15-20 μg/mL. Trường hợp van nhân tạo cần kết hợp với rifampicin và điều trị ít nhất 6 tuần, bên cạnh đó đó kết hợp với gentamicin trong 2 tuần đầu.
VNTMNK do liên cầu nhóm viridans và S. bovis không dung nạp với penicillin hoặc ceftriaxon: 15 mg/kg (liều tối đa 2 g) truyền tĩnh mạch cách 12h. Thời gian điều trị là 4 tuần đối với van tự nhiên hoặc 6 tuần đối với van nhân tạo. Cần điều chỉnh để nồng độ đáy 15-20 μg/mL.
Điều trị theo kinh nghiệm VNTMNK trên van tự nhiên: 15-20 mg/kg (liều tối đa 2g) truyền tĩnh mạch cách 8-12h, kết hợp với ceftriaxon hoặc gentamicin. Cần điều chỉnh để nồng độ đáy 15-20 μg/mL.
Điều trị theo kinh nghiệm VNTMNK trên van nhân tạo: 15-20 mg/kg (liều tối đa 2g) truyền tĩnh mạch cách 8-12h, kết hợp với gentamicin và rifampicin. Cần điều chỉnh để nồng độ đáy 15-20 μg/mL.
Điều chỉnh liều dùng khi suy thận:
- Mức lọc cầu thận > 90 mL/phút: không cần điều chỉnh liều
- Mức lọc cầu thận 50-90 mL/phút: giãn khoảng cách liều mỗi 12h.
- Mức lọc cầu thận 15-49 mL/phút: giãn khoảng cách liều mỗi 24h.
- Mức lọc cầu thận < 15 mL/phút: cho liều tải, sau đó theo dõi nồng độ huyết thanh để điều chỉnh liều tiếp theo. Nếu nồng độ ≤ 20 μg/mL thì dùng liều kế tiếp, nếu đã vượt 20 μg/mL thì tạm ngừng liều kế tiếp và tiếp tục theo dõi nồng độ huyết thanh sau 12h.
4. Tác dụng phụ và xử trí
Tốt nhất nên tránh dùng cùng các thuốc độc với thận. Nếu bắt buộc phải sử dụng đồng thời các thuốc độc với thận thì cần lưu ý thường xuyên theo dõi chức năng thận. Trong các kết hợp kháng sinh lưu ý kết hợp với piperacillin/tazobactam có
nguy cơ tổn thương thận cấp tính cao hơn.
Hội chứng đỏ người thường xuất hiện khi truyền vancomycin quá nhanh. Nếu liều dùng trên 1g thì thời gian truyền tĩnh mạch từ 1,5-2h.
Hội chứng DRESS (drug reaction with eosinophilia and systemic signs/symptoms) có biểu hiện tương tự hội chứng Stevens-Johnson nhưng không tổn thương niêm mạc. So với các kháng sinh khác cũng gây tăng bạch cầu ái toan, riêng vancomycin có nguy cơ cao gây thêm tổn thương da, thận và gan. Những người có HLA-A*32:01 tăng nguy cơ bị hội chứng DRESS sau dùng vancomycin trên 2 tuần.
Các tác dụng phụ hay gặp khác bao gồm sốt, viêm da bọng nước IgA, giảm bạch cầu trung tính, giảm tiểu cầu, giảm thính lực. Nguy cơ giảm tiểu cầu và giảm thính lực có lẽ liên quan đến nồng độ đáy cao kéo dài.
Leave a Reply