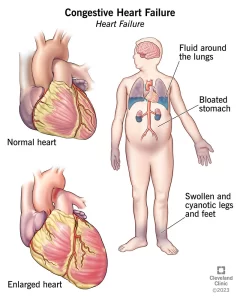
Suy tim cấp là sự xuất hiện hoặc xấu đi đột ngột các triệu chứng cơ năng/thực thể của suy tim. Đây là một cấp cứu nội khoa thường gặp.
1.Định nghĩa
Suy tim cấp là sự xuất hiện hoặc xấu đi đột ngột các triệu chứng cơ năng/thực thể của suy tim. Suy tim cấp bao gồm:
- Suy tim mất bù cấp (Acutely Decompensated Heart failure – ADHF): Là trường hợp hay gặp nhất trên lâm sàng (70%), do các yếu tố khởi phát tác động lên tình trạng suy tim mạn tính.
- Suy tim cấp mới xuất hiện (De novo acute HF): Là các trường hợp suy tim đột ngột trên nền chức năng tim bình thường trước đó, chiếm 25% trường hợp. Ví dụ: Nhồi máu cơ tim cấp, viêm cơ tim cấp, tăng huyết áp cấp cứu…
- Rối loạn chức năng tâm thu nặng tiến triển dần tới một ngưỡng nào đó: Chiếm khoảng 5% trường hợp.
2. Các nguyên nhân gây suy tim cấp/suy tim mất bù cấp
- Có thể là các bệnh lý tim mạch hoặc không phải tim mạch: Hội chứng vành cấp.
- Rối loạn nhịp (nhịp nhanh/nhịp chậm).
- Tăng huyết áp cấp cứu.
- Biến chứng cơ học cấp: Nhồi máu cơ tim cấp có biến chứng cơ học, kẹt van tim cơ học, chấn thương ngực, biến chứng can thiệp… Thuốc/độc chất: NSAIDs, rượu, thuốc kích thích.
- Không tuân thủ điều trị: Không hạn chế muối/nước, bỏ thuốc. Rối loạn chuyển hóa: Cường giáp, toan ceton, có thai…
- Bệnh lý nội khoa cấp: Nhiễm khuẩn, đợt cấp COPD, bệnh lý mạch máu não…
3. Phân loại suy tim cấp
Dựa vào triệu chứng lâm sàng về tình trạng sung huyết (“khô” và “ướt”) và giảm tưới máu ngoại vi (“ấm” và “lạnh”) có thể phân bệnh nhân làm 4 nhóm giúp định hướng điều trị và tiên lượng:
Các triệu chứng để phân loại bao gồm:
- Triệu chứng sung huyết:
- Sung huyết phổi: Khó thở kịch phát, khó thở liên quan gắng sức/tư thế, phù phổi cấp.
- Sung huyết tĩnh mạch ngoại vi: Phù, gan to, phản hồi gan-tĩnh mạch cảnh, sung huyết ruột, cổ trướng.
- Triệu chứng giảm tưới máu:
- Đầu chi lạnh/ẩm.
- Rối loạn tri giác (giảm tưới máu não). Thiểu niệu/vô niệu.
- Tụt HA.
- HA kẹt (pulse pressure): Hiệu số huyết áp tâm thu và tâm trương dưới 25% giá trị huyết áp tâm thu. Đây là dấu hiệu nhạy và đặc hiệu nhất cho giảm cung lượng tim.
Phân loại suy tim cấp:
- Ấm và ẩm: Là dạng phổ biến nhất trên lâm sàng (> 70%), có thể chia tiếp làm 2 type:
- Type tim: Huyết áp bình thường, chủ yếu sung huyết phổi và tuần hoàn ngoại vi do quá tải thể tích,
- type mạch: Huyết áp cao, biểu hiện suy tim do tái phân bố dịch ở phổi, sung huyết ở mô ngoại vi ít; chủ yếu ở người cao tuổi, tăng huyết áp và chức năng tâm thu thất trái bảo tồn.
- Lạnh và ẩm: Gặp < 20% bệnh nhân suy tim cấp trên lâm sàng, đa phần là các bệnh nhân sốc tim và suy tim cung lượng thấp. Nguy cơ tử vong cao hơn nhóm “ấm và ẩm”.
- Lạnh và khô: Hiếm gặp (< 5%), do giảm khối lượng tuần hoàn hoặc chức năng tâm thu thất trái giảm nhiều dù khối lượng tuần hoàn bình thường; tiên lượng xấu.
4. Chẩn đoán suy tim cấp
4.1 Triệu chứng lâm sàng
Chẩn đoán suy tim cấp là một chẩn đoán lâm sàng, dựa trên hỏi tiền sử, triệu chứng cơ năng, thực thể và hỗ trợ bởi các thăm dò cận lâm sàng (xét nghiệm, X-quang phổi, điện tâm đồ, siêu âm tim).
Bệnh nhân nghi ngờ trên lâm sàng có thể phân làm 3 nhóm dựa trên nguy cơ mắc suy tim cấp:
Nguy cơ suy tim cấp cao: Bệnh nhân có hoặc không có tiền sử suy tim từ trước, có biểu hiện khó thở và sung huyết (tĩnh mạch cổ nổi, phù phổi, phù ngoại vi…)
Nguy cơ trung bình: Bệnh nhân có biểu hiện khó thở, có tiền sử bệnh tim mạch từ trước, nhưng các dấu hiệu sung huyết không rõ ràng.
Nguy cơ thấp: Bệnh nhân khó thở nhưng không có tiền sử bệnh tim mạch, điện tâm đồ bình thường, không có dấu hiệu sung huyết và khó thở có thể giải thích bằng bệnh lý khác ngoài tim mạch.
Suy tim cấp
4.2 Cận lâm sàng
4.2.1 X-quang ngực thẳng:
- Các dấu hiệu bệnh tim và sung huyết tĩnh mạch phổi: Đường Kerley B, phù khoảng kẽ, tràn dịch màng phổi, bóng tim to.
- Loại trừ các nguyên nhân gây khó thở khác: Tràn khí màng phổi, viêm phổi, COPD.
4.2.2 Điện tâm đồ:
- Giúp định hướng nguyên nhân và yếu tố khởi phát suy tim cấp (Ví dụ rung nhĩ nhanh). Hiếm khi bình thường trong suy tim cấp có giá trị chẩn đoán âm tính cao.
4.2.3 Siêu âm tim:
- Cần làm cấp nếu bệnh nhân có rối loạn huyết động; làm sớm ở mọi bệnh nhân suy tim cấp mới xuất hiện và không rõ chức năng tim. Giúp đánh giá chức năng tim và bệnh lý tim mạch nền.
- Siêu âm cấp cứu tại giường (point-of-care echo): Xác định thêm các dấu hiệu của suy tim cấp như tràn dịch màng phổi, đường B-line.
4.2.4 Xét nghiệm máu:
- Cần làm NT-proBNP hoặc BNP ở mọi bệnh nhân khó thở cấp nghi ngờ do suy tim, ít nghĩ đến suy tim cấp nếu BNP < 100 pg/mL hoặc NT-proBNP < 300 pg/mL.
- Ngoài ra cần làm các xét nghiệm cơ bản (urea, creatinine, điện giải đồ…) và các xét nghiệm tìm nguyên nhân khởi phát đợt cấp tùy tình trạng bệnh nhân (procalcitonin, TSH…).
4.3 Tiếp cận chẩn đoán suy tim cấp
Khi tiếp cận bệnh nhân nghi ngờ suy tim cấp, cần xác định ngay xem có tình trạng sốc tim và phù phổi cấp. Sau khi đã ổn định bệnh nhân tại khoa hồi sức, cần tìm và xử trí các nguyên nhân gây suy tim cấp thường gặp, bao gồm:
- C (acute C oronary syndrome): Hội chứng vành cấp
- H ( H ypertension emergency): Tăng huyết áp cấp cứu
- A (A rrhythmia): Rối loạn nhịp
- M (acute M echanical cause): Nguyên nhân cơ học (chấn thương, can thiệp tim mạch, nhồi máu cơ tim biến chứng vỡ thành tự do…)
- P ( P ulmonary embolism): Thuyên tắc phổi
4.4 Xử trí suy tim cấp
4.4.1 Nguyên tắc xử trí
Suy tim cấp là một cấp cứu nội khoa, hầu hết bệnh nhân suy tim cấp phải vào viện theo dõi. Những bệnh nhân sau cần phải theo dõi tại khoa điều trị tích cực:
- Bệnh nhân cần đặt ống nội khí quản hoặc đã đặt ống nội khí quản. Có dấu hiệu/triệu chứng giảm tưới máu mô
- SpO₂ < 90% dù đã thở oxy; hoặc co kéo cơ hô hấp phụ, nhịp thở > 25 nhịp/phút.
- Nhịp tim < 40 hoặc > 130 nhịp/phút, huyết áp tâm thu < 90 mmHg.
- Cần tiếp cận xử trí bệnh nhân tùy theo phân loại suy tim cấp
4.4.2 Liệu pháp oxy và hỗ trợ hô hấp
- Cho bệnh nhân thở oxy nếu SpO₂ < 90%, hoặc PaO₂ < 60 mmHg. Không thở oxy thường quy nếu không hạ oxy máu do gây co mạch và giảm cung lượng tim.
- Thông khí không xâm nhập áp lực dương (BiPAP, CPAP) sớm ở bệnh nhân suy hô hấp (SpO₂ < 90%, thở > 25 nhịp/phút) giúp giảm tiền gánh, giảm sung huyết phổi và giảm nguy cơ đặt nội khí quản. Chỉ thở không xâm nhập ở bệnh nhân không suy hô hấp quá nặng, pH > 7,2 và bệnh nhân hợp tác thở. Cần đặt ống ngay nếu thở không xâm nhập không hiệu quả trong vòng 30 phút.
- Đặt nội khí quản ở bệnh nhân suy hô hấp nặng, không đáp ứng thở không xâm nhập (PaO₂ < 60 mmHg, PaCO₂ > 50 mmHg, pH < 7,35).
- Cần theo dõi sát huyết áp ở bệnh nhân thông khí nhân tạo áp lực dương vì có thể tụt huyết áp do giảm tiền gánh và các thuốc an thần dùng khi đặt nội khí quản.
4.4.3 Lợi tiểu
- Lợi tiểu quai là điều trị căn bản trong suy tim cấp, giúp giảm tình trạng sung huyết. Tác dụng giãn mạch xuất hiện sớm sau 10 – 15 phút, tác dụng lợi tiểu xuất hiện sau 30 – 60 phút và kéo dài 4 – 6 giờ.
- Cần dùng lợi tiểu đường tĩnh mạch do phù và giảm tưới máu niêm mạc ruột làm giảm sinh khả dụng của lợi tiểu đường uống. Chủ yếu dùng lợi tiểu quai mà phổ biến nhất là furosemide. Thường bolus 40 – 80mg, có thể bắt đầu tiêm tĩnh mạch 20mg ở bệnh nhân chưa dùng lợi tiểu bao giờ hoặc tăng liều tới 200 mg ở bệnh nhân suy thận. Theo dõi đáp ứng sau 30 – 60 phút, tăng gấp đôi liều nếu không đáp ứng.
- Nên dùng lợi tiểu với liều đáp ứng nhiều lần trong ngày thay vì một liều cao để giảm tái hấp thu natri sau khi lợi tiểu có tác dụng.
- Ở bệnh nhân đang dùng lợi tiểu trước đó: Bắt đầu liều tiêm tĩnh mạch ít nhất bằng liều đơn bệnh nhân dùng đường uống, tổng liều hàng ngày ít nhất 2,5 liều hàng ngày của bệnh nhân. Ví dụ: Bệnh nhân đang uống Furosemide 80 mg x 2 lần/24h khi nhập viện cần chuyển sang liều tiêm 80 mg x 04 lần/24h.
- Mục tiêu lợi tiểu: Cân bằng dịch âm 2 – 3 L/24h, mục tiêu này thấp hơn ở các bệnh nhân không có phù ngoại vi và không giãn thất trái. Mục tiêu lợi tiểu cũng thấp hơn ở bệnh nhân suy thất phải đơn thuần và biểu hiện chủ yếu là cổ trướng.
Bệnh nhân không đáp ứng với lợi tiểu:
- Có thể do (1) Giảm tưới máu thận do giảm cung lượng tim hoặc (2) Tổn thương thận cấp kèm theo; cần phải dùng thêm thuốc vận mạch/tăng co bóp hoặc lọc máu.
- Sử dụng thêm lợi tiểu thiazid hoặc kháng aldosterone có thể giúp tăng đáp ứng với lợi tiểu quai; tuy nhiên không có tác dụng nếu bệnh nhân vô niệu hoàn toàn.
4.4.4 Thuốc giãn mạch
- Tác dụng: (1) Giãn ĐM làm giảm hậu gánh, cải thiện cung lượng tim, (2) Giãn TM làm giảm tiền gánh, cải thiện tình trạng phù phổi và sung huyết mạch thận.
- Chủ yếu dùng trong suy tim cấp thể “ấm và ẩm”, phải đảm bảo huyết áp tâm thu > 110 mmHg khi sử dụng.
- Các thuốc giãn mạch đường tĩnh mạch: Dùng trong giai đoạn cấp, ví dụ nitroglycerin (khởi đầu 20 µg/min, tăng 10 – 20 µg/min mỗi 5 phút, tối đa 200 µg/pliút). nitroprusside.
- Chuyển sang thuốc giãn mạch đường uống khi bệnh nhân ổn định: Ức chế men chuyển, ức chế thụ thể, hydralazine kết hợp nitrate.
4.4.5 Thuốc vận mạch và tăng co bóp
- Các thuốc vận mạch và tăng co bóp (inotrope) có thể làm tăng tỷ lệ tử vong ở bệnh nhân suy tim, do vậy cần sử dụng cẩn trọng, bắt đầu với liều thấp, tăng dần và theo dõi sát. Chỉ định của thuốc vận mạch và tăng co bóp trong suy tim cấp: (1) Suy tim cấp thể ẩm và lạnh với HA tâm thu < 85 – 90 mmg hoặc (2) Suy tim cấp thể ẩm và lạnh không đáp ứng với lợi tiểu.
- Các thuốc tăng co bóp có tác dụng giãn mạch (Dobutamine và milrinone):
- Milrinone là thuốc ức chế phosphodiesterase-5 và làm tăng cAMP nội bào. Thuốc thải trừ qua thận, có tác dụng giãn mạch và kéo dài hơn dobutamine. Do vậy cần tránh dùng ở bệnh nhân có HA tâm thu < 80 mmHg, tránh dùng liều bolus mà bắt đầu với liều thấp (0.2 µg/kg/min) và tăng dần để tác dụng giãn mạch không vượt quá tác dụng tăng co bóp. Vai trò chủ yếu của milrinone trong suy tim cấp: (1) Bệnh nhân tụt áp do chẹn beta, đáp ứng kém với dobutamine, (2) Bệnh nhân có tăng áp lực ĐMP (milrinone có tác dụng giãn mạch phổi đáng kể).
- Dobutamine tác dụng chủ yếu trên receptor ß1 (trên cơ tim). tác dụng cường ß2 và α1 (trên thành mạch) ít nên tác dụng giãn mạch không nhiều và huyết áp thường cải thiện khi dùng thuốc. Thường có hiệu quả từ liều thấp (2 – 5 µg/kg/min). cần liều cao hơn nếu bệnh nhân dùng chẹn beta trước đó (trên 10 µg/kg/min).
- Rối loạn nhịp thường gặp nhất với milrinone là rung nhĩ, với dobutamine là nhịp nhanh xoang. Cả hai đều có thể gây ngoại tâm thu thất không triệu chứng nhưng hiếm khi gây nhanh thất.
- Các thuốc tăng co bóp có tác dụng co mạch (Dopamine, noradrenalin, adrenaline)
- Ưu tiên dùng cho bệnh nhân huyết áp thấp (Huyết áp tâm thu < 70 – 80 mmHg) Với cùng mức độ tăng cung lượng tim, dopamine là tăng nhịp tim và tăng nguy cơ rối loạn nhịp hơn dobutamine và noradrenaline.
- Adrenaline chỉ nên dùng trong cấp cứu ngừng tuần hoàn và khi không nâng được huyết áp dù đã dùng các vận mạch khác.
4.4.6 Các biện pháp cơ học hỗ trợ tuần hoàn
- Các thiết bị hỗ trợ tuần hoàn cơ học như ECLS, ECMO có thể được sử dụng trong thời gian ngắn trong lúc chờ chức năng tim và các cơ quan khác hồi phục, hoặc sử dụng như cầu nối đến các liệu pháp về sau như ghép tim hay cấy thiết bị hỗ trợ thất trái.
- Các thiết bị hỗ trợ tuần hoàn đặt qua da như IABP có thể triển khai dễ dàng, giúp cải thiện huyết động nhưng chưa được chứng minh cải thiện tử vong.
Leave a Reply