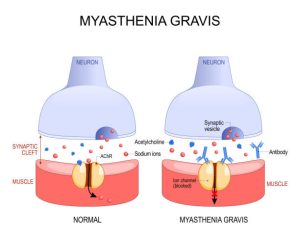
Nhược cơ là do cơ thể người bệnh sinh ra kháng thể chống lại thụ thể acetylcholine ở màng sau synap dẫn đến sự vận động của cơ vân yếu dần, đặc biệt là cơ hô hấp dẫn đến suy hô hấp nặng cần phải thở máy, sự yếu cơ có tính chất tái phát nếu không loại bỏ được căn nguyên. Cơn nhược cơ nặng là một tình trạng mất khả năng hoạt động của cơ bắp, thường xảy ra đột ngột và kéo dài trong một khoảng thời gian ngắn.
1. Nguyên nhân của cơn nhược cơ nặng
– Thường do u hoặc phì đại tuyến ức ở người trưởng thành.
– Tuyến ức có thể ở sau xương ức hoặc lạc chỗ. Một số trường hợp không tìm thấy u tuyến ức.
– Các nguyên nhân khác nhiều khi không tìm thấy.
– Tình trạng nhược cơ nặng lên thường là do:
+ Đợt nhiễm khuẩn hô hấp.
+ Sau phẫu thuật.
+ Dùng thuốc không đủ liều, bỏ thuốc hoặc quá liều thuốc.
+ Một số thuốc làm tăng mức độ yếu cơ như: aminoglycosides, erythromycin, azithromycin, chẹn beta, procainamide, quinidine, magnesium…
2. Triệu chứng của cơn nhược cơ nặng
2.1. Lâm sàng
– Yếu cơ mí mắt có thể dẫn đến sụp mi, nhìn đôi.
– Cơ hàm yếu khi nhai lâu (mệt khi nhai).
– Cơ hầu họng yếu tạo ra nói khó, nuốt khó,nguy cơ gây ra sặc.
– Cơ nâng và cơ gập cổ thường bị ảnh hưởng, tạo ra “hội chứng đầu gục xuống”.
– Yếu các cơ ở chi, chủ yếu là yếu các gốc chi.
– Yếu các cơ hô hấp là triệu chứng nặng nhất trong nhược cơ nặng. Yếu cơ hô hấp dẫn đến suy hô hấp đe dọa tính mạng người bệnh được gọi là cơn nhược cơ nặng.
2.2. Cận lâm sàng
a) Thử nghiệm tại giường: neostigmin (prostigmin)
– Tiêm neostigmin tĩnh mạch chậm: 1 mg + atropin 0,5 mg tĩnh mạch.
– Sau tiêm 5-10 phút, thấy các cơ bị yếu được hồi phục nhanh chóng.
b) Các xét nghiệm huyết thanh
– Kháng thể kháng thụ thể acetylcholin: dương tính khoảng 80 -100% người. Nồng độ kháng thể không tương quan với mức độ nặng của bệnh.
– Ngoài ra còn kháng thể kháng cơ vân: 30-80%,kháng thể kháng titin: 50-95%.
c) Sinh lý điện cơ
– Nghiệm pháp kích thích thần kinh lặp đi lặp lại: có sự giảm biên bộ dần trong 4 – 5 kích thích đầu tiên (suy giảm đáp ứng). Kết quả (+) nếu biên độ giảm trên 10%.
– Điện cơ đồ các sợi đơn lẻ: có độ nhậy cao, dương tính chiếm trên 95%.
d) Chẩn đoán hình ảnh.
– Chụp cắt lớp vi tính, hoặc cộng hưởng từ lồng ngực: xác định được hình thái của tuyến ức cũng như mối tương quan của nó với các cơ quan khác trong trung thất. Nhưng đôi khi cũng không phát hiện được.
3. Chẩn đoán cơn nhược cơ nặng
3.1. Chẩn đoán xác định
a) Lâm sàng
– Người bệnh có yếu cơ từng lúc, yếu tăng lên khi vận động, hồi phục khi nghỉ.
– Thường có sụp mi, có thể có nhìn đôi, nuốt khó, nói khó.
– Yếu cơ hô hấp: thở nhanh, nông, tím môi và đầu chi.
– Làm các nghiệm pháp gắng sức thấy cơ yếu đi rõ rệt. b) Cận lâm sàng
– Thử nghiệm prostigmin: (+).
– Nghiệm pháp kích thích thần kinh lặp đi lặp lại: (+).
– Khí máu động mạch: giảm PaO2, tăng PaCO2 do giảm thông khí phế nang.
– Xquang phổi: có thể có hình ảnh viêm phổi do sặc, hoặc xẹp phổi.
– Cắt lớp vi tính hoặc cộng hưởng từ lồng ngực: có thể tìm thấy u tuyến ức.
c) Các dấu hiệu nặng
– Khó nuốt, nuốt sặc.
– Liệt cơ hô hấp gây suy hô hấp: thở nhanh hoặc chậm, nông. giảm SpO2, PaO2, tăng PaCO2.
3.2. Chẩn đoán nguyên nhân
– Do u hoặc phì đại tuyến ức ở người trưởng thành:
+ Chụp cắt lớp vi tính hoặc cộng hưởng từ để xác định.
+ Đồng vị phóng xạ: khi nghi ngờ tuyến ức lạc chỗ.
– Nhưng đôi khi không rõ nguyên nhân.
3.3. Chẩn đoán phân biệt
a) Nhược cơ mắt
– Bệnh lý mắt của tuyến giáp. Hội chứng Kearns-Sayre.
– Bệnh lý thần kinh sọ vận động và tổn thương vùng thân não.
b) Nhược cơ toàn thân
– Mệt mỏi toàn thân: cảm giác mệt mỏi quá mức, không phải là biểu hiện duy nhất.
– Xơ cứng cột bên teo cơ (Amyotrophic lateral sclerosis-ALS): bệnh tiến triển giống như nhược cơ. Tăng phản xạ và dấu hiệu Babinski, teo cơ và co cứng cục bộ.
– Hội chứng nhược cơ Lambert-Eaton (LEMS): tổn thương khớp nối thần kinh- cơ thường liên quan với bệnh ác tính. Điện cơ có hiện tượng tăng biên độ hoạt động của cơ khi kích thích liên tục (đáp ứng gia tăng).
– Ngộ độc botulism (ngộ độc thịt): ăn thức ăn bị nhiễm Clostridium botulinum. Có triệu chứng ở hành tủy và cơ mắt. Khoảng 50% người bệnh có giãn đồng tử. Bệnh tiến triển nhanh. Điện cơ có hiện tượng tăng biên độ hoạt động của cơ khi kích thích liên tục (đáp ứng gia tăng) tương tự như trong LEMS.
– Nhược cơ do penicillamine: penicillamine kích thích cơ thể tạo ra kháng thể kháng thụ thể acetylcholin. Thường hết trong vòng 3 – 12 tháng sau ngừng thuốc.
– Viêm đa rễ và dây thần kinh: liệt có tính chất đối xứng, kém theo tê bì. Trong hội chứng Guillain-Barre’ Dịch não tủy có protein tăng > 0,5 g/l; tế bào < 10 tế bào/mm3. Điện cơ có tổn thương myelin hoặc sợi trục hoặc cả hai.
– Bại liệt: liệt không đối xứng, không có rối loạn cảm giác kèm theo.
– Rắn cạp nia cắn: liệt vận động, thường kèm theo đồng tử giãn.
– Hạ kali máu: khi nồng độ Kali máu giảm < 3 mEq/l. Hoặc liệt cơ có tính chất chu kỳ (bệnh Westphal), hoặc cường giáp…
– Đái ra porphyrin: xét nghiệm nước tiểu có porphobilinogen.
– Viêm tủy lan lên: tổn thương tủy kiểu khoanh (mất vận động và cảm giác).
3.4. Chẩn đoán mức độ:
Chẩn đoán mức độ của Osserman và Genkin ở người lớn
a) Nhược các cơ mắt đơn thuần: chỉ có các cơ nhãn cầu bị yếu cơ.
b) Nhược cơ toàn thân mức độ nhẹ: ngoài nhược cơ mắt, dần dần có các triệu chứng nhược cơ toàn thân. Chưa có triệu chứng nhược cơ hô hấp.
c) Nhược cơ toàn thân mức độ trung bình: nhược cơ toàn thân nặng hơn. Có triệu chứng hành cầu não (khó nuốt, nuốt nghẹn, nói ngọng…). Có thể có yếu nhẹ các cơ hô hấp
d) Nhược cơ nặng cấp tính: Có liệt cơ hô hấp. Thường có u tuyến ức. Tỉ lệ tử vong cao.
e) Nhược cơ nặng giai đoạn muộn: tiến triển kéo dài trên 2 năm sau các nhược cơ mắt hoặc nhược cơ toàn thân. Thường kèm theo u tuyến ức. Đáp ứng rất kém với điều trị.
Nguồn tham khảo: Bộ Y tế
Leave a Reply