Bệnh u thần kinh ngoại biên là một trong những bệnh lý thần kinh ngoại biên phổ biến. Bệnh ảnh hưởng nhiều tới chất lượng cuộc sống của người bệnh. Chẩn đoán và điều trị kịp thời bệnh u thần kinh ngoại biên là rất quan trọng để giảm thiểu các triệu chứng liên quan đến thần kinh ngoại biên và cải thiện chất lượng cuộc sống của bệnh nhân.
1. Tổng quan về u thần kinh ngoại biên
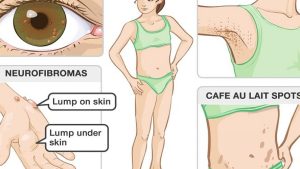
U ở các dây thần kinh ngoại vi được tạo thành do sự tăng sinh của các tế bào liên kết (nguyên bào sợi) của bao ngoài bó thần kinh. U có thể mọc ở bất kỳ vị trí nào dọc theo đường đi của các dây thần kinh. Đa số u lành tính, tiến triển chậm. U có thể phát triển đơn độc, nhưng cũng có thể mọc ở nhiều nơi gây ra những tổn thương trầm trọng về chức năng sống cũng như thẩm mỹ cho người bệnh, thậm chí gây tàn phế. Đó thường là hậu quả của bệnh u xơ thần kinh type I (neurofibromatosis type I hay bệnh Von Recklinghausen). Nguyên nhân gây bệnh là do rối loạn di truyền tính trội ở nhiễm sắc thể số 17. Người bệnh thường có các đốm da màu café sữa (café-au-lait spots) hay tàn nhang ở những chỗ nếp gấp của da như nách, háng…U thường xuất hiện vào thời kỳ niên thiếu, tỉ lệ khoảng 1/3.000 trẻ. Trên 50% số trẻ bị bệnh có biểu hiện triệu chứng từ lúc 2 tuổi hay trước 5 tuổi.
Bệnh u xơ thần kinh type I đôi khi có thể gây ra các biến chứng nặng hơn như giảm thị lực, chậm phát triển thể chất và tinh thần, biến dạng xương, gù vẹo cốt sống…Các biểu hiện ở nội tạng thể hiện mức độ trầm trọng của bệnh chứ không phải là các triệu chứng rầm rộ ngoài da.
Bệnh chưa có phương pháp điều trị đặc hiệu, vấn đề điều trị hiện nay chỉ giới hạn ở việc theo dõi mức độ phát triển của bệnh và can thiệp khi có triệu chứng. Thuốc có tác dụng ức chế men tyrosine kinase thuộc nhóm IMATINIB (Glivec, Gleevec) bước đầu cho thấy có khả năng điều trị các khối u thần kinh trong NF1. Điều trị laser có thể được sử dụng để loại bỏ các tổn thương trên bề mặt của da và giúp cải thiện ngoại hình.
2. Chẩn đoán
Để chẩn đoán U thần kinh ngoại biên, các bước sau có thể được thực hiện:
- Tiến hành khám lâm sàng: Bác sĩ sẽ thực hiện khám lâm sàng để xác định các triệu chứng và dấu hiệu của bệnh nhân, bao gồm đau dây thần kinh, tê bì, giảm sức mạnh cơ bắp, mất cảm giác, …
- Sử dụng các phương pháp chẩn đoán hình ảnh: Các phương pháp hình ảnh như siêu âm, chụp MRI hoặc CT scan có thể được sử dụng để xác định vị trí, kích thước và tính chất của khối u.
- Tiến hành đánh giá chức năng thần kinh: Các thử nghiệm chức năng thần kinh bao gồm xác định sức cơ, cảm giác, phản xạ và thời gian dẫn truyền tín hiệu thần kinh có thể được thực hiện để xác định tính chất và mức độ ảnh hưởng của khối u đến chức năng thần kinh.
- Tiến hành xét nghiệm: Xét nghiệm máu có thể được thực hiện để xác định tình trạng sức khỏe tổng quát của bệnh nhân và loại trừ các nguyên nhân khác của triệu chứng thần kinh ngoại biên.
- Tiến hành sinh thiết có thể được thực hiện để xác định tính chất chính xác của khối u.
Tất cả các bước trên có thể được thực hiện để xác định chẩn đoán chính xác của U thần kinh ngoại biên và lựa chọn phương pháp điều trị thích hợp.
3. Phương pháp phẫu thuật điều trị u thần kinh ngoại biên
3.1. Chỉ định
– Khối u gây rối loạn cảm giác, hạn chế vận động hay ảnh hưởng đến thẩm mỹ.
– Khối u phát triển nhanh và/hoặc nghi ngờ ác tính (neurofibrosarcoma).
3.2. Chống chỉ định
– Tình trạng toàn thân nặng, nhiều dị tật phối hợp (biến chứng tim mạch, gù vẹo cột sống nặng…).
– Những khối u ở vùng đám rối thần kinh hay u lớn, xâm lấn mạch máu… khó có khả năng lấy u toàn bộ hay để lại di chứng nặng nề cho người bệnh.
3.3. Chuẩn bị
3.3.1. Người thực hiện
– Bác sĩ: 01 phẫu thuật viên chuyên khoa phẫu thuật thần kinh hoặc chấn thương chỉnh hình, 01 bác sĩ phụ mổ, 01 bác sỹ gây mê. Trong một số trường hợp, cần phối hợp với phẫu thuật viên mạch máu, tiêu hóa hoặc tạo hình.
– Điều dưỡng: 01 điều dưỡng phụ mê, 01 điều dưỡng phục vụ dụng cụ cho phẫu thuật viên, 01 điều dưỡng chạy ngoài.
3.3.2. Người bệnh
– Hỏi bệnh, khám bệnh chi tiết, tỉ mỉ (lưu ý phát hiện các dấu hiệu giúp chẩn đoán bệnh NF1 nếu có, khai thác tiền sử gia đình để tư vấn khám sàng lọc…)
– Nhịn ăn, vệ sinh, khám gây mê trước mổ theo quy định.
– Kiểm tra, đối chiếu họ tên, tuổi, bệnh án, xét nghiệm, phim… trước khi mổ
3.3.3. Phương tiện
– Bộ dụng cụ phẫu thuật thông thường: dao, kéo, pince, phẫu tích, kìm mang kim, máy hút, dao điện đơn cực và lưỡng cực.
3.4. Các bước tiến hành
3.4.1. Tư thế:
Tùy vị trí khối u
3.4.2. Vô cảm:
Tùy theo vị trí, kích thước khối u mà có thể lựa chọn phương pháp vô cảm phù hợp: tê tại chỗ, tê đám rối, tê tủy sống hoặc gây mê nội khí quản.
3.4.3. Kỹ thuật:
– Sát trùng rộng rãi vùng mổ, trải toan
– Gây tê vùng rạch da.
– Đường rạch da được lựa chọn tùy theo vị trí, kích thước và tính chất của khối u, phải đảm bảo các yếu tố: có thể tiếp cận khối u rộng rãi và an toàn nhất, nuôi dưỡng da tốt và thẩm mỹ.
– Rạch da. Phẫu tích từng lớp bộc lộ khối u. U thường tròn, nhẵn, ranh giới rõ. Kiểm tra các cấu trúc mạch máu, thần kinh lân cận trước khi quyết định cắt u toàn bộ hay bán phần.
– Cầm máu
– Đặt dẫn lưu nếu ổ mổ rộng, nguy cơ chảy máu nhiều
– Đóng vết mổ.
3.5. Theo dõi và xử trí
3.5.1. Theo dõi:
– Tình trạng toàn thân: Mạch, huyết áp, thở, nhiệt độ
– Tình trạng thần kinh: Dấu hiệu thần kinh khu trú (liệt tiến triển)
– Chảy máu vết mổ
– Dẫn lưu (nếu có): thường rút trong 48h đầu
3.5.2. Biến chứng và xử trí
– Chảy máu: Mổ lại cầm máu.
– Nhiễm trùng: Điều trị nội khoa (kháng sinh).
– Liệt tiến triển: Theo dõi, điều trị nội khoa (chống viêm), phục hồi chức năng.
Tóm lại, quyết định sử dụng phẫu thuật để điều trị u thần kinh ngoại biên cần được đưa ra sau khi đánh giá kỹ lưỡng tính hữu dụng và nguy cơ của từng phương pháp điều trị.
Nguồn tham khảo: Bộ Y tế
Leave a Reply