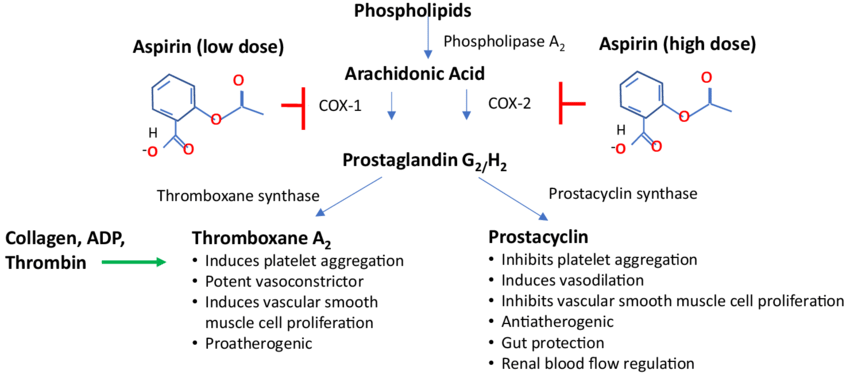
Aspirin được phát hiện bởi nhà khoa học người Đức – Felix Ho|mann. Ban đầu, thuốc chủ yếu được chỉ định trong điều trị hạ sốt và giảm đau. Mãi tới năm 1955, các nhà khoa học mới phát hiện thêm tác dụng kháng kết tập tiểu cầu của thuốc này do có tác dụng ức chế quá trình sản xuất thromboxane A2.
Từ đó, aspirin được coi là nền tảng trong liệu pháp chống huyết khối trong hội chứng mạch động mạch vành cấp.
1.Cơ chế tác dụng chung
Aspirin ngăn chặn con đường hoạt hóa tiểu cầu của thromboxane A2 bằng việc acetyl hóa không hồi phục enzyme cyclooxygenase (COX). Tác dụng của aspirin tồn tại trong suốt thời gian sống của tiểu cầu (trung bình khoảng 8-9 ngày).
Thuốc kháng kết tập tiểu cầu ức chế thụ thể P2Y12 bao gồm các thuốc nhóm thienopyridine và non-thienopyridine, tác dụng qua việc ức chế không hồi phục việc gắn phân tử ADP lên thụ thể của nó trên bề mặt tiểu cầu, vì vậy ngăn ngừa sự hoạt hóa thụ thể glycoprotein IIb/IIIa, là một protein màng có nhiệm vụ liên kết với fibrinogen tạo thành mạng lưới giúp tiểu cầu ngưng tập lại với nhau.
2. Chỉ định
2.1 Dự phòng thứ phát bệnh tim mạch:
- Cơn đau thắt ngực, sau can thiệp động mạch vành qua da hoặc phẫu thuật cầu nối chủ vành, sau nhồi máu cơ tim.
- Đột quỵ thiếu máu não. Bệnh động mạch ngoại biên.
Từ những năm 1980, có nhiều dữ liệu lâm sàng ủng hộ việc sử dụng aspirin trong dự phòng thứ phát các bệnh lý tim mạch, đặc biệt sau khi Nghiên cứu Quốc tế lần thứ 2 về nhồi máu cơ tim (Second International Study of Infarct Survival – ISIS-2) được công bố. Việc sử dụng aspirin liều 300 mg trong nhồi máu cơ tim cấp làm giảm tỷ lệ tử vong tới 23%. Thử nghiệm về chống huyết khối (The Antithrombotic Trialists’ Collaboration) kết luận rằng sau nhồi máu cơ tim cấp, aspirin làm giảm tỷ lệ các biến cố tim mạch về sau tới 25% (số người cần điều trị là 28 bệnh nhân với thời gian theo dõi trên 2 năm).
2.2 Dự phòng tiên phát bệnh tim mạch:
Hiện nay không còn được khuyến cáo sử dụng aspirin thường quy trong dự phòng tiên phát.
Vai trò của aspirin trong dự phòng tiên phát các bệnh lý tim mạch chưa thực sự rõ ràng, cần cân bằng giữa nguy cơ bệnh lý tim mạch và nguy cơ xuất huyết. Không nên sử dụng aspirin thường quy cho các bệnh nhân có nguy cơ bệnh lý tim mạch thấp hoặc trung bình (khả năng mắc bệnh tim mạch ước tính thấp hơn 5% trong 10 năm).
Với các bệnh nhân có nguy cơ bệnh lý tim mạch cao (nguy cơ mắc bệnh lý tim mạch trên 5% trong 10 năm), việc sử dụng aspirin thường quy cũng còn nhiều tranh cãi; nhiều chuyên gia cho rằng không nên sử dụng thường quy kể cả với nhóm bệnh nhân này. Sử dụng aspirin liều thấp ước tính có thể phòng ngừa cho 10-15 người trong tổng số 1000 người trong 2 năm, tuy nhiên nguy cơ xuất huyết tăng 2 đến 3 lần. Trong số các bệnh nhân tăng huyết áp, việc sử dụng aspirin liều thấp có thể làm tăng nguy cơ xuất huyết nội sọ, vì vậy cần duy trì huyết áp dưới mức 150/90 mmHg khi thuốc được khởi trị với mục đích dự phòng tiên phát.
3. Liều dùng
- Dự phòng thứ phát bệnh tim mạch: Aspirin liều thấp 75-100 mg/24h đối với các bệnh nhân đau ngực ổn định, nhồi máu cơ tim, đột quỵ thiếu máu não hoặc thiếu máu não cục bộ thoáng qua, bệnh động mạch ngoại biên.
- Liều nạp (loading dose) trong hội chứng động mạch vành cấp trước can thiệp: 162 – 325 mg. Dự phòng tiêm phát bệnh động mạch tương tự liều dự phòng thứ nhất.
4. Chống chỉ định
- Chống chỉ định: Tiền sử dị ứng với aspirin, loét dạ dày – tá tràng đang hoạt động, xuất huyết tiêu hóa gần đây, đột quỵ xuất huyết não gần đây, các rối loạn về đông máu như bệnh Hemophilia, bệnh Von Willebrand, giảm tiểu cầu, bệnh lý về gan nặng.
- Thận trọng: Hen phế quản, tăng huyết áp không kiểm soát, tiền sử loét dạ dày – tá tràng.
5. Sự đề kháng aspirin
Trong thực hành lâm sàng, hiện tượng “kháng aspirin” đã được ghi nhận nhưng ảnh hưởng tới hiệu quả điều trị không rõ ràng (khoảng 10% bệnh nhân dùng thuốc).
6. Tác dụng không mong muốn
Aspirin ngay cả khi sử dụng với liều thấp có thể làm khởi phát co thắt phế quản ở 20% các bệnh nhân có hen phế quản.
Theo Cảnh giác dược, các tác dụng không mong muốn trên đường tiêu hóa của aspirin khá phổ biến, với biểu hiện từ cảm giác buồn nôn sau uống aspirin vài giờ, tới các xuất huyết tiêu hóa nặng. Aspirin làm gia tăng nguy cơ xuất huyết tiêu hóa tại các ổ loét ở hành tá tràng hơn là các ổ loét tại dạ dày, và thường xảy ra trong những ngày đầu điều trị.
6.1 Yếu tố nguy cơ gây xuất huyết tiêu hóa khi dùng aspirin cần được đánh giá trước khi sử dụng:
- Tuổi: Nguy cơ xuất huyết tăng lên 2 lần sau mỗi 10 năm ở bệnh nhân trên 55 tuổi.
- Giới: Nguy cơ tăng gấp 2 lần ở nam giới so với nữ giới. Tiền sử loét dạ dày tá tràng, tiền sử xuất huyết hoặc thủng dạ dày tá tràng. Sử dụng các thuốc phối hợp khác như NSAIDs, thuốc chống đông, thuốc ức chế tái hấp thu serotonin chọn lọc (SSRIs).
Cần điều trị NSAIDs kéo dài trong một số bệnh lý: viêm xương khớp, thấp khớp, đau thắt lưng mạn tính. Mắc một số bệnh lý khác phối hợp như bệnh lý về gan, thận, đái tháo đường. Nhiễm vi khuẩn Helicobacter pylori. Nghiện rượu. Hút thuốc lá nhiều.
6.2 Chiến lược giúp giảm nguy cơ xuất huyết khi sử dụng aspirin:
- Dùng aspirin liều thấp 75 – 100 mg/24h, chỉ dùng liều cao khi có chỉ định. Dùng aspirin sau ăn no.
- Tránh/hạn chế dùng phối hợp với các thuốc NSAIDs hoặc thuốc chống đông cả đường uống và đường tiêm.
- Đánh giá lại nguy cơ xuất huyết cũng như đơn thuốc đang dùng, xem xét dừng hoặc giảm bớt liều nếu nguy cơ xuất huyết tăng lên.
- Hạn chế uống rượu bia.
- Giảm bớt hoặc ngừng hẳn việc hút thuốc lá.
- Cân nhắc sử dụng phối hợp PPIs nếu bệnh nhân có nhiều nguy cơ. Điều trị diệt H.pylori nếu có nhiễm.
7. Tương tác thuốc
- Thuốc giảm đau: cần tránh sử dụng phối hợp với NSAIDs vì có thể làm tăng nguy cơ tác dụng không mong muốn của thuốc.
- Thuốc chống đông: làm tăng nguy cơ xuất huyết khi dùng phối hợp với warfarin hoặc các thuốc chống đông khác. Cần tránh sự phối hợp thuốc trừ khi có chỉ định sử dụng cả hai loại.
- Thuốc chống trầm cảm: làm tăng nguy cơ xuất huyết khi dùng phối hợp với các thuốc ức chế tái hấp thu chọn lọc trên serotonin và venlafaxine.
- Thuốc gây độc tế bào: aspirin làm giảm bài tiết methotrexate, nên tránh sử dụng đồng thời cả hai nhóm thuốc này nếu có thể và theo dõi chặt chẽ liều dùng methotrexate
Leave a Reply