Ảnh hưởng chung của quá trình lão hoá sẽ khiến cho mô bị khô, mất nước, giảm tính đàn hồi, giảm khả năng bù trừ và thay đổi tính thấm của tế bào. Bệnh lý niêm mạc ở người cao tuổi gặp nhiều hơn trong quá trình lão hoá tổ chức khoang miệng (sự mất chức năng và dễ tổn thương). Bài viết này sẽ đề cập sâu vào các dạng bệnh lý niêm mạc, cũng như đánh giá một số yếu tố ảnh hưởng của bệnh.
1. Một số bệnh lý niêm mạc miệng thường gặp ở người cao tuổi
1.1. Loét do chấn thương – Bệnh lý niêm mạc miệng phổ biến
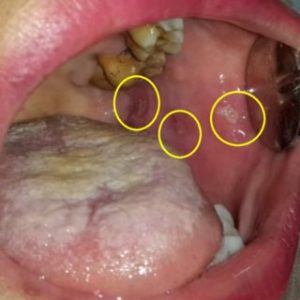
Loét do chấn thương có thể có nguồn gốc do răng khi có một răng gãy vỡ kích thích niêm mạc hoặc lợi hoặc do phục hình không phù hợp (bờ phục hình quá cao hay không phù hợp với mức độ tiêu xương, có các móc gây chấn thương) tạo nên một gai kích thích dưới dạng một vết thương đau, đáy vàng. Các tổn thương này đều được chữa khỏi hoàn toàn sau khoảng 10 ngày sau khi loại bỏ nguyên nhân. Nếu tổn thương vẫn còn kéo dài, có thể tiến hành sinh thiết.
1.2. Dị sản tuyến nước bọt niêm mạc hoại tử
Nguyên nhân của nó chưa được tìm hiểu rõ, có thể là do chứng thiếu máu cục bộ liên quan tới chấn thương, cũng có thể liên quan tới tình trạng thiếu dinh dưỡng, sự thiếu máu, giảm bạch cầu hạt có thể liên quan tới tình trạng nghiện rượu và thuốc lá. Các tổn thương này chủ yếu ở các tuyến nước bọt phụ, chủ yếu ở mặt vòm miệng. Biểu hiện tổn thương đỏ loét, nham nhở, giống như các mảng chết hoại tử, đáy vàng, tạo ra các lỗ thủng trên vòm miệng, và thông thương lên mũi và xoang hàm trên.
Mặc dù tổn thương thoái triển nhưng biểu hiện của nó khiến chúng ta nghĩ tới một dạng ung thư xuyên và phá huỷ cần thiết phải thực hiện sinh thiết. Không có phương pháp điều trị đặc biệt nào ngoài việc giảm các triệu chứng đau, phục hồi lại tổ chức khoang miệng và cân bằng lại chế độ dinh dưỡng. Nếu nghi ngờ có bội nhiễm tổn thương thì bệnh nhân được điều trị kháng sinh.
1.3. Lưỡi láng mất u nhú
Niêm mạc lưỡi chịu các biến đổi mạnh, khô đi và mất các nhú lưỡi. Tình trạng này càng nặng nề trong trường hợp giảm tiết nước bọt, do sử dụng thuốc hoặc không. Niêm mạc lưỡi trở nên láng, bóng, sáng lên và đau. Các bệnh nhân gặp khó khăn trong việc ăn uống và nuốt.
Bệnh này thường xảy ra một mình hoặc kết hợp với các bệnh viêm lưỡi do nấm Candida, hiếm gặp hơn là thiếu máu Biermer, viêm lưỡi Hunter, hội chứng Gougerot- Sjögren, viêm lợi do thiếu vitamin C (thường đi kèm với hiện tượng chảy máu), thiếu vitamin PP (gây ra các loét dạng áp tơ) và thiếu máu giảm sắc tố acrylic.
Trong nhiều trường hợp, các viêm lưỡi thường chỉ thoáng qua nhưng ở các bệnh nhân nữ thì chúng trở nên mạn tính.
1.4. Viêm lợi dạng vảy
Dạng viêm lợi này là một tổn thương mạn tính thường gặp, đặc trưng bởi ban đỏ, trợt loét và tăng sinh các mụn nước, đóng vảy ở lợi dính hoặc lợi di động. Bệnh lý này thường gặp ở các bệnh nhân nữ từ 50 tuổi trở lên.
Có rất nhiều nguyên nhân dẫn tới tình trạng bệnh lý này, các nghiên cứu sử dụng huỳnh quang sinh thiết lạnh đã chứng minh trong phần lớn các trường hợp đều sẹo của pemphigoide, pemphigus thường, pemphigoide niêm mạc và Lichen phẳng.
Sự biến đổi hormone trong giai đoạn mãn kinh cũng đóng vai trò trong nguyên nhân gây bệnh.
1.5. U hạt Fordyce
Các hạt Fordyce là những tuyến mồ hôi dị sản trong niêm mạc miệng. Nó thường không gây ra biến chứng. Thường hiếm gặp nhưng tăng theo tuổi, tạo ra các hạt vàng, thành các nếp đôi khi dính nhau. Vị trí thường gặp ở môi trên và vùng hậu hàm với sự phân bố thường đối xứng.
1.6. Bệnh lý niêm mạc miệng – nhiễm trùng
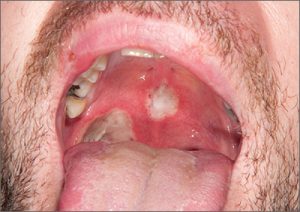
Chủ yếu do nấm Candidose, zona, pemphigus và pemphigus mụn nước.
Candidose
Là những tổn thương trắng do nấm Candida albicans khi có sự thay đổi cân bằng nội môi trong khoang miệng. Các yếu tố thuận lợi như:
+ Tại chỗ: vệ sinh răng miệng kém, thuốc lá, tiêu thụ nhiều đường.
+ Vùng: Xạ trị loạn sản khoang miệng hay tai mũi họng.
+ Toàn thân: giảm miễn dịch, đái tháo đường, stress… Thuốc: kháng sinh, các thuốc corticoide, thuốc chống đào thải mô.
Điều trị tại chỗ và toàn thân gồm:
+ Phục hồi lại chức năng của khoang miệng: lấy cao răng, các điều trị răng và phục hình.
+ Điều trị đau: nước súc miệng (aspirin, dung dịch bicarbonate), gel xylocain, gel polysilane, gel sulcrafate. + Điều trị nấm: sử dụng các thuốc như myconazole, amphotericin B, mycostatin,
fluconazole,…
+ Điều trị giảm tiết nước bọt: tăng độ ẩm, kích thích tiết nước bọt.
+ Điều chỉnh cân bằng trong việc sử dụng thuốc, thường khá khó khăn.
+ Điều trị toàn thân nếu có ví dụ điều trị đái tháo đường.
Zona
Liên quan tới sự hoạt động lại của virus HZV trong các hạch thần kinh cảm giác và khi có sự giảm miễn dịch đột ngột, nó được đặc trưng bởi các biểu hiện ở niêm mạc, thần kinh và nhiễm trùng:
+ Niêm mạc: Các mụn nhỏ mọc một bên phát triển nhanh tạo thành vết loét đau.
+ Thần kinh: Các cơn đau tự nhiên, liên tục, dữ dội liên quan tới dây thần kinh cảm giác. Nó có thể tác động tới dây III (nhánh mắt, hàm trên và hàm dưới), dây IX làm rối loạn hoạt động nuốt, dây VII (gây liệt mặt ngoại vi).
+ Nhiễm trùng: sốt, tăng bạch cầu, mệt mỏi.
Điều trị: Thuốc giảm đau, kháng khuẩn (súc miệng chlorhexidine), Corticoide (theo cơ chế chuyển hoá và tuổi), kháng virus (acyclovir theo đường uống hay tiêm tĩnh mạch).
Pemphigus và pemphigus mụn nước
Các tổn thương mụn nước để lại các vết loét chảy máu ít hay nhiều, có thể trên da hay niêm mạc.
Chẩn đoán lâm sàng được xác định bằng các xét nghiệm cận lâm sàng như giải phẫu bệnh bằng huỳnh quang trực tiếp nhằm tìm kiếm IgG, mảnh C3 hay các kháng thể trên màng đáy tế bào hoặc chất chống gian bào tuỷ theo pemphigus hay pemphigus mụn nước. Các điều trị thường giải quyết triệu chứng đau và ảnh hưởng chức năng. Liệu pháp corticoid toàn thân có kết hợp hay không với các chất chống miễn dịch trong pha cấp thường được sử dụng.
Tổn thương sừng hoá trắng
Thường hay gặp nhất là sừng hoá do thuốc lá và Lichen phẳng.
Chúng có thể tự xuất hiện hay dưới ảnh hưởng của các tác nhân ung thư. Trong những trường hợp này nếu các tác nhân nguy cơ bị loại bỏ, các tổn thương có thể được giữ ổn định.
1.7. Sừng hoá do thuốc lá
– Được đặc trưng bởi các tổn thương màu trắng, tập trung ít hay nhiều tại một chỗ, chiều dày khác nhau, dạng hình lát, ít nhiều lan toả tuỳ thuộc bệnh nhân hút xì gà hay thuốc lá.
– Các tổn thương xuất hiện tại các vị trí tiếp xúc với thuốc lá (môi, tiền đình, má, vòm miệng, sản miệng).
– Chẩn đoán lâm sàng có thể được xác định bởi sinh thiết.
– Nó có thể phát triển thành ung thư trong 20% trường hợp, phổ biến nhất nếu nó có
dạng sần sùi.
– Điều trị bằng cách bỏ thuốc lá ngay lập tức và vĩnh viễn. Theo dõi và không điều trị, trong trường hợp nghi ngờ thì thực hiện sinh thiết.
1.8. Lichen phẳng
Không có nguyên nhân rõ ràng, có thể do thuốc lá, do thuốc, tự miễn và nặng hơn do stress. Xuất hiện chủ yếu ở các vùng niêm mạc miệng phía sau (mặt trong của má và tam giác hậu hàm). Ngoài ra, các niêm mạc (sinh dục, hậu môn), mô liên kết hay da cũng bị nhiễm Lichen. Cần có một thăm khám toàn thân. Biểu hiện chủ yếu của bệnh này là các nhú Lichen. Có thể gặp các dạng chấm, sợi nhánh, mạng lưới, dạng tròn, mảng hay tầng lớp. Bệnh tiến triển theo các giai đoạn hoạt động và yên lặng. Sự tiến triển thành dạng ung thư được biểu hiện khi Lichen có dấu hiệu xói mòn và teo đi, chiếm 0,3-10% các ca theo nhiều tác giả. Chẩn đoán xác định khi thực hiện sinh thiết. Nếu Lichen không ở dạng hoạt động, việc điều trị chỉ là theo dõi, ngược lại, các dạng hoạt động cần phác đồ điều trị corticoid dài ngày (bao gồm các tác dụng phụ) do có nguy cơ tái phát. Ngoài ra việc điều trị tâm lý cho bệnh nhân cũng rất cần thiết.
1.9. U miệng lành tính
Thông thường, các dạng u lành tính ở người lớn thường có sự phát triển chậm chạp. Nó có thể là các u xơ, u mỡ, u nhái. Chỉ định cắt bỏ chúng chỉ khi gây ảnh hưởng tới bệnh nhân hay làm cản trở điều trị và phục hình răng. Các u vòm miệng, được phủ bởi niêm mạc bình thường, có thể bị nghi ngờ ác tính và phải tiến hành sinh thiết. Quá sản lợi hay u xơ phục hình. Thường gặp ở các bệnh nhân mang phục hình không phù hợp hay không bám dính tốt với tình trạng xương ổ răng phía dưới. Phẫu thuật loại bỏ phải đi kèm với phục hình ngay lập tức nhằm tránh sự mất chiều sâu ngách tiền đình làm phục hình vĩnh viễn mất đáp ứng.
1.10. U miệng ác tính (Ung thư biểu mô) – Bệnh lý niêm mạc nguy hiểm
Khi phát hiện ra bệnh, hỏi bệnh cho phép xác định được tiền sử của tổn thương, quá trình phát triển bệnh, các điều trị đã trải qua hoặc đang điều trị, xác minh các nguyên nhân nhiễm độc rượu và thuốc lá, có thể quan sát các loại ung thư điển hình, đặc biệt là phụ nữ. Di truyền được coi là một yếu tố điều kiện sống nhưng chúng ta không thể loại bỏ yếu tố di truyền. Các xét nghiệm cho thấy các tổn thương khoang miệng, chủ yếu ở môi dưới, lưỡi, sản miệng, các loét duy nhất, có thể có dạng xoắn nụ, màu hồng, sở hơi chắc. Trong hầu hết các trường hợp, ung thư biểu mô loét sần sùi có đáy cứng. Có thể có các hạch ở cổ nhưng đó không phải là yếu tố bắt buộc mà chỉ là yếu tố giúp ta nhận biết rõ hơn. Triệu chứng lâm sàng thường không có biểu hiện, đặc biệt trong thời kỳ đầu của bệnh. Do vậy, việc sử dụng các biện pháp phát hiện sớm là rất quan trọng. Giai đoạn muộn, kèm theo sự phát triển của u, mức độ đau, chảy máu và nuốt khó tăng dần. Sinh thiết làm giải phẫu bệnh là bằng chứng chính để chẩn đoán.
2. Một số yếu tố ảnh hưởng đến bệnh lý niêm mạc miệng ở người cao tuổi
Tổn thương tiền ung thư và ung thư miệng ở xoang miệng và hầu họng có tần suất bệnh và tỷ lệ tử vong cao hơn bất kỳ loại ung thư nào khác, với tỷ lệ sống sót trên 5 năm khoảng 53%. Người có nguy cơ cao nhất đối với tổn thương tiền ung thư và ung thư miệng gặp ở nhóm tuổi từ 60 trở lên. Yếu tố nguy cơ chính là hút thuốc, uống rượu. Yếu tố kinh tế – xã hội cũng ảnh hưởng đáng kể đến sự sống còn của bệnh ung thư ở NCT. Những tổn thương tiền ung thư như bạch sản, Lichen phẳng thưởng gặp ở NCT cũng liên quan đến tình trạng kinh tế – xã hội thấp.
Ung thư miệng thưởng gặp ở các nước đang phát triển hơn là các nước phát triển. Tỷ lệ bạch sản ở NCT là 1–4,8%, tỷ lệ Lichen phẳng là 1,1−6,6%. Bạch sản thường gặp ở đàn ông trong khi Lichen phẳng thường gặp ở phụ nữ.
Viêm miệng do hàm giả là tổn thương niêm mạc miệng thường gặp ở NCT. Tỷ lệ nảy chiếm 11-67% ở những người mang phục hình toàn phần. Yếu tố gây viêm miệng do hàm giả có thể kể đến là: do nấm Candida albicans, do dị ứng với vật liệu làm hàm giả, do bệnh toàn thân. Tỷ lệ viêm miệng liên quan chặt chẽ với vệ sinh hàm giả, số lượng mảng bám vi khuẩn ở hàm giả.
Yếu tố nguy cơ khác của viêm miệng do hàm giả là mang hàm ban đêm, quên ngâm hàm giả vào ban đêm, sử dụng hàm giả không đúng và không thích hợp, hút thuốc, uống rượu. Trình độ học vấn càng thấp, tỷ lệ viêm miệng càng cao; càng ít khám răng miệng, tổn thương miệng do hàm giả càng cao. Ngoài viêm miệng do hàm giả, các sang thương khác có thể kể đến là loét do tăng sản và chấn thương hàm giả; tỷ lệ này ở người mang hàm giả lâu năm là 4–26%. Tăng sản do hành giả thường gặp ở hàm giả không khít sát hay kém lưu giữ. Cả hai sang thương này thường gặp ở người mang hàm giả toàn phần hơn là hàm tháo lắp.
Khoảng 50% người mang hàm giả toàn phần hàm trên bị viêm miệng do nấm Candida, Ở bệnh nhân AIDS, tỷ lệ này cao ở vùng hầu họng. Ở trong miệng, nấm Candida albicans hiện diện ở tế bào biểu mô của niêm mạc má, lưỡi, bề mặt răng và hàm giả.
Nguồn: Lão nha – NXB Giáo dục Việt Nam
Leave a Reply