Phẫu thuật nội soi là một phương pháp tiên tiến và an toàn để điều trị hội chứng ống cổ tay. Phương pháp này giúp giảm đau và thời gian phục hồi sau phẫu thuật ngắn hơn so với các phương pháp truyền thống khác. Bài viết này sẽ cung câp thêm một số thông tin chi tiết về phẫu thuật nội soi điều trị hội chứng ống cổ tay.
Nhóm tác giả: PGS.TS Trần Trung Dũng, BS. Ma Ngọc Thành, TS. Nguyễn Thị Liễu, BS. Trần Quyết.
Ngày phát hành:
Phẫu thuật nội soi cắt dây chằng ngang (Endoscopic carpal tunnel release -ECTR) được nghiên cứu từ năm 1985, được ứng dụng trên lâm sàng từ 1987, cùng thời gian đó có nhiều hướng nghiên cứu tập trung cải tiến nâng cao hiệu quả phẫu thuật nội soi ống cổ tay (OCT): Chow.J.C, Okutsu, Agee,… [1],[2],[3],[5],[6],[ 7].[8],[9]. Các kỹ thuật này có khác nhau về dụng cụ và lối vào, việc mở nhỏ, quan sát và cắt dây chằng ngang (TCL) qua nội soi có những ưu điểm: thẩm mỹ, đau ít, thời gian phục hồi nhanh hơn.
Tuy nhiên cũng có 1 số báo cáo về các biến chứng: không cắt hết TCL, tổn thương bó mạch thần kinh trụ, nhánh cảm giác gan tay của thần kinh giữa, cung mạch gan tay nông, nhánh vận động ô mô cái. Các biến chứng này chiếm tỷ lệ nhỏ, chủ yếu xảy ra ở các phẫu thuật viên mới thực hiện kỹ thuật, chưa có nhiều kinh nghiệm [4], [5], [7].
1. Chỉ định
- Cũng như kỹ thuật mổ ít xâm lấn, kỹ thuật này được áp dụng cho các trường hợp HCOCT có chỉ định mổ, loại trừ những trường hợp chèn ép do khối u, trật khớp, hay những trường hợp phải cắt lọc tổ chức viêm, tổ chức hạt tophi, hoặc phải mở bao thần kinh.
2. Kỹ thuật nội soi 2 lỗ vào
- Điển hình là kỹ thuật của Chow [6]. Với hai ngõ vào ở cổ tay và gan tay.
- Kỹ thuật:
- Dụng cụ: bộ dụng cụ bàn tay, bộ dụng cụ nội soi 2 ngõ.
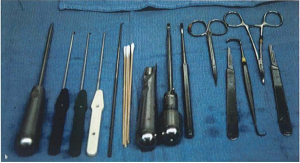
Hình 1: Bộ dụng cụ phẫu thuật [6]
-
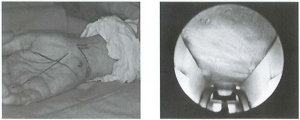
- Bệnh nhân nằm ngửa, tay dạng trên bàn, sát trùng, dồn máu, ga rô.
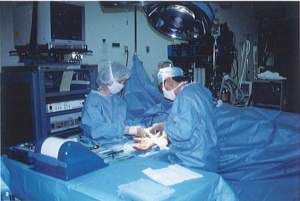
Hình 2: Tư thế phẫu thuật [6]
-
- Rạch da nhỏ 2 đường vào:
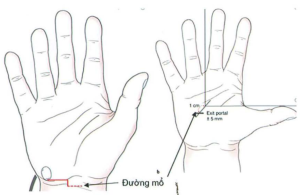
Hình 3: Hai đường mổ cổ tay và gan tay [6]
-
- Dùng cannula đưa vào vết mổ cổ tay, qua OCT, đưa qua vết mổ gan tay
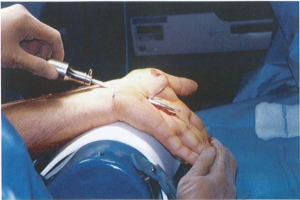
Hình 4: Đưa cannula vào ống cổ tay
-
- Đưa camera qua cannula quan sát TCL qua ngõ cổ tay, đưa dao cắt vào ngõ dưới.
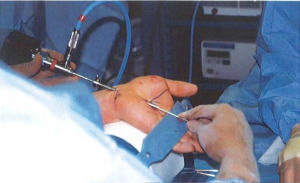
Hình 5: Đưa camera và dao cắt [6]
-
- Quan sát và cắt TCL
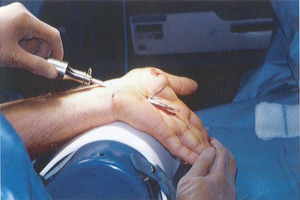
Hình 6: Cắt TCL [6]
-
- Có thể đổi ngõ camera và dao cắt để cắt hết TCL.
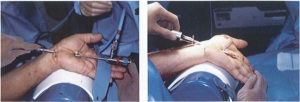
Hình 7: Đổi ngõ camera và dao cắt [6]
-
- Khâu vết mổ 1 lớp.
- Tập phục hồi chức năng, cắt chỉ sau mổ 2 tuần.
3. Kỹ thuật nội soi 1 ngõ vào
3.1. Kỹ thuật mổ nội soi 1 ngõ vào với ngõ vào ở cổ tay
- Đại diện cho kỹ thuật này là kỹ thuật của John Agee[9], với 1 ngõ vào ở cổ tay.
- Kỹ thuật:
- Dụng cụ: bộ phẫu thuật bàn tay, bộ dụng cụ nội soi 1 ngõ.
- Bệnh nhân nằm ngửa, tay dạng trên bàn, sát trùng, dồn máu, ga rô.
- Rạch đa: rạch da 1cm ngang nếp lằn cổ tay, từ bờ trong gân gan tay dài đến xương đậu
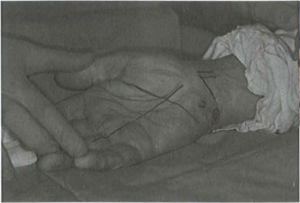
Hình 8: Đường rạch da [1]
-
- Bộc lộ OCT: qua đường rạch da bộc lộ OCT, cắt cân, mở rộng lỗ vào, tách mặt dưới TCL với các thành phần khác.
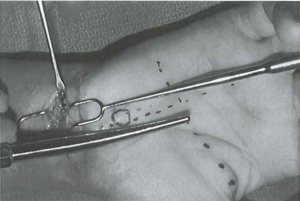
Hình 9: Tách, nong rộng lỗ vào [1]
-
- Đưa Camera vào quan sát TCL
Hình 10: Đưa dao và camera quan sát TCL [1]
-
- Cắt TCL dưới quan sát camera
Hình 11: TCL đã cắt 1 phần và hoàn toàn [1]
-
- Khâu da 1 lớp
- Tập phục hồi chức năng, cắt chỉ sau mổ 2 tuần.
3.2. Phẫu thuật nội soi 1 ngõ vào vói đường mổ gan tay, [8]
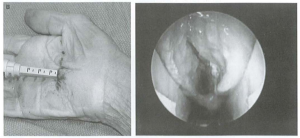
Hình 12: Nội soi 1 ngõ vào gan tay [8]
4. Phẫu thuật xâm lấn tối thiểu dưới hướng dân siêu âm (Ultra- Minimally Invasive Sonographically Guided) [10], [11]
Hay còn gọi là phẫu thuật cắt dây chằng ngang qua da dưới hướng dẫn siêu âm (Percutaneous Ultrasound- Guided Carpal Tunnel Release PCTR) hoặc còn gọi là Needỉescopy vì vết mổ nhỏ như vết kim, không phải khâu da sau phẫu thuật. Đây là phẫu thuật với vết mổ nhỏ khoảng 2mm, với dụng cụ lả dao cắt nhỏ 2mm, đưa qua vết mổ phía trên nếp lằn cổ tay vào OCT, dưới hướng dẫn của siêu âm cất TCL.
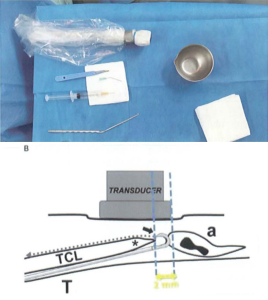
Hình 13: Dụng cụ và kỹ thuật cắt TCL dưới hướng dẫn siêu âm [10].
5. Điều trị và theo dõi sau mổ
- Sau mổ bệnh nhân được dùng kháng sinh, có thể dùng kháng sinh dự phòng, thuốc giảm đau chống viêm phi steroid, các chế phẩm vitamin nhóm B. Có thể dùng nẹp cổ tay hỗ trợ trong tuần đầu, bỏ nẹp khi tập.
- Thay băng hàng ngày, cắt chỉ sau mổ 2 tuần.
- Khám lại theo hẹn, bệnh nhân được làm điện sinh lý thần kinh, đánh giá thang điểm BQ.
- Sự hồi phục sau phẫu thuật tùy thuộc vào mức độ nặng, thời gian bị bệnh, phương pháp phẫu thuật và tập luyện sau mô. Một số bệnh nhân nặng, mất cảm giác vùng chi phối thần kinh giữa, khi hồi phục có thể sẽ có quãng thời gian cảm giác tê tăng lên do sự dẫn truyền thần kinh hồi phục, tuy nhiên cảm giác này sẽ giảm dần và hết sau một thời gian nhất định.
- Tập phục hồi chức năng [12]
- Trong 2 tuần đầu:
- Tập sớm ngay sau mổ, với mục đích: Kiểm soát phù nề, giữ’ hết tầm vận động của ngón, ngăn ngừa dính gân gấp, giữ cổ tay ở tư thế cơ năng.
- Cụ thể: tập các bài tập gấp duỗi ngón tay thụ động và chủ động, bỏ nẹp tập nhẹ cổ tay, nếu sưng nề có thể sứ dụng một vài loại tất bao trùm cổ tay đến đầu các ngón tay.
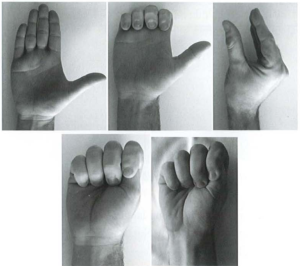
Hình 14: Bài tập các ngón tay sau phẫu thuật [12]
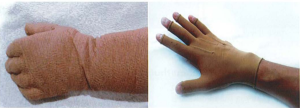
Hình 15: Điều trị phù nề sau mổ HC OCT [12]
-
- Tuần 3, 4:
- Xoa bóp làm mềm sẹo mổ, tăng cường độ tập các động tác gấp duỗi ngón tay và các bài tập cổ tay. Bắt đầu tập các bài tập tăng sức cơ, tập đối chiếu các ngón.
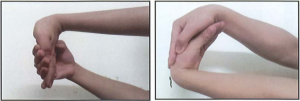
Hình 16: Động tác tập cổ tay [12]
-
- Từ tuần thứ 5: mục đích hồi phục lại sức cơ, sức bền cổ tay và bàn tay. Không mang các vật dụng nặng > 5kg trong 2 tháng sau mổ. Tập các động tác có sức đối kháng.

Hình 17: Tập sức cơ và đối kháng lực
6. Biến chứng của phẫu thuật [4], [5], [7], [9]
6.1. Tổn thương thần kinh
6.1.1. Nhánh cảm giác gan tay của thần kinh giữa
- Nhánh này thường tách ra trên ống cổ tay, đi trước đây chàng ngang, nằm lệch về bờ quay, cảm giác da vùng ô mô cái. Khi tổn thương gây tê bì, mất cảm giác, hoặc bỏng buốt vùng ô mô cái.
- Tổn thương thường gặp trong mổ mở. mổ ít xâm lấn và nội soi cũng có thể gây tổn thương nếu dao cắt đi lệch nhiều về bờ quay.
6.1.2. Nhánh vận động của thần kinh giữa
- Nhánh này có nhiều biến thể, tuy nhiên thường nằm ở bờ quay của TCL, khi phẫu thuật quan sát không kỹ có thể gây tổn thương nhánh này.
- Các triệu chứng của tổn thương này: yếu hoặc mất động tác dạng của ngón cái, muộn có thể gây teo cơ ô mô cái.
6.1.3. Các nhánh cảm giác các ngón của thần kinh giữa
Các nhánh này cảm giác cho ngón 1,2,3 và 1/2 ngón 4 ở bờ quay. Tùy thuộc vào tổn thương nhánh nào có thế gây tê bì, mất cảm giác vùng chi phối của nhánh đấy.
6.1.4. Thần kinh trụ
- Có thể tổn thương do cắt phải, cùng có thể gặp chèn ép ở ống Guyon do tổ chức xơ lân cận vùng cắt.
- Triệu chứng: tê bì hoặc mất cảm giác ngón 5, bờ trụ ngón 4. Nặng hơn có thể teo cơ gian cốt, cơ khép ngón cái, test Froment (+).
6.2. Tổn thương mạch máu
6.2.1. Tụ máu vùng mổ
Thường do tổn thương các mạch máu nhỏ dưới da. Có thể băng ép cầm máu, chườm lạnh, tổn thương mất đi sau vài ngày.
6.2.2. Tổn thương động mạch trụ
Tổn thương này ít gặp, có thể kèm theo tổn thương thần kinh trụ.
6.2.3. Tổn thương cung mạch gan tay nông
Đây là biến chứng có thể gặp phải khi cắt TCL. Cung mạch này nằm cách bờ dưới TCL trung bình khoáng 1,2 cm. Tuy nhiên có thể khoáng cách này có thể ngắn hơn. Khi phẫu thuật nội soi đưa dao vào quá sâu có thể gây tổn thương này
6.3. Các tổn thương khác
- Các biến chứng này là: nhiễm trùng, tổn thương mạch quay, đau sau mổ, đứt gân, dính gân, hoại tử da gan tay, cắt không hết TCL.
- Các tổn thương này đã được thông báo trong một số báo cáo, mặc dù tỷ lệ nhỏ, thường gặp ở một số bệnh nhân có biển đối giải phẫu, phẫu thuật viên ít kinh nghiệm.
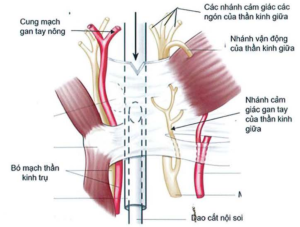
Hình 18: Các biến chứng có thể gặp phải khi phẫu thuật nội soi [9]
7. Các kết quả nghiên cứu của chúng tôi
Triển khai phẫu thuật hội chứng ống cổ tay với các kỹ thuật nội soi khác nhau đã được chúng tôi tiến hành từ hơn 5 năm về trước với số lượng hàng trăm ca. Các kết quả nghiên cứu đã được đăng tải trên các báo trong nước và quốc tế với số lượng ca lâm sàng lớn 100 ca và 150 ca. Hiện tại nghiên cứu sinh chuẩn bị báo vệ tốt nghiệp với số lượng 200 ca phẫu thuật nội soi với thời gian theo dõi dài trên 1 năm. Cơ bán tỷ lệ thành công trên 90%, chỉ 1 số ít các bệnh nhân có các khó chịu do phẫu thuật sau mổ. Gần như không có biến chứng tổn thương nhánh của thần kinh giữa. Có 2 bệnh nhân có dị cảm thần kinh trụ do kỹ thuật phẫu tích gây căng lên thần kinh trụ, đã rút kinh nghiệm và gần như không còn trường hợp nào bị như vậy nữa. Các kết quả cho thấy hiệu quả cao và ưu điểm vượt trội của phẫu thuật nội soi so với mổ mở. Tuy nhiên vấn đề rất quan trọng đó là chẩn đoán và chỉ định phải chính xác, phẫu thuật viên phải thật quen thuộc với mổ mở và được đào tạo cẩn thận về kỹ thuật nội soi ống cổ tay.
TÀI LIỆU THAM KHẢO
- F. Brunelli, c. Spalvieri, A. Gilbert, M. Merlc (2007), Endoscopic Technique: The Gilbert Technique (or Technique by Two Different Portals), Carpal tunnel syndrome. Vol. 3.: springer, p 166-170
- C.A. Peinier, R.K. Brown (2007), Endoscopic Carpal Tunnel Release, Carpal tunnel syndrome. Vol. 3.: Springer, p 171-176
- Scott 11. Kozin (2002), Single-portal endoscopic carpal tunnel release, Atlas of the Hand Clinics p 229-241
- G. Pajardi, G. Pivato, L. Pegoli, D. Pisani (2007), Complications Following Endoscopic Treatment, Carpal tunnel syndrome. Vol. 3,: Springer, p 290-297
- RW Tse, LN Hurst, TA Al-Yafi (2003). Early major complications of endoscopic carpal tunnel release: A review of 1200 cases. Can J Plast Surg; 11(3): 131-134.
- Chow J.C.Y (2007), Endoscopic Carpal Tunnel Release, Carpal tunnel syndrome. Vo!. 3.: Springer, p 156-165
- Thomas Kretschmer, Gregor Antoniadis (2009), Avoiding Injury in Endoscopic Carpal Tunnel Release, Neurosurg Clin N Am 20 65-71
- Michael Sean Murphy (2002), Single distal portal endoscopic carpal tunnel release, Atlas of the Hand Clinics p 223-22X
- Agee, John M. et al(1995), Endoscopic carpal tunnel release: A prospective study of complications and surgical experience. Journal of Hand Surgery, Volume 20, Issue 2, 165-171
- Petrover D, Richette P (2017), Treatment of carpal tunnel syndrome:from ultrasonography to ultrasound guided carpal tunnel release. Joint Bone Spine
- Jose Manuel Rojo-Manaute, Alberto Capa-Grasa, Guillermo E. Rodriguez- Maruri (2013), Ultra-Minimaily Invasive Sonographically Guided Carpal Tunnel Release. J Ultrasound Med’, 32:131—142
- T. Fairplay, G. Urso (2007), Postoperative Treatment of Carpal Tunnel Syndrome After Median Nerve Decompression (Open Field or Endoscopic Technique), Carpal tunnel syndrome. Vol. 3.: Springer, p 255-265
Leave a Reply