Thuyên tắc phổi là bệnh cần chẩn đoán và điều trị nhanh chóng nhằm hạn chế nguy cơ tử vong. Để tiếp cận điều trị được hiệu quả và an toàn, bên cạnh nhận định lâm sàng, việc đánh giá độ nặng thuyên tắc phổi và nguy cơ tử vong cũng đóng vai trò đặc biệt quan trọng.
1. Đánh giá độ nặng thuyên tắc phổi và nguy cơ tử vong sớm
Phân tầng nguy cơ của bệnh nhân PE cấp tính là bắt buộc để xác định phương pháp điều trị thích hợp. phân tầng rủi ro ban đầu dựa trên các triệu chứng và dấu hiệu lâm sàng về rối loạn huyết động, những dấu hiệu cho thấy nguy cơ cao tử vong sớm. Còn nhóm lớn bệnh nhân PE còn lại, là nhóm không có rối loạn huyết động, thì phân tầng nguy cơ tiếp theo (nâng cao) đòi hỏi phải đánh giá hai bộ tiêu chuẩn tiên lượng:
(i) lâm sàng, hình ảnh và chỉ số xét nghiệm về độ nặng của PE, chủ yếu liên quan đến dấu hiệu rối loạn chức năng RV;
(ii) Sự hiện diện của bệnh đồng mắc và bất kỳ tình trạng làm nặng thêm nào khác có thể ảnh hưởng xấu đến tiên lượng sớm.
1.1 Thông số lâm sàng của độ nặng thuyên tắc phổi
Suy RV cấp tính, được định nghĩa là một hội chứng tiến triển nhanh chóng với sung huyết hệ thống do giảm làm đầy RV và/hoặc giảm cung lượng RV, là yếu tố quyết định quan trọng đến kết cục trong PE cấp tính. Tần số tim nhanh, HA tâm thu thấp, hô hấp không hiệu quả (thở nhanh và/hoặc SaO2 thấp) và ngất, riêng lẻ hoặc kết hợp, đều liên quan đến tiên lượng ngắn hạn không thuận lợi ở PE cấp tính.
1.2 Chẩn đoán hình ảnh về kích thước và chức năng tâm thất phải
Các thông số siêu âm tim được sử dụng để phân tầng nguy cơ sớm bệnh nhân mắc PE được trình bày bằng hình ảnh trong Hình 3 và các giá trị tiên lượng của chúng được tóm tắt trong mục dữ liệu bổ sung Bảng 3. Trong những thông số này, tỉ lệ đường kính RV/LV ≥1.0 và TAPSE <16mm là những chỉ số có mối liên hệ với tiên lượng không thuận lợi thường được báo cáo nhất.
Nhìn chung, bằng chứng rối loạn chức năng RV trên siêu âm tim được tìm thấy ở ≥25% bệnh nhân PE cấp không chọn lọc. Các tổng quan hệ thống và phân tích gộp đã gợi ý rằng rối loạn chức năng RV trên siêu âm tim có liên quan đến tăng nguy cơ tử vong ngắn hạn ở những bệnh nhân huyết động ổn định khi nhập viện, nhưng nhìn chung giá trị tiên đoán dương cho tử vong liên quan đến PE là thấp (<10%) trong một phân tích gộp. Điểm yếu này liên quan một phần đến thực tế là các thông số siêu âm tim được chứng minh là khó chuẩn hóa.
Tuy nhiên, đánh giá siêu âm tim về hình thái học và chức năng RV được công nhận rộng rãi như một công cụ có giá trị trong thực hành lâm sàng để đánh giá tiên lượng những bệnh nhân PE cấp tính mà huyết áp bình thường.
Ngoài rối loạn chức năng RV, siêu âm tim có thể xác định shunt phải-trái thông qua lỗ bầu dục và sự hiện diện của huyết khối tim phải, cả hai đều liên quan đến tăng tỷ lệ tử vong ở bệnh nhân PE cấp. Lỗ bầu dục cũng làm tăng nguy cơ đột quỵ thiếu máu do thuyên tắc não nghịch thường ở bệnh nhân PE cấp và rối loạn chức năng RV.
Các thông số CTPA được sử dụng để phân tầng nguy cơ sớm của bệnh nhân mắc PE được tóm tắt trong mục dữ liệu bổ sung Bảng 3. Mặt cắt 4 buồng tim khi chụp CT mạch máu có thể phát hiện phì đại RV (đường kính cuối tâm trương RV và tỷ lệ RV/LV được đo theo mặt cắt ngang hoặc bốn buồng) như là một chỉ số của rối loạn chức năng RV.
Giá trị tiên lượng của một RV phì đại được ủng hộ bởi các kết quả của một nghiên cứu tiến cứu đoàn hệ đa trung tâm với 457 bệnh nhân. Trong nghiên cứu đó, RV phì đại (được định nghĩa là tỷ lệ RV/LV ≥0.9) là một yếu tố tiên đoán độc lập về kết cục bất lợi trong bệnh viện, cả trong dân số PE chung [tỷ số hazard (HR) 3.5, 95% CI 1.6-7.7] và cả với bệnh nhân ổn định về huyết động (HR 3.8, 95% CI 1.3-10.9) . Một phân tích gộp của 49 nghiên cứu về chẩn đoán với >13.000 bệnh nhân PE xác định rằng tỷ lệ RV/LV tăng ≥1.0 trên CT có liên quan đến tăng 2.5 lần nguy cơ tử vong do mọi nguyên nhân [odds ratio (OR) 2.5, 95% CI 1.8-3.5] và có tăng 5 lần nguy cơ tử vong liên quan đến PE (OR 5.0, 95% CI 2.7-9.2).
RV giãn nhẹ (RV/LV hơi cao hơn 0.9) trên CT là thường gặp (>50% bệnh nhân PE huyết động ổn định), nhưng có lẽ nó có ý nghĩa tiên lượng không đáng kể. Tuy nhiên, tăng tỷ lệ đường kính RV/LV có liên quan đến tăng độ đặc hiệu tiên lượng, Khuyến cáo 2019 từ ESC Thuyên tắc phổi cấp 31 Lê Việt Trân dịch ngay cả ở những bệnh nhân được coi là có nguy cơ ’thấp’ dựa trên tiêu chí lâm sàng. Như vậy, tỷ lệ RV/LV ≥1.0 (thay vì 0.9) trên CT mạch máu có thể phù hợp hơn để nói lên tiên lượng xấu.
Ngoài kích thước RV và tỷ lệ RV/LV, CT có thể cung cấp thêm thông tin tiên lượng dựa trên phân tích thể tích của các buồng tim và đánh giá dội ngược chất cản quang về tĩnh mạch chủ dưới (IVC).
1.3 Xét nghiệm dấu ấn sinh học
Nồng độ troponin trong huyết tương tăng khi nhập viện có thể liên quan đến tiên lượng xấu hơn trong PE giai đoạn cấp. Troponin tim I hoặc T tăng được định nghĩa là nồng độ trên giới hạn bình thường, và ngưỡng phụ thuộc vào xét nghiệm được sử dụng; tổng quan về các giá trị ngưỡng đã được đưa ra bởi một phân tích gộp. Trong số các bệnh nhân PE cấp tính, khoảng từ 30 (sử dụng các xét nghiệm thường) đến 60% (sử dụng các xét nghiệm độ nhạy cao) có nồng độ troponin I hoặc T tim tăng cao. Một phân tích gộp cho thấy nồng độ troponin tăng cao có liên quan đến tăng nguy cơ tử vong, ở bệnh nhân không chọn lọc (OR 5.2, 95% CI 3.3-8.4) và cả ở những bệnh nhân huyết động ổn định khi nghiên cứu (OR 5.9, 95% CI 2.7-13.0).
Nếu xét riêng lẻ, tăng nồng độ troponin tim trong tuần hoàn có độ đặc hiệu và giá trị tiên đoán dương tương đối thấp cho tử vong sớm ở bệnh nhân PE cấp có huyết áp bình thường. Tuy nhiên, khi xem xét kết hợp với lâm sàng và chẩn đoán hình ảnh, chúng có thể cải thiện việc xác định nguy cơ liên quan đến PE tăng lên và sự phân tầng tiên lượng xa hơn ở những bệnh nhân này (dữ liệu bổ sung Bảng 4). Ở đầu kia của phổ độ nặng, xét nghiệm troponin độ nhạy cao có giá trị tiên đoán âm cao trong bối cảnh PE cấp.
Ví dụ: trong một nghiên cứu đoàn hệ tiến cứu đa trung tâm với 526 bệnh nhân huyết áp bình thường, nồng độ troponin T độ nhạy cao <14 pg/mL có giá trị dự đoán âm là 98% để loại trừ một kết cục lâm sàng bất lợi trong bệnh viện. Ngưỡng cắt troponin T độ nhạy cao điều chỉnh theo tuổi (≥14 pg/mL cho bệnh nhân <75 tuổi và ≥45 pg/mL đối với những người ≥75 năm) có thể cải thiện hơn nữa giá trị tiên đoán âm của dấu ấn sinh học này.
Protein gắn kết axit béo loại tim (H-FABP), một dấu chỉ sớm và nhạy đối với tổn thương cơ tim, cung cấp thông tin tiên lượng trong PE cấp tính, cả ở những bệnh nhân không chọn lọc và bệnh nhân có huyết áp bình thường. Trong một phân tích gộp điều tra 1680 bệnh nhân mắc PE, nồng độ H-FABP ≥6 ng/mL có liên quan đến kết cục bất lợi ngắn hạn (OR 17.7, 95% CI 6.0-51.9) và tử vong do mọi nguyên nhân (OR 32.9, 95% CI 8.8-123.2).
Quá tải áp lực RV do PE cấp có liên quan đến tăng độ căng cơ tim, dẫn đến giải phóng natriuretic peptide loại B (BNP) và N-terminal (NT)-proBNP. Do đó, nồng độ natriuretic peptide huyết tương phản ánh độ nặng rối loạn chức năng RV và rối loạn huyết động trong PE cấp. Một phân tích gộp cho thấy 51% trong số 1132 bệnh nhân PE cấp không chọn lọc có BNP hoặc nồng độ NT-proBNP tăng khi nhập viện; những bệnh nhân này có 10% nguy cơ tử vong sớm (95% CI 8.0-13%) và 23% (95% CI 20- 26%) nguy cơ kết cục lâm sàng bất lợi.
Tương tự troponin tim (xem ở trên), nồng độ BNP hoặc NT-proBNP tăng cao có độ đặc hiệu và giá trị tiên đoán dương thấp (đối với tỷ lệ tử vong sớm) ở bệnh nhân PE huyết áp bình thường, nhưng nồng độ BNP hoặc NT-proBNP thấp có khả năng loại trừ một kết cục lâm sàng bất lợi sớm, do độ nhạy và giá trị tiên đoán âm cao. Về vấn đề này, ngưỡng cắt NT-proBNP <500 pg/mL được sử dụng để chọn bệnh nhân điều trị tại nhà trong một nghiên cứu về quản lý đa trung tâm. Nếu nhấn mạnh vào việc tăng độ đặc hiệu về tiên lượng cho kết cục bất lợi sớm, giá trị ngưỡng cao hơn ≥600 pg/mL có thể phù hợp hơn.
- Các xét nghiệm dấu ấn sinh học khác
Lactate là một dấu hiệu của sự mất cân bằng giữa cung cấp và nhu cầu tiêu thụ oxy mô, và là hệ quả của PE nặng có rối loạn huyết động rõ ràng hoặc dọa xảy ra. Nồng độ trong huyết tương động mạch cao ≥2 mmol/L dự đoán các biến chứng liên quan đến PE, cả ở bệnh nhân PE không chọn lọc và bệnh nhân huyết áp ban đầu bình thường.
Tăng nồng độ creatinin huyết thanh và giảm độ lọc cầu thận (tính toán) có liên quan đến tỷ lệ tử vong do mọi nguyên nhân trong 30 ngày trong PE cấp. Tăng neutrophil gelatinase-associated lipocalin (NGAL) và cystatin C, cả hai chỉ số của tổn thương thận cấp tính, cũng có giá trị tiên lượng.
Một phân tích gộp gần đây nghiên cứu 18 616 bệnh nhân mắc PE cấp thấy rằng hạ natri máu dự đoán được tử vong trong bệnh viện (OR 5.6, 95% CI 3.4-9.1).
Vasopressin được giải phóng khi căng thẳng nội sinh, tụt huyết áp và cung lượng tim thấp. Chỉ dấu đại diện của nó, copeptin, đã được báo cáo là hữu ích trong phân tầng nguy cơ bệnh nhân PE cấp tính. Trong một nghiên cứu đơn trung tâm điều tra 268 bệnh nhân PE có huyết áp bình thường, nồng độ copeptin ≥24 pmol/L liên quan với tăng 5.4 lần nguy cơ kết cục bất lợi (95% CI 1.7-17.6). Những kết quả này đã được xác nhận ở 843 bệnh nhân PE có huyết áp bình thường tiến cứu trong ba nghiên cứu đoàn hệ ở châu Âu.
1.4. Các thông số và điểm số kết hợp để đánh giá độ nặng thuyên tắc phổi
Đối với bệnh nhân nhập viện mà không rối loạn huyết động, khi sử dụng đơn lẻ, các thông số không đủ để chẩn đoán xác định và phân độ nặng PE và nguy cơ sớm liên quan đến PE. Vì thế, nhiều sự kết hợp các thông số lâm sàng, chẩn đoán hình ảnh và kết quả xét nghiệm được mô tả ở trên đã được sử dụng để xây dựng thang điểm tiên lượng, cho phép đánh giá (bán) định lượng nguy cơ tử vong sớm liên quan đến thuyên tắc phổi.
Trong các thang điểm này, thì thang điểm Bova và thang điểm FAST (bao gồm xét nghiệm H-FABP (hoặc troponin T có độ nhạy cao), ngất, tần số tim nhanh) đã được xác thực trong các nghiên cứu đoàn hệ (xem dữ liệu bổ sung Bảng 4). Tuy nhiên, ý nghĩa của chúng đối với quản lý bệnh nhân vẫn chưa rõ ràng. Cho đến nay, chỉ có sự kết hợp của rối loạn chức năng RV trên siêu âm tim (hoặc CTPA) với xét nghiệm troponin tim dương tính là đã được thử nghiệm trực tiếp như một hướng dẫn quyết định điều trị sớm (chống đông máu cộng với điều trị tái tưới máu so với chống đông đơn thuần) trong một thử nghiệm ngẫu nhiên có đối chứng (RCT) lớn trên bệnh nhân PE không rối loạn huyết động.
1.5. Tích hợp các yếu tố làm nặng và bệnh đồng mắc trong đánh giá nguy cơ thuyên tắc phổi cấp tính.
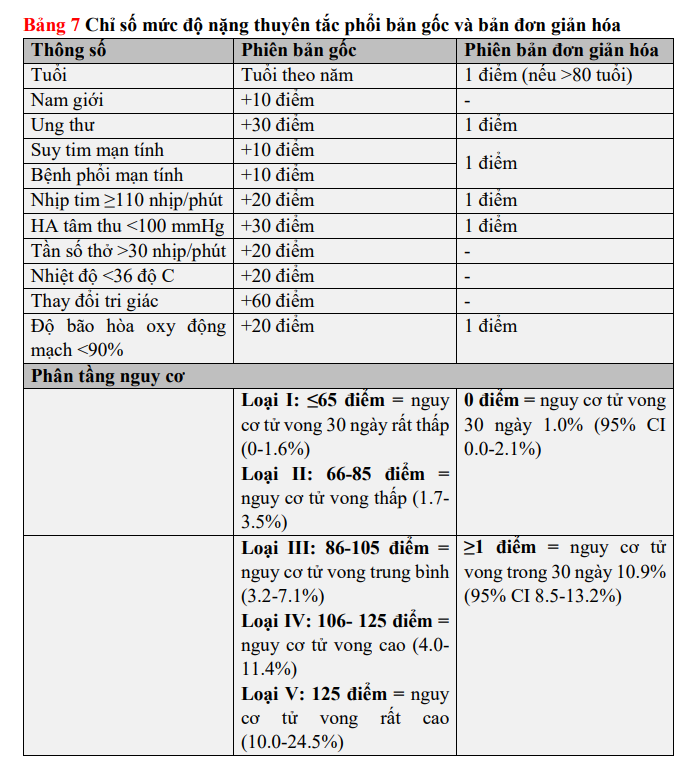
Ngoài lâm sàng, chẩn đoán hình ảnh và kết quả xét nghiệm, là có liên quan trực tiếp đến mức độ nghiêm trọng của PE và tử vong sớm liên quan đến PE thì các thông số liên quan đến tình trạng làm nặng và bệnh đồng mắc là cần thiết để đánh giá nguy cơ tử vong chung và kết cục sớm của bệnh nhân. Trong số các điểm lâm sàng tích hợp độ nặng PE và bệnh đồng mắc, chỉ số độ nặng thuyên tắc phổi (PESI) (Bảng 7) là thang điểm đã được xác thực rộng rãi nhất cho đến nay. Điểm mạnh chính của PESI nằm ở việc xác định một cách đáng tin cậy những bệnh nhân có nguy cơ thấp tử vong trong 30 ngày (PESI loại I và II). Một thử nghiệm ngẫu nhiên đã sử dụng điểm PESI thấp làm tiêu chí chính cho phép điều trị PE cấp tại nhà.
Vì sự phức tạp của thang điểm PESI gốc, gồm 11 biến có số điểm khác nhau, nên một phiên bản đơn giản hóa (sPESI; Bảng 7) đã được phát triển và được kiểm chứng. Giống như PESI bản gốc, ưu điểm của sPESI nằm ở việc xác định một cách đáng tin cậy những bệnh nhân có nguy cơ thấp tử vong trong 30 ngày. Khả năng tiên lượng của sPESI đã được xác nhận trong các nghiên cứu đoàn hệ quan sát, mặc dù chỉ số này chưa được sử dụng để hướng dẫn quản lý điều trị cho bệnh nhân PE nguy cơ thấp.
Chẩn đoán DVT đồng mắc được xác định là một yếu tố tiên lượng bất lợi, liên quan độc lập với tử vong trong vòng 3 tháng đầu sau PE cấp. Trong một phân tích gộp nghiên cứu trên 8859 bệnh nhân PE, sự hiện diện của DVT đồng thời được xác nhận là yếu tố dự báo tử vong do mọi nguyên nhân trong 30 ngày (OR 1.9, 95% CI 1.5-2.4), mặc dù nó không dự đoán các kết quả bất lợi liên quan đến PE trong 90 ngày. Do đó, DVT đồng thời có thể được xem như là một chỉ dấu bệnh đồng mắc quan trọng trong PE cấp tính.
1.6. Chiến lược đánh giá tiên lượng
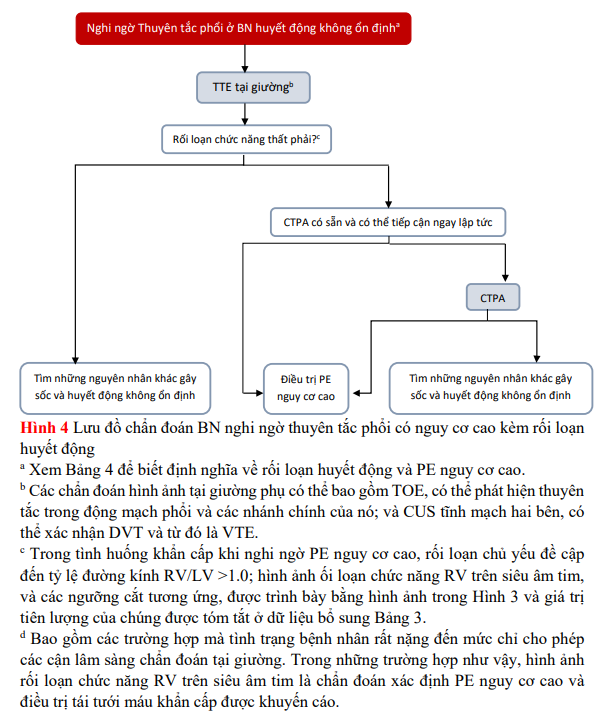
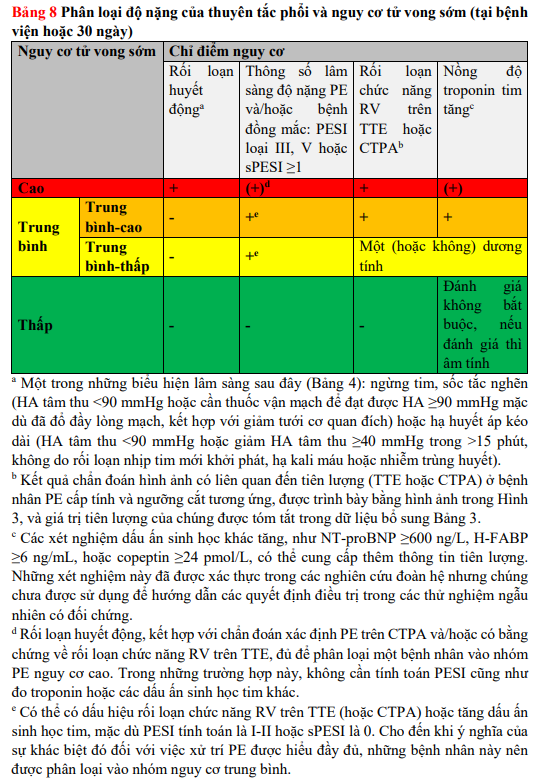
Việc phân độ nặng PE và nguy cơ tử vong sớm (lúc nằm viện hoặc 30 ngày) được tóm tắt trong Bảng 8. Đánh giá nguy cơ trong PE cấp được bắt đầu khi nghi ngờ về bệnh và bắt đầu quá trình chẩn đoán. Ở giai đoạn sớm này, việc xác định bệnh nhân (nghi ngờ mắc) PE nguy cơ cao là rất quan trọng.
Tình huống lâm sàng này cần một lưu đồ chẩn đoán cấp cứu (Hình 4) và hội chẩn ngay lập tức để điều trị tái tưới máu. Xét nghiệm dấu ấn sinh học như troponins tim hoặc natriuretic peptide là không cần thiết cho quyết định điều trị ngay lập tức ở những bệnh nhân mắc PE nguy cơ cao.
Nếu không có rối loạn huyết động khi nhập viện, khuyến cáo là tiếp tục phân tầng nguy cơ PE, vì nó có ý nghĩa đối với xuất viện sớm so với nhập viện hoặc theo dõi bệnh nhân (giải thích trong phần 7). Bảng 8 cung cấp tổng quan về lâm sàng, chẩn đoán hình ảnh, và các thông số xét nghiệm được sử dụng để phân biệt PE nguy cơ trung bình và nguy cơ thấp. PESI – bản gốc hoặc bản đơn giản hóa – là thang điểm lâm sàng được chấp thuận và sử dụng rộng rãi nhất cho đến nay, vì nó tích hợp các chỉ số cơ bản về độ nặng của PE cấp tính với các yếu tố làm nặng và bệnh đồng mắc của bệnh nhân. Nhìn chung, PESI độ I-II hoặc sPESI bằng 0 là một yếu tố dự báo đáng tin cậy cho PE nguy cơ thấp.
Ngoài các thông số lâm sàng, những bệnh nhân nguy cơ trung bình có bằng chứng về rối loạn chức năng RV (trên siêu âm tim hoặc CTPA) kèm theo nồng độ dấu ấn sinh học tim tăng cao trong tuần hoàn (đặc biệt là xét nghiệm troponin tim dương tính) sẽ được phân thành nhóm có nguy cơ trung bình-cao. Như sẽ được thảo luận chi tiết hơn trong phần 7, những trường hợp này nên được theo dõi chặt chẽ để phát hiện sớm mất bù huyết động hoặc suy sụp tuần hoàn, và nhu cầu điều trị tái tưới máu cứu mạng. Bệnh nhân RV bình thường trên siêu âm tim hoặc CTPA, và/hoặc những người có mức dấu ấn sinh học tim bình thường, thuộc về nguy cơ trung bình-thấp.
Như một cách tiếp cận thay thế, sử dụng thang điểm tiên lượng kết hợp lâm sàng, chẩn đoán hình ảnh và chỉ số xét nghiệm có thể được xem xét để đánh giá bán định lượng độ nặng PE, và phân biệt PE nguy cơ trung bình-cao và PE nguy cơ trung bình-thấp. Mục dữ liệu bổ sung Bảng 4 liệt kê các thang điểm được nghiên cứu thường xuyên nhất cho mục đích này trong các nghiên cứu quan sát (đoàn hệ); tuy nhiên, không có thang điểm nào đã được sử dụng trong RCT cho đến nay.
Một phân tích gộp gần đây bao gồm 21 nghiên cứu đoàn hệ với tổng số 3295 bệnh nhân với PE ‘nguy cơ thấp’ dựa trên PESI độ I-II hoặc sPESI là 0. Nhìn chung, 34% (95% CI 30-39%) trong số đó được báo cáo có dấu hiệu rối loạn chức năng RV trên siêu âm tim hoặc CTPA. Dữ liệu về tỷ lệ tử vong sớm được cung cấp trong bảy nghiên cứu (1597 bệnh nhân) cho kết quả OR là 4.19 (95% CI 1.39-12.58) cho tử vong do bất kỳ nguyên nhân nào khi có rối loạn chức năng RV; nồng độ troponin tim tăng có liên quan đến tăng nguy cơ tương đương.
Tỷ lệ tử vong sớm do mọi nguyên nhân (1.8% khi có rối loạn chức năng RV và 3.8% khi có tăng nồng độ troponin) nằm trong phạm vi thấp hơn những báo cáo trước đây trên bệnh nhân PE nguy cơ trung bình. Cho đến khi ý nghĩa lâm sàng của những khác biệt này được làm rõ, bệnh nhân có dấu hiệu rối loạn chức năng RV hoặc tăng dấu ấn sinh học tim, mặc dù PESI thấp hoặc sPESI bằng 0, vẫn nên được phân loại thành nguy cơ trung bình-thấp.
1.7. Khuyến cáo về đánh giá tiên lượng
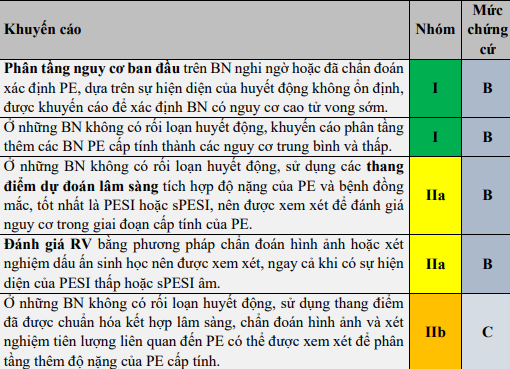
Xem thêm: Thuyên tắc động mạch phổi trong thực hành lâm sàng (vinmecdr.com)
Tài liệu tham khảo:
Leave a Reply