Gần đây, hàng loạt phương pháp điều trị đã thúc đẩy lĩnh vực tái tạo mô. Ví dụ, các liệu pháp tế bào và gen đang được sử dụng và không ngừng được nghiên cứu. Cùng tìm hiểu những tiến bộ trong kỹ thuật tái tạo xương và bảo tồn ổ răng ở bài viết dưới đây.
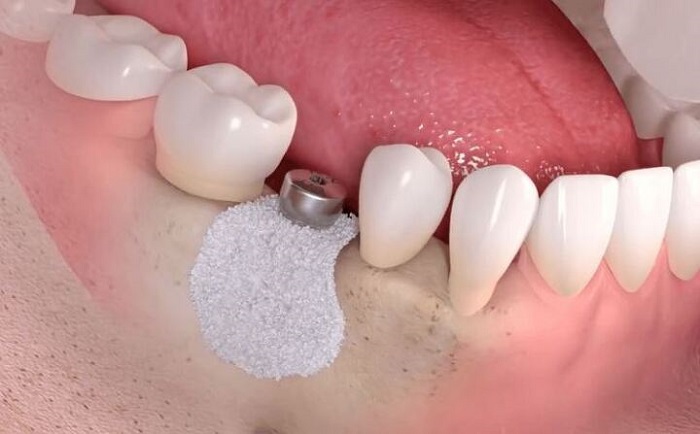
1. Tổng quan về chỉ định của phương pháp tái tạo xương và bảo tồn ổ răng
Vào năm 2012, Báo cáo Đồng thuận trên một hội thảo đã định nghĩa những thuật ngữ bảo tồn sống hàm và tăng sống hàm như sau:
“Bảo tồn sống hàm = bảo tồn thể tích sống hàm bên trong hình bao sẵn có tại thời điểm nhổ răng.
Tăng sống hàm = tăng thể tích sống hàm vượt qua hình bao xương sẵn có tại thời điểm nhổ răng.”
Theo Viện Nha chu Hoa Kỳ, “Tái tạo mô (xương) có hướng dẫn là những quy trình tái tạo các cấu trúc nha chu bị mất nhờ phản ứng biệt hóa mô. Tái tạo xương có hướng dẫn thường đề cập đến phẫu thuật tăng sống hàm hoặc tái tạo xương; tái tạo mô có hướng dẫn thường đề cập đến tái tạo bám dính nha chu. Những kỹ thuật màng ngăn, sử dụng các vật liệu như polytetrafluoroethylene mở rộng, polyglactin, polylactic acid, calcium sulfate và collagen, đã được áp dụng với hy vọng loại trừ biểu mô và lớp mô đệm nướu khỏi chân răng hoặc bề mặt xương còn lại, vì người ta fin rằng chúng sẽ cản trợ sự tái tạo”.
Trong khi bảo tồn ổ răng hoặc bảo tồn sống hàm là quy trình nhằm làm giảm sự tiêu xương ổ sau nhổ răng, thì tái tạo xương có hướng dẫn GBR sau nhổ răng lại nhằm mục đích định hướng cho sự tăng trưởng của xương mới tại những vị trí thiếu thể tích hoặc kích thước xương hơn là bảo tồn xương. Do đó, thuật ngữ này thường được sử dụng khi có thiếu hồng mặt ngoài. Tuy nhiên, vật liệu xương ghép, hoặc giá thể có hay không có màng, vẫn sẽ được đặt vào ổ răng tại thời điểm nhổ răng.
Giảm kích thước sống hàm đáng kể là điều không thể tránh khỏi trong nhiều trường hợp sau nhổ răng do sự tái cấu trúc bình thường của xương ổ răng. Tiêu xương sau nhổ răng ở mặt ngoài sống hàm thì rõ ràng hơn. Những thay đổi chính của vị trí nhổ răng sẽ xảy ra trong 1 năm, chủ yếu là trong 3 tháng đầu tiên. Trong Báo cáo Đồng thuận năm 2012, dựa trên tổng quan hệ thống của Lang và cộng sự, sống hàm được ước tính giảm chiều ngang trung bình là 3.8 mm và giảm chiều dọc trung bình là 1.24 mm trong vòng 6 tháng sau nhổ răng. Các nghiên cứu đã cho thấy với phẫu thuật tăng xương, có thể là bảo tồn ổ răng hoặc tái tạo xương có hướng dẫn GBR, thì sự mất thể tích xương là tối thiểu. Điều này sẽ tạo thuận lợi cho việc đặt implant trong tương lai.
- Dự kiến đặt implant vào một thời điểm nào đó sau nhổ răng; cụ thể là:
- i. khi cấy ghép tức thì hoặc sớm không được khuyến khích;
- ii. khi bệnh nhân chưa sẵn sàng để đặt implant tức thì hoặc sớm (chẳng hạn như mang thai, nghỉ lễ);
- ii. khi implant không thể đạt được độ ổn định sơ khởi;
- iv. bệnh nhân vị thành niên.
- Tạo đường viền sống hàm cho điều trị phục hình thông thường.
- Tỷ số chi phí/lợi ích (+).
- Giảm chỉ định nâng xoang.
Giống như các phẫu thuật khác, những biến chứng hậu phẫu thường xảy ra gồm có chảy máu, sưng, bầm tím, và nhiễm trùng. Các biến chứng ít gặp hơn có thể là tổn thương thần kinh hoặc mạch máu.
Việc sử dụng màng collagen đã được chứng minh là làm giảm tỷ lệ lộ màng trong các phẫu thuật tái tạo. Tuy nhiên, lộ màng vẫn có thể xảy ra trong một số trường hợp. Theo phân tích của Machfei, lộ màng xung quanh răng được can thiệp tái tạo chỉ có tác động bất lợi tối thiểu so với những bị trí không lộ.
2. Những tiến bộ về sinh học hiện nay
Gần đây, hàng loạt phương pháp điều trị đã thúc đẩy lĩnh vực tái tạo mô. Ví dụ, các liệu pháp tế bào và gen đang được sử dụng và không ngừng được nghiên cứu.
- Yếu tố tăng trưởng có nguồn gốc tiểu cầu (PDGF) là một yếu tố tăng trưởng được tiết ra bởi tiểu cầu. Nó có tính chất hóa hướng và nguyên phân lên nguyên bào xương, và có thể kích thích tổng hợp collagen loại I. Trong các nghiên cứu trên động vật, PDGF thúc đẩy sự lành thương, kích thích dây chằng nha chu và tế bào xương, và kết quả là tái tạo mô nha chu. Gần đây, PDGF đã được chứng minh là kích thích tái tạo mô nha chu ở người.
- Huyết tương giàu tiểu cầu (PRP) và calcium sulfate đã được chứng minh bởi Infini và cộng sự là có khả năng kích thích tái tạo xương. PRP được thu từ máu tự thân, và được định nghĩa là huyết tương chứa nồng độ tiểu cầu cao gấp nhiều lần so với nồng độ sinh lý. Calcium sulfate, là một hệ thống vận chuyển, có khả năng kích hoạt tiểu cầu, từ đó phóng thích các yếu tố hoạt tính sinh học từ tiểu cầu đã kích hoạt để thúc đẩy sự tái tạo mô. Do đó, calcium sulfate- tiểu cầu đã được đề nghị sử dụng trong lâm sàng để tái tạo xương.
- Protein tạo hình thái xương (BMP)-2, một yếu tố biệt hóa, cũng đã được nghiên cứu. Trong một thử nghiệm lâm sàng gần đây, việc sử dụng BMP-2 tái tổ hợp của người cùng với vật liệu xương khử khoáng không cho thấy sự khác biệt có ý nghĩa về chiều rộng và chiều cao xương ổ so với chỉ sử dụng xương khử khoảng. Không ghi nhận được tác dụng phụ tại chỗ và toàn thân.
- Emdogain và các yếu tố tăng trưởng khác. Dẫn xuất khuôn men (EMD) là chiết xuất của khuôn men, chứa các amelogenin với trọng lượng phân tử khác nhau. Amelogenin tham gia vào sự hình thành men răng và bám dính nha chu trong suốt quá trình phát triển của răng bằng cách thúc đẩy tế bào trung mô di cư lên bề mặt chân răng bị lộ, đây là bước thiết yếu trước khi hình thành xê măng. Lợi ích lâm sàng của EMD trong phẫu thuật tái tạo thông thường vẫn còn gây tranh cãi
Nhiều nghiên cứu đã cho thấy lợi ích của bảo tồn ổ răng và sống hàm. Kết quả siêu phân tích cho thấy bảo tồn sống hàm làm giảm đáng kể sự tiêu xương ổ răng, cả chiều cao và chiều ngang, so với sự lành thương của ổ răng không can thiệp (nhóm chứng).
- Tiêu xương theo chiều ngang: dao động từ +3.25 đến -2.50 mm ở nhóm can thiệp so với -0.16 đến -4.50 mm ở nhóm chứng.
- Tiêu xương theo chiều đứng: dao động từ -2.48 đến +1.3 mm ở nhóm can thiệp so với -0.3 đến -3.75 mm ở nhóm chứng.
Kết quả này cho thấy bảo tồn sống hàm giúp hạn chế sự thay đổi kích thước (chiều ngang và chiều dọc) của sống hàm sau nhổ răng. Tuy nhiên, sự tiêu xương ổ răng theo chiều ngang và chiều dọc vẫn có thể xảy ra ở một mức độ nào đó. Sự biến thiên trong kết quả ghép xương đã được ghi nhận giữa các nghiên cứu. Tuy nhiên, nguyên nhân giải thích cho điều này vẫn chưa được làm rõ.
Do đó, trong một số trường hợp, có thể cần phải ghép thêm. Vì vậy, bệnh nhân cần được thông báo và nhận thức về điều này.
Nhiều loại xương và vật liệu ghép, bao gồm xương ghép tự thân, xương ghép đồng loại, vật liệu tổng hợp, xương ghép dị loại, và màng ngăn, đã được đề nghị sử dụng để ghép vào vị trí sau nhổ răng. Chúng có độ nhạy kỹ thuật và chi phí khác nhau. Dưới đây là một số điều đã biết về xương ghép dị loại và vật liệu tổng hợp.
- Xương ghép dị loại. Vị trí nhổ răng được ghép bằng xương bò khoáng hóa và màng tiêu cho kết quả thể tích xương tốt hơn so với vị trí chỉ được ghép bằng xương bò khoáng hóa hoặc không được ghép. Ngoài màng tiêu, miếng xốp collagen và xương ghép dị loại cũng làm giảm đáng kể sự tiêu xương ổ răng so với chỉ ghép xương dị loại. Điều này cho thấy trong khi xương ghép dị loại ngăn ngừa sự tiêu sống hàm, thì miếng xốp collagen lại ngăn chặn sự xâm nhập của mô mềm vào ổ răng, từ đó tạo thuận lợi cho sự làm đầy xương. Về mặt lý thuyết, việc sử dụng màng ngăn có thể tăng cường quá trình lành thương xương, và giảm thiểu sự tiêu xương. Tuy nhiên, một siêu phân tích đã cho thấy sử dụng màng đơn thuần đã đem lại kết quả lâm sàng tốt hơn so với sử dụng màng kết hợp với xương ghép hoặc so với xương ghép đơn thuần. Do đó, việc sử dụng màng phải được cân nhắc tùy từng trường hợp.
- Vật liệu tổng hợp. Một trong những vật liệu tổng hợp đầu tiên được sử dụng trong nha khoa là calcium sulfate, đã được chứng minh là có tính kích dẫn xương. Mặc dù thực tế là nó không có tính cảm ứng xương, nhưng nghiên cứu đã cho thấy calcium sulfate có hiệu quả giống như xương ghép đồng loại đông khô trong việc bảo tồn ổ nhổ răng/sống hàm. Những thử nghiệm có nhóm chứng gần đây ở người đã so sánh tiềm năng của vật liệu xương sứ hai pha (gồm hydroxyapatite và B-TCP) với xương ghép dị loại có nguồn gốc từ bò, cả hai đều kết hợp với màng collagen. Kết quả là lượng xương mới hình thành là tương tự nhau.
Tuy nhiên, các bằng chứng khoa học vẫn chưa đưa ra hướng dẫn rõ ràng về việc sử dụng các loại vật liệu sinh học.
Nguồn tài liệu: Clinical Cases in Implant Dentistry, First Edition – Published 2017 by John Wiley & Sons, Inc.
Leave a Reply