Nội soi ổ bụng là phương pháp thăm dò trực tiếp về hình thái một số tạng trong ổ bụng, đánh giá tình trạng bất thường và mối liên quan giữa các tạng đó ở trong phúc mạc. Qua soi ổ bụng còn có thể sinh thiết để chẩn đoán bệnh. Phương pháp soi ổ bụng vẫn tồn tại và phát huy ưu thế của nó đặc biệt trong soi ổ bụng điều trị đã thay thế dần một số phẫu thuật thông thường trong cắt túi mật, cắt dạ dày.
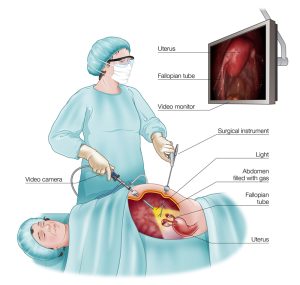
1. Chỉ định nội soi ổ bụng
1.1. Chỉ định soi ổ bụng
– Bệnh lý gan: viêm gan cấp tính, mạn tính, apxe gan, xơ gan, ung thư gan, khối u gan
– Bệnh lý của túi mật, ứ mật có thể nhìn thấy gián tiếp hình ảnh ứ mật ở mặt gan
– Bệnh lý của lách ( loại trừ lách to do bệnh lý của máu): U lách, apxe lách- quan sát hình ảnh tăng áp lực tĩnh mạch cửa qua các mạch máu giãn
– Bệnh lý của phúc mạc: nghi lao phúc mạc, ung thư phúc mạc, hoặc những trường hợp có cổ chướng chưa rõ nguyên nhân
– Bệnh lý của mạc nối lớn, nghi ngờ ung thư mạc nối, khối u ở mạc nối lớn, mạc nối nhỏ.
– Bệnh lý của tử cung, buồng trứng: u nang buồng trứng, ung thư buồng trứng, chửa ngoài tử cung, u tử cung v.v
– Chỉ định trong một số trường hợp các khối u ở ổ bụng chưa rõ nguồn gốc
Bệnh lý của dạ dày, ruột non, đại tràng, soi ổ bụng chỉ phát hiện được hình thái mặt ngoài của thành các tạng rỗng . Vì vậy chỉ nên coi soi ổ bụng là phương pháp cuối cùng được áp dụng sau khi làm các xét nghiệm với các phương pháp khác không có kết quả.
1.2. Chỉ định soi ổ bụng cấp cứu
– Viêm túi mật cấp
– Viêm tụy cấp
– Viêm ruột thừa cấp
– Thủng dạ dày, tá tràng . Trong trường hợp thủng bít có thể nhìn thấy hình ảnh gián tiếp là mảng fibrin hoặc dày dính vào phúc mạc
– Chấn thương bụng: vỡ các tạng trong ổ bụng
– Chửa ngoài tử cung vỡ, u nang buồng trứng xoắn
2. Chống chỉ định
2.1. Chống chỉ định tuyệt đối
– Cơ địa chảy máu: Biểu hiện trên lâm sàng và xét nghiêm máu. Máu chảy, máu đông kéo dài, tỷ lệ prothrombin giảm dưới 50 %
– Cổ chướng có máu
– Thoát vị hoành
– Suy tim
– Suy hô hấp cấp và mạn tính
– Người bệnh quá yếu không chịu đựng nổi thủ thuật
2.2. Chống chỉ định tương đối
– Người bệnh nấc, bụng chướng hơi, ho nhiều
– Có thoát vị rốn, bẹn
– Có phẫu thuật cũ ở bụng – đường đưa máy soi khó
– Người bệnh tâm thần
– Tuần hoàn bàng hệ ở bụng quá nhiều
– Các bệnh tích ở ngoài da bụng vị trí định soi như: Nhiễm trùng, hắc lào, ghẻ…khi soi có thể đưa các tổn thương vào trong ổ bụng.
3. Chuẩn bị
Tất cả dụng cụ cần thiết cho nội soi cần phải tiệt trùng tuyệt đối như phẫu thuật ổ bụng . Phòng soi riêng biệt được tiệt trùng bằng tia cực tím.
3.1. Chuẩn bị người bệnh
– Giải thích về mục đích soi ổ bụng để người bệnh yên tâm
– Hướng dẫn người bệnh làm vệ sinh vùng bụng, nếu có lông ở vùng bụng phải cạo sạch.
– Thụt tháo phân lần 1 vào tối hôm trước soi ổ bụng, thụt tháo lần 2 vào 6 h sáng hôm soi ổ bụng.
– Dặn người bệnh nhịn ăn sáng hôm soi ổ bụng.
– Cho người bệnh đi tiểu hoặc đại tiện trước khi soi.
– Đo mạch, huyết áp, nhiệt độ trước khi soi cho người bệnh.
– Kiểm tra xét nghiệm về máu chảy, máu đông, tỷ lệ prothrombin trước khi soi
3.2. Chuẩn bị dụng cụ
– Phải tiệt trùng các dụng cụ không thể hấp sấy được bằng cách chiếu tia cực tím trong 1 giờ trước khi soi gồm: đèn soi, dây dẫn ánh sáng, dây dẫn bơm hơi, găng cao su
– Dụng cụ vô khuẩn được hấp sấy ướt 200 oC gồm: đồ vải, áo mũ khẩu trang phẫu thuật, khăn mổ, găng tay, bông gạc.
– Dụng cụ kim loại hấp sấy khô 120 oC:
Dụng cụ gây tê: bát đựng lidocain 2 %, bơm tiêm 5-10 ml, kim gây tê.
Bộ dụng cụ bơm hơi gồm: kim bơm hơi, bơm tiêm 20 ml, dao chích.
– Bộ dụng cụ máy soi gồm: Trocar, kim thăm dò đầu tù, kim sinh thiết gan, kim sinh thiết phúc mạc, kéo, kẹp kocher có răng, kẹp kocher không răng để cầm máu, kẹp kocher bóc tách nhỏ, kim chỉ khâu hoặc kẹp arap.
– Dụng cụ sạch: Khay quả đậu, cốc có chia độ, cồn 700 C và cồn iod, các ống xét nghiệm dịch thông thường, lọ đựng bệnh phẩm sinh thiết, lam kính làm xét nghiệm tế bào học.
– Kiểm tra: Nguồn sáng và máy bơm hơi hoạt động bình thường, kiểm tra hoạt động của camera (nếu có trang bị).
3.3. Thủ thuật viên và trợ thủ viên
– Hai bác sỹ nội soi được đào tạo kỹ thuật soi ổ bụng
– Một điều dưỡng chuyên nội soi
Thủ thuật viên và trợ thủ viên phải tuân theo quy chế vô trùng tuyệt đối của ngoại khoa: áo, mũ, khẩu trang, găng tay vô trùng
4. Các bước tiến hành nội soi ổ bụng
– Vị trí để tiến hành đưa Trocar và đầu nội soi vào trong ổ bụng, thường dùng các điểm kinh điển của Kath.
+ 3 cm trên và dưới rốn
+ 0,5 cm bên phải và trái cách đường trắng giữa.
Trong soi ổ bụng cấp cứu có thể lựa chọn điểm thấp hơn bên trái thành bụng để từ đó có thể quan sát các vùng thuận tiện hơn. Tránh các vị trí nguy hiểm: vùng túi mật, vùng có động mạch chủ…Chọn điểm chọc Trocar tránh xa các tạng đặc hoặc chỗ dính, tránh các vùng có tuần hoàn bàng hệ.
– Bơm hơi phúc mạc: Gây tê theo từng lớp từ da vào ổ bụng, chọc kim bơm hơi phải thử kiểm tra bằng bơm tiêm kín xác định kim không nằm trong mạch máu- kim tự do trong phúc mạc.
– Mục đích bơm hơi phúc mạc: Tạo lớp hơi để tách thành bụng với các phủ tạng:
+ Chuẩn bị chọc Trocar an toàn
+ Khi soi di chuyển đèn dễ dàng
+ Giúp ánh sáng đèn tốt hơn
– Chọc Trocar đưa đèn soi vào ổ bụng: Qui tắc quan sát cần tuân thủ nguyên tắc quan sát toàn cảnh và nhắm đích (từ xa đến gần, cơ quan lành mạnh đến cơ quan tổn thương).
Thường quan sát từ trái qua phải, chia ước lượng ổ bụng thành các khu vực để tránh bỏ sót.
+ Ô vuông phải trên: quan sát thùy phải gan, dây chằng liềm, dây chằng tròn, túi mật, nửa bên phải cơ hoành, mạc nối lớn và phần ruột nằm ở vùng này.
+ Ô vuông trái trên: quan sát thùy gan trái, dạ dày, nửa trái cơ hoành, một phần mạc nối ruột lách.
+ Ổ bụng bên phải, bên trái phía dưới đại tràng- ruột non, bàng quang.
+ Hố chậu phải, trái: quan sát các cơ quan nằm trong vùng này (buồng trứng, tử cung…).
+ Quan sát thành phúc mạc: phía trước thành bụng, thành sau ổ bụng (tư thế nằm nghiêng).
Khi quan sát các vùng ở ổ bụng có thể thay đổi tư thế người bệnh như nghiêng phải,nghiên trái,tư thế Fowler đầu cao,đầu thấp… tùy theo cơ quan cần quan sát, do thay đổi tư thế kết hợp với que thăm dò bộc lộ các cơ quan cần quan sát.
– Bàn nội soi phải đáp ứng được yêu cầu giúp thay đổi tư thế người bệnh khi làm thủ thuật.
– Khi quan sát các cơ quan cần chú ý: Hình thù, kích thước các cơ quan,màu sắc,tính chất bề mặt (nhẵn,gồ ghề), mật độ, mạch máu,mối quan hệ giữa các cơ quan.
– Trong khi soi ổ bụng có thể kết hợp các thủ thuật giúp chẩn đoán hoặc điều trị bệnh:
+ Sinh thiết gan, sinh thiết phúc mạc
+ Chọc hút tế bào
+ Chụp đường mật
+ Chọc các ổ apxe như: apxe gan, apxe thành bụng
+ Dùng kim thăm dò để nâng bờ gan quan sát túi mật, bộc lộ các tạng khi bị mạc nối hoặc các tạng khác che phủ, thăm dò mật độ các cơ quan để đánh giá mức độ mềm cứng.
+ Cắt dây dính
– Kết thúc soi ổ bụng:
+ Đưa đèn soi về vị trí nằm ngang
+ Rút đèn soi ra khỏi ổ bụng
+ Cho hơi ra khỏi ổ bụng qua Trocar
+ Khâu hoặc kẹp arap lại vết rạch ổ bụng
+ Sát trùng vị trí soi.
5. Theo dõi
– Sau soi ổ bụng người bệnh cần nằm nghỉ tại giường, tránh đi lại, có thể cho ăn thức ăn lỏng dễ tiêu hóa
– Sau soi ổ bụng cần theo dõi trong 24giờ để phát hiện các tai biến sau soi, có tai biến được xử trí kịp thời tránh nguy hiểm cho người bệnh.
+ Theo dõi toàn thân: Nhiệt độ, nhịp thở, mạch huyết áp, tràn khí dưới da hoặc tràn khí màng phổi, nôn mửa, tình trạng thiếu máu…
+ Theo dõi thành bụng để phát hiện các biến chứng ngoại khoa.
– Ghi chép sổ sách soi ổ bụng là cần thiết vì:
+ Là văn bản chuyên môn cung cấp tài liệu chính xác cụ thể giúp cho chẩn đoán và theo dõi người bệnh.
+ Là văn bản pháp lý cho người làm thủ thuật.
+ Giúp nghiên cứu khoa học.
– Ghi chép biên bản soi:
+ Thủ tục hành chính: ngày soi, họ tên người bệnh, địa chỉ nghề nghiệp
+ Kết quả xét nghiệm khác
+ Chẩn đoán trước khi soi ổ bụng
+ Mục đích soi ổ bụng
+ Mô tả ổ bụng theo trình tự đã nêu phần kỹ thuật
+ Kết luận: mô tả hình ảnh qua soi ổ bụng nếu chưa rõ. Kết luận bệnh lý có tính chất khẳng định.
6. Tai biến và xử trí
6.1. Tai biến do gây tê
– Khi soi ổ bụng cho trẻ em nên gây mê, ở người lớn có thể gây tiền mê hoặc chỉ gây tê tùy theo từng người bệnh để chọ phương pháp thích hợp.Nên thử test lidocain trước khi gây tê tránh tình trạng sốc do dị ứng lidocain.
– Dùng một số thuốc gây mê, tiền mê có thể đưa đến giảm oxy mô, hạ huyết áp, nặng có thể ngừng tim đột ngột – Cần phát hiện kịp thời, cho thở oxy và các biện pháp cấp cứu hồi phục tuần hoàn và hô hấp.
6.2. Tai biến bơm hơi vào ổ bụng
– Tắc mạch do kim bơm hơi vào mạch máu nên phải thử kim thận trọng.
– Gây tràn khí dưới da do đầu kim nằm ở tổ chức ngoài phúc mạc, áp lực bên trong ổ bụng lớn hơn, phân ra các tổ chức liên kết xốp- có thể tràn khí dưới da cổ, da bụng, da bìu.
– Chọc thủng tạng rỗng trong ổ bụng: Ruột, dạ dày
– Tụ máu lan rộng ở thành bụng.
– Tràn khí màng phổi cấp: Sau sinh thiết gan chọc kim qua màng phỏi. Cần hút khí ra khỏi màng phổi, cho thở oxy và tợ tim mạch.
– Tắc mạch khí nặng nhất . Khi hơi vào mạch máu lớn các tạng trong ổ bụng.
6.3. Biến chứng trong khi soi
– Chảy máu do tổn thương ở thành bụng, mạc treo, ở gan lách
– Thủng ruột: hay gặp thủng đại tràng do chọc kim hoặc chọc Troca. Cần phẫu thuật sớm.
– Trụy tim mạch: Mạc nối lớn cuộn vào ống soi, hoặc mạc treo chẹt vào vỏ Troca khi rút Troca. Cần cấp cứu sốc, hồi phục tuần hoàn, hô hấp cho người bệnh.
6.4. Tai biến do sinh thiết, chọc dò phối hợp khi soi ổ bụng
– Chảy máu
– Chọc vào ổ mủ: Gây viêm phúc mạc do mủ chảy ra ổ bụng
– Chọc vào các tạng khác trong ổ bụng: Cần thận trọng quan sát kỹ cơ quan và mối liên quan cơ quan định làm thủ thuật.
– Tai biến trong phẫu thuật nội soi giống tai biến khi làm các thủ thuật kể trên.
Leave a Reply