Nội soi mật tụy ngược dòng can thiệp – nong đường mật bằng bóng là tiến hành nội soi mật tụy ngược dòng nong cơ Oddi với mục đích để lấy sỏi ống mật chủ hoặc nong chỗ hẹp của đường mật. Đây là một phương pháp phẫu thuật mới nhờ ứng dụng vai trò của nội soi mật tụy ngược dòng.
1. Chỉ định
– Lấy sỏi ống mật chủ
– Hẹp lành tính đường mật
– Hẹp ác tính đường mật, nong trước khi đặt stent
2. Chống chỉ định
– Người bệnh mới bị nhồi máu cơ tim
– Bệnh lý tim phổi nặng
– Dị ứng với thuốc cản quang
– Rối loạn đông máu nặng
– Giảm tiểu cầu
– Đang dùng thuốc chống kết tập tiểu cầu
3. Chuẩn bị
3.1. Người thực hiện:
1 bác sỹ chuyên làm nội soi mật tụy ngược dòng, 1 kỹ thuật viên gây mê, 3 điều dưỡng trong đó có điều dưỡng phải sử dụng được máy C- Arm.
3.2. Phương tiện, thuốc, vật tư tiêu hao
3.2.1. Phương tiện
– Phòng nội soi cho phép chiếu tia Xquang, có hệ thống oxy
– Máy tăng sáng xquang (C.Arm)
– Hệ thống máy nội soi tá tràng (máy nội soi cửa sổ bên) với kênh làm thủ thuật có đường kính 4,2mm, canun.
– Máy theo dõi lifescope và dụng cụ cấp cứu: mặt nạ, bong bóp, nội khí quản
– Áo chì 5 bộ
– Thuốc và trang thiết bị vật tư tiêu hao
3.2.2. Thuốc
– Thuốc mê và tiền mê: midazolam 5mg từ 1- 4 ống, fantanyl 0,1 mg từ 1-3 ống, propofol 20 ml 1- 4 ống
– Thuốc cản quang 50ml (telebrix, xenetix) 1-2 lọ
3.2.3. Vật tư
– 01 catheter, 01 dây dẫn (guidewire)
– 01 bóng nong dài 3 cm đường kính 8 mm để naong cơ vòng Oddi
– 01 bóng nong dài 1-2 cm đường kính tùy theo mức độ hẹp để nong các vị trí hẹp của ống mật chủ hoặc ống gan.
– 01 bơm áp lực
– Găng tay 10 đôi
– Áo mổ 02
3.3. Người bệnh
– Nhịn ăn trước khi làm thủ thuật 8 giờ.
– Đặt đường truyền tĩnh mạch
3.4. Hồ sơ bệnh án
Người bệnh được làm hồ sơ vào viện điều trị nội trú, đã được làm các xét nghiệm cơ bản, như: chức năng gan, thận, nhóm máu, đông máu cơ bản, chức năng tụy, các marker virut, điện tâm đồ.
4. Các bước tiến hành
4.1. Kiểm tra hồ sơ:
Để đảm bảo có thể tiến hành tiền mê hoặc gây mê, đảm bảo có thể tiến hành thủ thuật gây chảy máu.
4.2. Kiểm tra người bệnh:
Đánh giá chức năng sống của người bệnh để đảm bảo an toàn trước khi làm thủ thuật, đã tuân thủ nhịn ăn trước đó.
4.3. Thực hiện kỹ thuật
Sau khi người bệnh được tiền mê hoặc gây mê, sẽ tiến hành thủ thuật:
4.3.1. Đưa máy xuống tá tràng
– Máy nội soi qua thực quản “bán mù”, do đó không quan sát được toàn bộ thực quản.
– Máy nội soi vào dạ dày: đưa đầu dây nội soi qua thân vị và hang vị để đến lỗ môn vị rồi vào hành tá tràng.
– Máy qua gối trên tá tràng vào đoạn II tá tràng: Quay đầu máy soi lên trên ở vị trí trung gian và đẩy máy vào đoạn II tá tràng. Quay máy 900 sang bên phải với đầu máy quay sang phải và lên trên sẽ nhìn thấy phần giữa của đoạn II tá tràng và papilla. Rút máy ra để máy đi dọc theo góc bờ cong nhỏ và nằm trong dạ dày đoạn ngắn nhất khoảng 60-70 cm cách cung răng trên. Thường để ống soi ở vị trí ngắn nhất cho phép quan sát trực diện với papilla để luồn catheter vào papilla được thuận lợi.
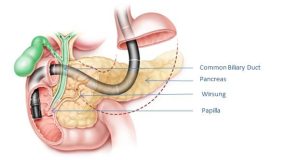
4.3.2. Tìm Papilla
Cho người bệnh nằm hơi sấp sẽ nhìn thấy trực diện papilla nằm ở đoạn DIII tá tràng có hình dáng và kích thước khác nhau. Papilla có mầu hồng sẫm hơn màu hồng của niêm mạc tá tràng, phía trên có nếp niêm mạc to trùm lên trên papilla gọi là mũ papilla, phía dưới có những nếp niêm mạc chạy dọc hội tụ vào papilla, ở đỉnh Papilla có lỗ tiết mật, có kích thước to nhỏ khác nhau, qua lỗ này có thể thấy dịch mật chảy vào tá tràng.
4.3.3. Luồn Catheter vào papilla để bơm thuốc cản quang
Việc thành công của thủ thuật này tùy theo kinh nghiệm của người làm thủ thuật, tùy theo hình dạng và tổn thương ở papilla. Để đầu catheter đối diện với papilla, đẩy từ từ vào và hướng lên vị trí 11giờ theo hướng của đường mật chính. Đưa sâu catheter vào 3- 5 cm để chụp đường mật. Tốt nhất là đầu catheter nằm sâu vào đường mật ở ngã 3 đường mật (đi qua chỗ đổ của túi mật vào ống mật chủ). Khi bơm thuốc, thuốc sẽ tỏa đều vào đường mật.
4.3.4. Bơm thuốc chụp đường mật
– Nồng độ thuốc cản quang: thuốc cản quang được pha loãng với nước cất với tỉ lệ 50%.
– Số lượng thuốc cản quang: từ 30ml – 100ml, tùy theo mức độ giãn đường mật. Khi chụp đường tuỵ không nên bơm nhiều thuốc cản quang, vì nếu bơm nhiều sẽ làm tăng áp lực đường tuỵ gây biến chứng viêm tuỵ.
4.3.5. Đưa bóng và nong cơ vòng Oddi
Đưa dây dẫn vào qua catheter sau khi chụp đường mật lên nhánh gan phải sau đó rút catheter ra, đưa bóng nong vào qua cơ vòng Oddi, sao cho vị trí cơ vòng Oddi nằm giữa của bóng. Dùng thuốc cản quang cho vào bơm áp lực để bơm vào bóng, khi nào trên màn hình tăng sáng bóng nong được bơm căng đều có nghĩa là cơ vòng Oddi đã được nong hoàn toàn.
4.3.6. Đưa bóng và nong hẹp đường mật
Về mặt nguyên tắc cũng giống nong cơ vòng Oddi chỉ khác là dùng bóng với kích cỡ khác nhau tùy theo mức độ hẹp, đưa bóng theo dây dẫn vào đúng vị trí hẹp và tiến hành bơm thuốc cản quang và nong bóng.
5. Theo dõi
– Theo dõi những biến chứng của gây mê như suy hô hấp, tụt huyết áp.
– Theo dõi phát hiện viêm tụy cấp: đau bụng, tình trạng ổ bụng, xét nghiêm amylase và lipase sau thủ thuật
– Theo dõi thủng tá tràng: tình trạng bụng, chụp cắt lớp nếu thấy nghi ngờ thủng ra kgoang sau phúc mạc
6. Xử trí tai biến
– Hàng đầu là viêm tụy cấp với tỉ lệ khoảng 5%. Nhịn ăn nuôi dưỡng tĩnh mạch dùng kháng sinh nếu có biểu hiện nhiễm trùng hoặc trước đó người bệnh có nhiễm trùng đường mật.
– Thủng tá tràng do nong cơ Oddi rất hiếm gặp. Điều trị bằng phẫu thuật.
– Chảy máu do nong cơ Oddi. Nội soi cầm máu
– Biến chứng liên quan tới gây mê: tụt huyết áp, suy hô hấp, buồn nôn hoặc nôn. Tiến hành truyền dịch, thở oxy.
Nguồn tham khảo: Bộ Y tế
Leave a Reply