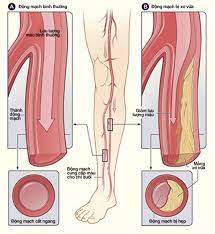
Bệnh động mạch chi dưới mạn tính có thể gây ra nhiều biến chứng và ảnh hưởng đến chất lượng cuộc sống của bệnh nhân. Việc điều trị bệnh động mạch chi dưới mạn tính đúng cách và theo dõi thường xuyên có thể giúp ngăn chặn các biến chứng và cải thiện chất lượng cuộc sống của bệnh nhân.
4. Điều trị triệu chứng đau cách hồi
4.1. Tập vận động
Tập vận động là biện pháp quan trọng, bắt buộc trong điều trị bệnh nhân BĐMCD.
Các bài tập vận động được nhân viên y tế hướng dẫn theo khuyến cáo.
Tập vận động cần có sự giám sát của nhân viên y tế, người trợ giúp, có thể sử dụng các nền tảng công nghệ hiện nay để giám sát. Khi các biện pháp giám sát là không khả thi và không sẵn có thì vẫn khuyến khích người bệnh tự tập vận động một cách tự giác.
Khi hoạt động hàng ngày bị giảm sút nghiêm trọng, cần cân nhắc biện pháp tái thông mạch kết hợp với liệu pháp tập vận động.
Bệnh nhân được hướng dẫn tập luyện ít nhất 30 – 45 phút mỗi ngày, tối thiểu 3 lần/tuần trong khoảng thời gian ít nhất là 12 tuần, sau đó đánh giá lại và tiếp tục vận động thường quy.
4.2. Sử dụng các thuốc điều trị triệu chứng
Cilostazol: được chỉ định điều trị bệnh nhân BĐMCD có đau cách hồi nhằm cải thiện triệu chứng và làm tăng quãng đường đi được. Chống chỉ định: bệnh nhân suy tim, rối loạn nhịp thất, dị ứng với cilostazol; thận trọng với bệnh nhân có
nguy cơ chảy máu cao. Liều sử dụng: cilostazol 100mg x 02 viên/ ngày uống trước ăn 30 phút hoặc sau ăn 2 giờ.
Pentoxifylline (400 mg uống 3 lần/ngày): hiện không còn được sử dụng do hiệu quả lâm sàng không đáng kể và không có lợi ích rõ ràng.
Các prostaglandin giãn mạch (Iloprost) và các yếu tố làm phát triển mao mạch chưa được chứng minh có hiệu quả trong điều trị đau cách hồi.
5. Điều trị tái thông mạch máu
5.1. Chỉ định
Các bệnh nhân giai đoạn thiếu máu chi trầm trọng hoặc giai đoạn thiếu máu cách hồi nhưng không đáp ứng với điều trị nội khoa tối ưu cần được chỉ định tái thông mạch. Có hai kỹ thuật tái thông mạch là can thiệp nội mạch và phẫu thuật làm cầu nối và/hoặc bóc tách nội mạc mạch máu.
Dựa vào thăm dò chẩn đoán hình ảnh, phân độ tổn thương theo phân loại của đồng thuận liên Đại Tây Dương Trans-Atlantic Inter-Society Consensus (TASC II):
TASC A: là tổn thương đơn giản, ưu tiên can thiệp nội mạch.
TASC B, C: là tổn thương mức độ trung bình, trong đó TASC B ưu tiên hơn can thiệp nội mạch, TASC C nghiêng về phẫu thuật làm cầu nối.
TASC D là tổn thương phức tạp, ưu tiên phẫu thuật làm cầu nối.
5.2. Chiến lược tái thông mạch trong từng trường hợp cụ thể theo khu vực tổn thương
5.2.1. Tổn thương tầng chủ – chậu
Chiến lược can thiệp nội mạch được ưu tiên chỉ định cho các tổn thương hẹp ngắn (< 5 cm).
Phẫu thuật bắc cầu nối chủ đùi nên được xem xét trong tắc chủ- chậu cho bệnh nhân phù hợp với phẫu thuật.
Ở bệnh nhân có nhiều bệnh phối hợp kèm theo, chiến lược can thiệp nội mạch nên được xem xét đầu tiên kể cả các tổn thương dài và/hoặc hai bên.
Phẫu thuật động mạch chủ nên được xem xét ở những bệnh nhân tắc động mạch chủ lan tới động mạch thận.
Trong trường hợp tổn thương kéo dài từ động mạch chậu đến động mạch đùi, kết hợp đặt stent động mạch chậu và mổ bóc nội mạc động mạch đùi hoặc làm cầu nối nên được xem xét.
5.2.2. Tổn thương tầng đùi – khoeo
Chiến lược can thiệp nội mạch được chỉ định cho những tổn thương ngắn < 25cm. Có thể lựa chọn đặt stent thì đầu và/hoặc nong bằng bóng phủ thuốc.
Ở những bệnh nhân không có nguy cơ phẫu thuật cao, phẫu thuật bắc cầu được chỉ định cho những tổn thương động mạch đùi nông dài ≥ 25cm, tĩnh mạch tự thân sẵn có và kì vọng sống > 2 năm. Tĩnh mạch hiển tự thân là lựa chọn cho bắc cầuđùi- khoeo, trong trường hợp không có bất kỳ tĩnh mạch hiển tự thân nào, việc sử dụng cầu nối nhân tạo có thể được xem xét.
Ở những bệnh nhân không phù hợp cho phẫu thuật, can thiệp nội mạch có thể xem xét ở những tổn thương dài ≥ 25cm.
5.2.3. Tổn thương tầng dưới gối
Phẫu thuật bắc cầu tĩnh mạch hiển nên được chỉ định.
6. Chăm sóc vết loét và vật lý trị liệu
Phối hợp các chuyên khoa khác: nội tiết chuyển hóa, chấn thương chỉnh hình, phục hồi chức năng…
Các vết loét nên được giữ khô và chăm sóc bằng các loại gạc mỡ không dính. Nếu có nhiễm trùng, nên sử dụng kháng sinh toàn thân.
Giữ cho bàn chân luôn sạch, tránh trầy xước hay chấn thương. Giày phải chọn loại có kích cỡ phù hợp và có da mềm để không làm sang chấn và gây thiếu máu bàn chân. Giường nằm nên được thiết kế đặc biệt để phần chân ở thấp hơn mức tim.
Chỉ định cắt cụt chi:
● Hoại tử nặng chi dưới không thể tái thông mạch.
● Tổn thương chi kèm theo nhiễm khuẩn nặng.
● Tổn thương mạch máu kèm theo tổn thương thần kinh (mất cảm giác, mấtvận động gấp, duỗi).
7. Kết luận
Tầm quan trọng của điều trị bệnh động mạch chi dưới mạn tính là rất lớn. Việc thực hiện các phương pháp điều trị như thay đổi lối sống, sử dụng thuốc điều trị và quá trình can thiệp động mạch có thể giảm đáng kể các triệu chứng của bệnh và ngăn ngừa các biến chứng. Việc sử dụng các phương pháp điều trị khác như điện xung huyệt và lazer cũng đang được nghiên cứu để áp dụng trong điều trị bệnh động mạch chi dưới.
Việc lựa chọn phương pháp điều trị tốt nhất cho từng trường hợp phụ thuộc vào tình trạng và triệu chứng của bệnh nhân, cũng như các yếu tố khác như tuổi, tình trạng sức khỏe tổng quát và lịch sử bệnh lý. Điều trị và theo dõi bệnh động mạch chi dưới định kỳ là cách hiệu quả nhất để ngăn ngừa các biến chứng và giảm thiểu tác động của bệnh đến chất lượng cuộc sống của bệnh nhân.
Leave a Reply