Hở van hai lá mạn là tình trạng 2 lá van đóng không kín, làm dòng máu trào ngược từ thất trái về nhĩ trái khi tim co bóp. Do lượng máu trào ngược về nhĩ trái cộng thêm lượng máu bình thường từ phổi đổ về làm tăng lưu lượng máu ở tim trái, hậu quả là giãn lớn nhĩ trái và thất trái nếu hở van nặng và kéo dài.
1.Nguyên nhân
1.1 Các nguyên nhân nguyên phát
- Di chứng thấp tim.
- Thoái hóa nhầy (sa van hai lá).
- Hội chứng Marfan, hội chứng Hurler.
- Thoái hóa ở người già, tăng huyết áp, đái tháo đường. Bện h lý thâm nhiễm cơ tim: A myloid, sarcoid.
1.2 Các nguyên nhân thứ phát
Khi tình trạng cấu trúc van hai lá bình thường, hở van xảy ra khi có rối loạn chức năng thất trái nặng, thất trái giãn làm cơ nhú và dây chằng bị kéo căng, đồng thời giãn vòng van khiến hai lá van không áp sát được vào nhau.
2.Phân loại
Có rất nhiều hình thái thoái hóa nhầy van hai lá từ sa một đoạn trên lá van nhỏ (bệnh lý thiếu hụt mô xơ đàn hồi) đến sa nhiều đoạn trên lá van lớn (bệnh Barlow).
Phân loại Carpentier’s hở van hai lá theo cơ chế hở van:
- Type 1: Vận động các lá van bình thường (hở van hai lá do giãn vòng van hoặc thủng van).
- Type 2: Sa lá van (hở van hai lá do giãn hoặc đứt dây chằng, cột cơ).
- Type 3: Hạn chế vận động các lá van. Type 3 được chia làm 2 loại:
- Type 3a: Hạn chế vận động các lá van thì tâm trương do dày lá van, co rút dây chằng, cột cơ (thường gặp trong thấp tim).
- Type 3b: Hạn chế vận động các lá van trong thì tâm thu (thường gặp trong HoHL do bệnh tim thiếu máu cục bộ, bệnh cơ tim giãn, do giảm chức năng tim).
3.Sinh bệnh học
- Tổn thương lá van, dây chằng, cơ nhú, hoặc thất trái đều có thể gây ra hở van. Máu phụt ngược lên nhĩ trái thời kỳ tâm thu, giống như tống máu vào ĐM chủ.
- Trong hở van hai lá nặng kéo dài, có hiện tượng giãn nhĩ trái, do đó lưu lượng và áp lực nhĩ trái tăng ít. Thất trái giãn và thể tích tống máu lớn bù trừ cho dòng hở, duy trì được phân suất tống máu. Suy thất trái là do quá tải thể tích kéo dài. Chênh áp qua lỗ van thấp làm che lấp đi dấu hiệu suy chức năng thất trái. Phân suất tống máu có thể bình thường mặc dù chức năng thất trái đã giảm.
4.Triệu chứng lâm sàng
4.1 Triệu chứng cơ năng
- Thường không có triệu chứng trong nhiều năm. Đợt tiến triển có thể gặp: Mệt (do giảm cung lượng tim), khó thở khi gắng sức, khó thở khi nằm.
- Đánh trống ngực (do tăng thể tích tống máu hoặc rung nhĩ).
- Suy thất phải ở giai đoạn cuối.
4.2 Triệu chứng thực thể
- Nhịp tim không đều nếu có rung nhĩ.
- Mỏm tim lệch trái và diện đập rộng khi có giãn thất trái.
- T1 thường mờ hoặc bình thường nếu do sa van hoặc rối loạn hoạt động của dây chằng.
- T2 tách đôi rộng, xuất hiện T3 khi tăng dòng chảy tâm trương. Đôi khi nghe thấy tiếng T4 nhất là trong hở van hai lá cấp.
- Tiếng thổi toàn tâm thu: Nghe rõ ở mỏm lan ra nách (có thể thổi giữa tâm thu nếu do sa van hoặc rối loạn hoạt động cơ nhú).
- Các dấu hiệu suy tim trái: Nhịp tim nhanh, huyết áp thấp, ran ẩm ở phổi.
- Các dấu hiệu suy tim phải: Gan to, tĩnh mạch cổ nổi, phù hai chi dưới khi bệnh tiến triển nặng.
5.Các thăm dò cận lâm sàng
5.1 Điện tâm đồ
- Nhĩ trái giãn, phì đại thất trái, giãn nhĩ phải nếu có tăng áp động mạch phổi. Rung nhĩ thường gặp trong hở van hai lá mạn tính.
- Xquang tim phổi
- Bóng tim to, giãn nhĩ trái, thất trái, ứ dịch tĩnh mạch phổi. Có thể thấy vôi hóa vòng van hai lá.
5.2 Siêu âm tim qua thành ngực
- Đánh giá giải phȁu van hai lá (loại tổn thương và phân loại hở van hai lá).
- Siêu âm màu để phát hiện và đánh giá mức độ hở van hai lá.
- Đánh giá chức năng thất trái dựa vào phân suất tống máu, đường kính cuối tâm thu và cuối tâm trương (chú ý: Trong hở van hai lá còn bù, phân suất tống máu luôn bị đánh giá quá mức do lực cản thấp ở dòng phụt ngược).
- Đánh giá áp lực động mạch phổi và chức năng thất phải.
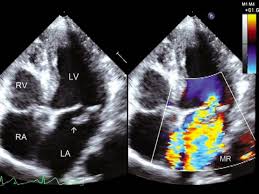
Hở van hai lá trên siêu âm
5.2 Siêu âm tim qua thực quản
Khi có sự bất hợp lý giữa các thông số hoặc khi cửa sổ siêu âm qua thành ngực không được rõ nét, siêu âm tim qua thực quản cho phép đánh giá chi tiết hơn về giải phȁu và chính xác hơn về khả năng sửa van hai lá.
Nghiệm pháp gắng sức được chỉ định khi bệnh nhân không có sự phù hợp giữa lâm sàng và mức độ hở van.
5.3 Thông tim:
- Không bắt buộc.
- Phát hiện các tổn thương van tim phối hợp và bệnh mạch vành.
Ước tính mức độ hở van hai lá theo Seller:
1/4: Chỉ có vệt cản quang vào nhĩ trái không đủ viền rõ hình nhĩ trái.
2/4: Cản quang tràn vào khắp nhĩ trái nhưng đậm độ cản quang không bằng thất trái và mất đi sau 2 – 3 nhát bóp.
3/4: Đậm độ cản quang ở nhĩ trái và thất trái bằng nhau.
4/4: Đậm độ cản quang ở nhĩ trái đậm hơn ở thất trái, xuất hiện cả cản quang ở tĩnh mạch phổi.
6.Điều trị
6.1 Điều trị nội khoa
- Các bệnh nhân có hở van hai lá mức độ nhẹ-vừa không có triệu chứng được theo dõi định kỳ thường xuyên bằng siêu âm tim.
- Các nhóm thuốc giãn mạch (ức chế men chuyển, ức chế thụ thể) có tác dụng làm tăng cung lượng tống máu của tim và hạn chế thể tích dòng hở.
- Nếu có rung nhĩ cần điều trị khống chế tần số tim thích hợp và điều trị chống đông (giữ mức PT-INR từ 2 – 3).
- Phòng ngừa viêm nội tâm mạc: Không khuyến cáo thường quy.
6.2 Điều trị phẫu thuật (theo AHA/ACC 2017)
6.2.1 Chỉ định phẫu thuật Hở van hai lá nguyên phát:
- Hở van hai lá nặng có triệu chứng, mặc dù đã được điều trị nội khoa tối ưu.
- Hở van hai lá nặng không có triệu chứng có thể cần phȁu thuật nếu có thêm một trong các yếu tố sau:
- Chức năng thất trái giảm (EF 30 – 60% hoặc đường kính thất trái cuối thì tâm thu ≥ 40 mm).
- Rung nhĩ mới xuất hiện.
- Tăng áp lực động mạch phổi > 50 mmHg.
- Cân nhắc trong các trường hợp nặng không có triệu chứng nhưng theo dõi thấy chức năng thất trái giảm dần, kích thước thất trái giãn dần trước khi EF < 60%, và đường kính thất trái cuối tâm thu < 40 mm.
6.2.2 Chỉ định phẫu thuật Hở van hai lá thứ phát:
- Can thiệp trong trường hợp hở van hai lá thứ phát chỉ cân nhắc trong một số trường hợp như:
- Bệnh nhân hở van hai lá nặng cần phȁu thuật bắc cầu nối chủ vành hoặc thay van động mạch chủ.
- Bệnh nhân hở van hai lá nặng, triệu chứng dai dẳng khi đã điều trị nội khoa tối ưu.
- Các phương pháp phȁu thuật: Sửa van hai lá hoặc thay van hai lá bằng van nhân tạo. Khả năng phȁu thuật thay van hay sửa van phụ thuộc vào tổn thương van và kinh nghiệm của từng phȁu thuật viên. Van hai lá bị sa nhiều vùng và bị vôi hóa nặng sẽ khó tiến hành sửa hơn tổn thương sa một vùng van và lá van ít bị thương tổn vôi hóa.
- Sửa van hai lá qua đường ống thông (MitraClip)
- Sửa van hai lá qua đường ống thông (hay còn gọi là thủ thuật kẹp van hai lá) là một can thiệp xâm lấn tối thiểu, dụng cụ được đưa qua đường tĩnh mạch đùi, xuyên qua vách liên nhĩ qua nhĩ trái, sau đó kẹp 2 mép van bằng một dụng cụ được thiết kế đặc biệt giúp làm giảm dòng hở van hai lá trong những trường hợp hở van hai lá nặng. Quá trình làm thủ thuật được theo dõi liên tục bằng siêu âm tim qua thực quản để đảm bảo thủ thuật hiệu quả và an toàn.
Chỉ định:
Những bệnh nhân có chỉ định loại I phȁu thuật sửa hoặc thay van hai lá, theo khuyến cáo năm 2014 và cập nhật 2017 của
Hiệp hội Tim mạch Hoa Kỳ/Trường môn Tim mạch Hoa Kỳ (AHA/ACC 2014), bao gồm:
- Hở van hai lá (3+) hoặc (4+), có triệu chứng mặc dù đã điều trị nội khoa tối ưu, EF> 30%, và/hoặc đường kính thất trái cuối tâm thu (Ds) ≤ 55 mm.
- Hở van hai lá (3+) hoặc (4+), không triệu chứng, nhưng có ít nhất một trong số những dấu hiệu sau đây:
- EF 25 – 60%
- Đường kính thất trái cuối tâm thu ≥ 40 mm
- Tăng áp lực động mạch phổi
- Rung nhĩ
- Hình thái van hai lá phù hợp với kỹ thuật kẹp van hai lá: Sa van vùng giữa (A2, P2) với khoảng cách cho phép (< 2 cm) hoặc giãn vòng van gây hở van mà khoảng cách giữa hai lá van khi đóng toàn bộ còn chạm nhau.
- Bệnh nhân không thể phȁu thuật/phȁu thuật nguy cơ cao hoặc từ chối phȁu thuật.
Chống chỉ định:
- HoHL do các nguyên nhân khác (thấp tim; viêm nội tâm mạc…). Nhồi máu cơ tim trong vòng 12 tuần.
- Cần can thiệp phȁu thuật một tổn thương khác ở tim (như làm cầu nối chủ vành, thay van động mạch chủ.).
- Viêm nội tâm mạc nhiễm khuẩn.
- Hình thái van hai lá không phù hợp với kỹ thuật kẹp van hai lá.
- Huyết khối tĩnh mạch đùi, tĩnh mạch chủ dưới hoặc huyết khối trong buồng tim.
Biến chứng thường gặp:
- Chảy máu tại vị trí chọc mạch do dùng dụng cụ kích thước lớn. Tuy nhiên tỷ lệ chảy máu này vȁn thấp hơn chảy máu sau phȁu thuật.
- Huyết khối dụng cụ kẹp van. Dụng cụ bị bong ra một phần.
- Hẹp van hai lá thứ phát sau thủ thuật. Viêm nội tâm mạc nhiễm khuẩn.
Leave a Reply