Hẹp van hai lá (HHL) vẫn còn là bệnh rất phổ biến ở nước ta cho dù tỷ lệ mắc bệnh này đã giảm nhiều ở các nước đã phát triển khác. Bình thường diện tích lỗ van 2 la là 4-6 cm2. Khi diện tích lỗ van 2 lá < 2.5cm2, dòng chảy qua van 2 lá bị cản trở tạo thành chênh áp qua van 2 lá giữa nhĩ trái và thất trái trong thời kỳ tâm trương.
1.Nguyên nhân
Nguyên nhân hàng đầu là thấp tim. Các nguyên nhân khác ít gặp, bao gồm:
- Bẩm sinh: Tổn thương đơn độc hoặc phối hợp với thông liên nhĩ (hội chứng Lutembacher).
- Vôi hóa vòng van hai lá. Bệnh tim carcinoid.
- Viêm van tim trong bệnh lupus ban đỏ hệ thống.
- Bệnh lắng đọng mucopolysaccharidoses (hội c hứng Hurler).
- Xơ chun hóa nội tâm mạc.
Hẹp van hai lá với tổn thương ở 3 mức: Dây chằng (kết dính, dày lên và rút ngắn), lá van (ban đầu cuộn lại, sau đó dày lên và cuối cùng vôi hóa) và mép van (dính lại).
2.Sinh lý bệnh học
Tăng áp lực nhĩ trái để đẩy dòng máu qua lỗ van bị hẹp, gây tăng áp lực tĩnh mạch phổi dȁn đến khó thở khi gắng sức, phù phổi, cuối cùng là phì đại và suy thất phải.
Thất trái lúc đầu chưa bị ảnh hưởng. Tuy nhiên, do giảm dòng máu đổ đầy nên cung lượng tim không được duy trì, đặc biệt là khi gắng sức, khi xuất hiện rung nhĩ mới.
3. Điều trị
3.1 Điều trị nội khoa
Điều trị phòng thấp thứ phát .
Nếu triệu chứng nhẹ: H ạn chế muối, lợi tiểu (nên thận trọng). Thuốc chống đông kháng vitamin K :
- Mục tiêu PT-INR: 2 – 3, trung bình 2,5
Chỉ định ở bệnh nhân hẹp van hai lá vừa đến nặng kèm theo ít nhất một trong các tình trạng sau: Rung nhĩ, tiền sử huyết khối – tắc mạch, nhĩ trái > 50 mm hoặc thể tích nhĩ trái trên 60 mL/m 2 , có huyết khối nhĩ trái.
- Kiểm soát nhịp tim.
- Nếu có rung nhĩ: Digoxin, chẹn beta giao cảm, hoặc chẹn kênh canxi (Verapamil hoặc Diltiazem) để kiểm soát tần số.
3.2 Điều trị can thiệp
Nong van hai lá qua da hoặc phȁu thuật thay van hai lá chủ yếu được chỉ định trên những bệnh nhân có hẹp van hai lá mức độ trung bình đến nặng (diện tích lỗ van ≤ 1,5 cm2 ).
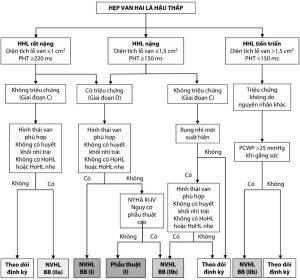
Xử trí hẹp van hai lá hậu thấp
3.1.1 Nong van hai lá bằng bóng qua da
Ưu điểm:
- Tỷ lệ thành công cao, ít biến chứng, ít xâm lấn, thời gian nằm viện ngắn. Cả i thiện đáng kể tình trạng huyết động và diện tích lỗ van.
- Thự c hiện trong một số trường hợp đặc biệt: Phụ nữ có thai, suy tim nặng, bệnh nhân trong tình trạng cấp cứu.
Đặc điểm không thuận lợi cho nong van hai lá bằng bóng:
Đặc điểm lâm sàng: Tuổi cao, tiền sử đã từng sửa van hai lá, khó thở NYHA IV, rung nhĩ dai dẳng, tăng áp động mạch phổi nặng.
Đặc điểm giải phȁu: Wilkins trên siêu âm ≥ 9, diện tích lỗ van hai lá rất nhỏ, hở van ba lá nặng.
Chống chỉ định của nong van hai lá bằng bóng qua da:
- Huyết khối nhĩ trái.
- Hở van hai lá từ mức độ vừa trở lên. Vôi hóa nặng hoặc vôi hóa hai mép van. Không dính mép van.
- Bệnh van động mạch chủ nặng kèm theo, hoặc hẹp hở van ba lá nặng có chỉ định phȁu thuật.
- Bệnh động mạch vành kèm theo có chỉ định mổ bắc cầu chủ vành. Mới có biến cố tắc mạch trong vòng 3 tháng.
Chống chỉ định tương đối: Đang trong tình trạng nhiễm trùng chưa khống chế được, rối loạn đông máu…
Biến chứng sau nong van:
- Hở van hai lá là biến chứng hay gặp nhất. Tắc mạch phía xa, đặc biệt tắc mạch não.
- Còn shunt tồn lưu sau chọc vách liên nhĩ, thường sẽ tự đóng sau 6 tháng.
- Ép tim cấp do thủng thành nhĩ hoặc thủng thành thất hay gặp khi chọc vách liên nhĩ không chính xác hoặc khi nong bằng bóng hoặc dụng cụ kim loại. Tử vo ng < 1% do ép tim cấp hoặc đột quỵ não.
Theo dõi sau thủ thuật
- Sau nong van hai lá làm lại siêu âm tim đánh giá biến chứng: Hở van hai lá, rối loạn chức năng thất trái, shunt tồn lưu qua chọc vách liên nhĩ, nếu biến chứng nặng cần cân nhắc phȁu thuật sớm.
- Theo dõi sau NVHL ít nhất 1 năm/lần, hoặc sớm hơn nếu có dấu hiệu lâm sàng.
3.1.2 Phẫu thuật van hai lá Các phương pháp phẫu thuật
- Tách van kín: M ép van bị dính được tách bằng dụng cụ qua mỏm thất trái ( không còn được khuyến cáo hiện nay ).
- Sửa van hai lá: Á p dụng trong hẹp van hai lá do thấp tim mà tổn thương vôi hóa chưa quá nặng, có thể dùng nhiều phương pháp sửa van khác nhau tùy theo tổn thương.
Thay van hai lá nếu không thể sửa: Thay van hai l á cơ học hoặc sinh học.
2 – 4% nguy cơ bị các biến cố tắc mạch hoặc xuất huyết, bao gồm đột quỵ ở bệnh nhân van hai lá cơ học (cao hơn nhiều ở bệnh nhân trẻ tuổi), và một tỷ lệ nhỏ phȁu thuật lại do rối loạn chức năng van.
Van hai l á sinh học có độ bền phụ thuộc vào tuổi bệnh nhân: K hoảng 80% không bị thoái hóa van sau 10 năm ở bệnh nhân 40 – 50 tuổi, so với 90% không bị thoái hóa van sau 10 năm ở bệnh nhân > 65 tuổi.
Phȁu thuật đốt rung nhĩ (phȁu thuật Maze) có thể kết hợp ngay khi tiến hành mổ thay/s ửa van hai lá.
Nguy cơ của phȁu thuật: Một tỷ lệ từ 1 – 2% bệnh nhân trên 65 tuổi tử vong hoặc đột quỵ sau phȁu thuật van hai lá, chủ yếu xảy ra với bệnh nhân chức năng tim thấp hoặc đồng mắc nhiều bệnh nặng khác.
Leave a Reply