Tăng áp lực nội sọ (increased intracranial pressure) là tình trạng tăng áp lực trong khoang nội sọ, gây ra áp lực trên não và các mạch máu cung cấp máu cho não. Tăng áp lực nội sọ có thể do nhiều nguyên nhân khác nhau gây nên. Tăng áp lực nội sọ là một tình trạng nguy hiểm đe dọa tính mạng và có thể gây ra các biến chứng nghiêm trọng. Việc phát hiện sớm và xử trí tăng áp lực nội sọ là rất quan trọng để đảm bảo an toàn và tối ưu hóa kết quả điều trị cho bệnh nhân.
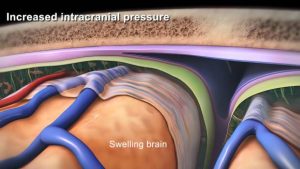
1. Khái niệm tăng áp lực nội sọ
Tăng áp lực nội sọ (ALNS) có thể gây ra phù não, thiếu máu não, hoặc tụt não rất nhanh gây tử vong hoặc tổn thương không hồi phục, vì vậy cần phải được chẩn đoán sớm và xử trí tích cực.
Ở người trưởng thành, thể tích hộp sọ khoảng 1500 ml gồm (tổ chức não chiếm 80%, máu chiếm 10%, dịch não tủy chiếm 10%.
Áp lực nội sọ bình thường là 10 mmHg, tăng ap lực nội sọkhi áp lực bên trong hộp sọ lên trên 15 mmHg.
Áp lực tưới máu não (ALTMN) lớn hơn 60 mmHg: theo công thức
ALTMN = HATB – ALNS
Trong đó:
- ALTMN: Áp lực tưới máu não
- HATB: huyết áp trung bình
- ALNS: Áp lực nội sọ
2. Nguyên nhân
– Chấn thương sọ não.
– Chảy máu não: trong nhu mô não, não thất, chảy máu dưới nhện.
– Tắc nhánh lớn động mạch não: tắc động mạch cảnh trong, động mạch não giữa…
– U não.
– Nhiễm khuẩn thần kinh: viêm não, viêm màng não, áp xe não.
– Não úng thủy.
– Các nguyên nhân có khả năng gây tăng áp lực nội sọ khác:
+ Tăng CO2 máu; giảm oxy máu.
+ Thở máy có sử dụng PEEP cao (áp lực dương cuối thì thở ra).
+ Tăng thân nhiệt.
+ Hạ natri máu.
+ Tình trạng co giật.
3. Triệu chứng
3.1. Lâm sàng
Tuỳ vào người bệnh tỉnh hay mê mà có những diến biến bệnh khác nhau.
a) Người bệnh tỉnh
– Nhức đầu thường đau tăng dần lên, đau có thể lan tỏa hoặc khu trú.
– Nôn: thường gặp trong các nguyên nhân ở hố sau.
– Rối loạn thị giác: nhìn đôi, thoáng mờ, giảm thị lực, soi đáy mắt có phù gai.
– Rối loạn thần kinh: ngủ gà, lờ đờ.
b) Người bệnh hôn mê
– Đang tỉnh đột ngột hôn mê, hoặc hôn mê sâu hơn.
– Có biểu hiện tăng trương lực cơ.
– Rối loạn thần kinh tự động (là dấu hiệu nặng):
+ Nhịp tim nhanh hoặc chậm, tăng huyết áp hoặc giảm huyết áp.
+ Rối loạn hô hấp: thở nhanh, sâu hoặc Cheyne-Stockes.
+ Rối loạn điều hòa thân nhiệt: sốt cao.
– Dấu hiệu tổn thương do tụt não:
+ Tụt thuỳ thái dương: liệt dây III, đồng tử giãn.
+ Tụt thùy hạnh nhân tiểu não: thở nhanh hoặc ngừng thở.
+ Tụt não trung tâm: biểu hiện tổn thương từ trên xuống dưới.
3.2. Cận lâm sàng
– Xét nghiệm máu: có thể xác định nguyên nhân do hạ natri máu.
– Chụp cắt lớp vi tinh (CT-scan) sọ não: có thể thấy
+ Phù não, cấu trúc não bị xô đẩy, cấu trúc đường giữa bị thay đổi.
+ Não thất giãn: do tắc nghẽn sự lưu thông của dịch não tủy.
+ Có thể thấy: chảy máu não, thiếu máu não, u não, áp xe não…
– Cộng hưởng tử (MRI) sọ não: cho biết rõ hơn về tổn thương não.
– Chụp động mạch não: xác định được dị dạng mạch não.
– Chọc dò tủy sống: khi nghi ngờ viêm màng não (chú ý để cho dịch não tủy chảy ra từ từ).
4. Chẩn đoán
4.1. Chẩn đoán xác định
– Đau đầu ngày càng tăng.
– Buồn nôn hoặc nôn.
– Có thể có rối loạn ý thức kèm theo.
– Soi đáy mắt: có phù gai thị giác.
– CTscanner sọ não hoặc chụp cộng hưởng từ sọ não: có thể xác định được nguyên nhân gây TALNS.
4.2. Chẩn đoán phân biệt
– Hôn mê: hôn mê tăng thẩm thấu, toan xeton, hạ đường máu, hôn mê gan…
– Nhìn mờ: các bệnh lý thực thể ở mắt.
– Đau đầu: các nguyên nhân do thần kinh ngoại biên, rối loạn vận mạch.
4.3. Chẩn đoán nguyên nhân
– Chấn thương sọ não: CT scanner có thể thấy hình ảnh chảy máu não, tổn thương não do đụng dập, vỡ xương sọ.
– Chảy máu não: CT scanner sọ não thấy hình ảnh chảy máu trong nhu mô não, não thất, chảy máu dưới nhện.
– U não: CT scanner hoặc MRI sọ não cho thấy vị trí, kích thước, số lượng khối u.
– Não úng thủy: CT scanner và MRI có hình ảnh não thất giãn to làm cho các rãnh cuộn não mất nếp nhăn.
– Nhiễm khuẩn thần kinh: Xét nghiệm dịch não tủy: protein tăng kèm theo bạch cầu tăng (viêm màng não mủ). Viêm màng não, áp xe não. Dịch não tủy bình thường trong viêm não….MRI có thể thấy hình ảnh viêm não, áp xe não.
– Các nguyên nhân có khả năng gây tăng áp lực nội sọ khác:
+ Tăng CO2 máu; giảm oxy máu: xét nghiệm khí máu.
+ Thở máy có sử dụng PEEP (áp lực dương cuối thì thở ra).
+ Tăng thân nhiệt: nhiệt độ > 40oC, kéo dài liên tục.
+ Hạ natri máu: xét nghệm điện giải đồ cho thấy [Na+] máu < 130 mmol/l.
+ Tình trạng co giật: xét nghiệm sinh hóa máu có CK máu tăng cao.
Tăng áp lực nội sọ là một tình trạng nguy hiểm đe dọa tính mạng và có thể gây ra các biến chứng nghiêm trọng. Việc chẩn đoán sớm tăng áp lực nội sọ là rất quan trọng để đảm bảo an toàn và tối ưu hóa kết quả điều trị cho bệnh nhân. Khi xử trí tăng áp lực nội sọ, việc chẩn đoán sớm sẽ giúp các chuyên gia y tế đưa ra phương pháp xử trí phù hợp và kịp thời để giảm thiểu nguy cơ nhiễm trùng, giảm đau và giúp bệnh nhân hồi phục nhanh chóng. Nếu không được chẩn đoán sớm, tăng áp lực nội sọ có thể gây ra các biến chứng nghiêm trọng như suy hô hấp, suy tuần hoàn, tổn thương não và thậm chí là tử vong.
Nguồn tham khảo: Bộ Y tế
Leave a Reply