Cúm là bệnh truyền nhiễm cấp tính lây lan nhanh theo đường hô hấp, do vi rút cúm gây ra với nhiều chủng khác nhau. Bệnh diễn biến đa dạng từ nhẹ đến nặng, có thể gây thành dịch lớn. Chẩn đoán bệnh dựa và lâm sàng và dịch tễ.
1. Căn nguyên gây bệnh cúm
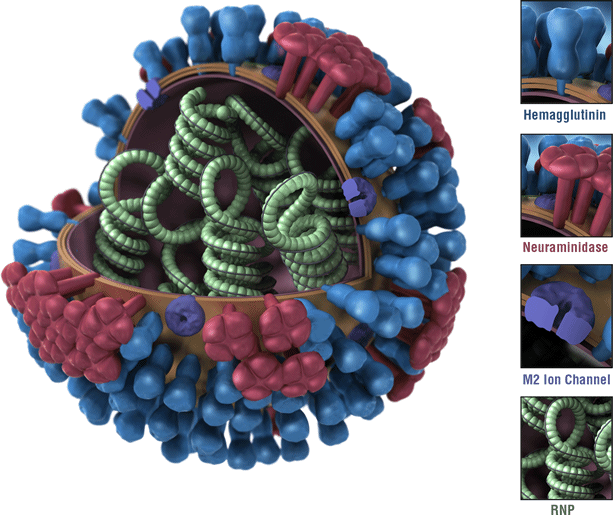
Có bốn loại vi-rút cúm: A, B, C và D. Vi-rút cúm A và B gây ra các đợt dịch bệnh theo mùa ở người (được gọi là cúm mùa) . Vi-rút cúm A là loại vi-rút cúm duy nhất được biết là gây ra đại dịch cúm. Một đại dịch có thể xảy ra khi một loại vi-rút cúm A mới và khác xuất hiện lây nhiễm cho người, có khả năng lây lan nhanh giữa người với người và con người có ít hoặc không có khả năng miễn dịch chống lại. Nhiễm vi-rút cúm C thường gây bệnh nhẹ và không được cho là gây ra dịch bệnh ở người. Vi-rút cúm D chủ yếu ảnh hưởng đến gia súc và lây lan sang các động vật khác nhưng không lây nhiễm sang người để gây bệnh.
2. Phương thức lây truyền cúm
Bệnh cúm là bệnh có khả năng lây nhiễm rất cao và lây truyền nhanh, có thể gây dịch và đại dịch. Bệnh lây lan qua đường hô hấp, qua không khí giọt nhỏ qua các giọt nhỏ nước bọt hay dịch tiết mũi họng của bệnh nhân có chứa vi rút cúm qua ho, hắt hơi. Vi rút vào cơ thể qua đường mũi họng. Tỷ lệ lây lan càng mạnh khi tiếp xúc trực tiếp và mật thiết, đặc biệt ở nơi tập trung đông người như trường học, nhà trẻ. Trong điều kiện thời tiết lạnh và ẩm thấp, tế bào đường hô hấp của người dễ bị tổn thương, làm tăng tính cảm nhiễm với bệnh.
3. Lâm sàng
3.1 Hội chứng cúm
– Sốt cao kéo dài 3 – 7 ngày. Có thể sốt 3-5 ngày rồi đỡ sốt 1-2 ngày rồi lại sốt cao trở lại.
– Viêm long đường hô hấp trên: chảy mũi, ho, hắt hơi.
– Đau họng, ho khan, khàn tiếng, đau tức ngực.
– Đau đầu: đau đầu vùng thái dương, vùng trán, ù tai, quấy khóc ở trẻ nhỏ.
– Đau cơ: đau mỏi cơ, khớp toàn thân.
3.2. Hội chứng nhiễm trùng – nhiễm độc.
Có thể gặp ở thể nặng.
– Môi khô lưỡi bẩn, mệt mỏi.
– Mạch nhanh, vã mồ hôi…
– Suy đa phủ tạng.
3.3. Triệu chứng thực thể
– Thường không thấy tổn thương tại phổi hoặc có thể nghe phổi thấy ran ngáy, rít.
4. Cận lâm sàng
- CTM: giảm bạch cầu.
- CRP: âm tính.
- X quang phổi: không có tổn thương đặc hiệu
- Tìm vi rút cúm trong dịch tỵ hầu: PCR, Test nhanh.
5. Tiêu chuẩn chẩn đoán bệnh cúm:
5.1. Trường hợp nghi ngờ cúm
Có yếu tố dịch tễ, sốt và triệu chứng viêm long đường hô hấp.
5.2. Trường hợp xác định đã mắc bệnh cúm
– Có biểu hiện lâm sàng cúm.
– Xét nghiệm dương tính khẳng định nhiễm vi rút cúm.
5.3. Người lành mang vi rút cúm
– Không có biểu hiện lâm sàng nhưng xét nghiệm có cúm.
– Những trường hợp này cũng phải được báo cáo.
6. Yếu tố nguy cơ nặng
– Trẻ nhỏ dưới 5 tuổi, đặc biệt là trẻ dưới 2 tuổi.
– Mắc bệnh mãn tính khác.
– Cơ địa suy giảm miễn dịch.
– Mắc bệnh 2 lần trong vòng 1 tháng hoặc bệnh đã giảm nhưng lại sốt cao trở lại.
7. Cúm ác tính
Thường diễn biến rất nặng và nhanh.
– Triệu chứng sớm giống như cúm thông thường.
– Sau đó diễn biến rất nhanh, xuất hiện các triệu chứng:
- Kích thích, vật vã, mê sảng.
- Khó thở, tím tái, suy hô hấp nhanh chóng, SPO2 giảm.
- Rối loạn huyết động.
- Phù phổi cấp do độc tố vi rút hoặc quá tải dịch.
- Rối loạn nhịp tim, viêm cơ tim.
- Chụp phổi: hình ảnh viêm phổi kẽ lan tỏa, tiến triển nhanh chóng, đặc hiệu của viêm phổi do vi rút.
8. Biến chứng
– Viêm phổi: khi có bội nhiễm thì bệnh nặng lên rất nhiều, có thể bội nhiễm vi khuẩn, nấm.
– Nhiễm khuẩn tai – mũi – họng.
– Tràn dịch màng phổi.
– Viêm não, màng não.
– Viêm cơ tim.
– Suy đa phủ tạng.
9. Điều trị bệnh cúm
9.1. Nguyên tắc chung điều trị:
– Bệnh nhân phải được cách ly và thông báo kịp thời cho cơ quan y tế dự phòng.
– Dùng thuốc kháng vi rút đơn độc hoặc kết hợp (oseltamivir, zanamivir) càng sớm càng tốt, kể cả các trường hợp tiếp xúc trực tiếp với người bệnh và có sốt.
– Điều trị hỗ trợ trong những trường hợp nặng.
– Điều trị tại chỗ ở những cơ sở thích hợp và yêu cầu tuyến trên giúp đỡ đối với những trường hợp nặng.
9.2. Thể thông thường:
– Chủ yếu là điều trị triệu chứng và chăm sóc nâng cao thể trạng, phòng bội nhiễm.
– Bảo đảm chế độ dinh dưỡng và chăm sóc
– Cách ly tương đối: trẻ ở phòng riêng, hạn chế tiếp xúc tránh lây lan.
– Hạ sốt: chườm ấm, paracetamon.
– Phòng co giật: khi sốt cao trên 38o5 dùng phenobacbital, seduxen….
– Vệ sinh cá nhân, nhỏ mũi dung dịch NaCl 0,9%.
– Kháng sinh: dùng khi có bội nhiễm.
– Hỗ trợ hô hấp khi có suy hô hấp:
- Nằm đầu cao 30 – 45o.
- Cho người bệnh thở oxy với lưu lượng thích hợp.
- Những trường hợp không đáp ứng với thở oxy cần hỗ trợ hô hấp bằng máy thở không xâm nhập hoặc xâm nhập.
– Phát hiện và điều trị suy đa phủ tạng.
– Những trường hợp nặng điều trị giống như cúm A (H5N1) nặng đã được Bộ Y tế ban hành.
9.3.Tiêu chuẩn ra viện:
– Nơi không có xét nghiệm RT-PCR:
- Sau khi hết sốt 3 ngày.
- Tình trạng lâm sàng ổn định.
– Nơi có xét nghiệm Real time RT-PCR:
- Sau khi hết sốt 3 ngày.
- Tình trạng lâm sàng ổn định.
- Xét nghiệm lại RT-PCR vi rút cúm A (H1N1) vào ngày thứ tư âm tính. Trong trường hợp xét nghiệm lại vào ngày thứ tư vẫn dương tính thì xét nghiệm lại vào ngày thứ sáu.
9.4. Thể ác tính:
– Thuốc kháng vi rút: chỉ định khi bệnh nhi có yếu tố nguy cơ nặng hoặc do một số chủng vi rút đặc biệt như H1N1, H5N1…… Thuốc kháng vi rút hiện tại đang dùng: Oseltamivir (Tamiflu)
– Gamaglobulin chống cúm, Interferon: chỉ định khi bệnh nặng hoặc do một số chủng vi rút đặc biệt.
– Hô hấp hỗ trợ: tùy mức độ suy hô hấp, có thể thở oxy mask, NKQ,….
– Chế độ dinh dưỡng đầy đủ, vệ sinh cá nhân, môi trường.
– Điều trị biến chứng: tùy theo biến chứng mà có xử trí phù hợp.
10. Phòng bệnh cúm
– Vắc xin: tiêm chủng đầy đủ, đặc biệt là vắc xin phòng cúm.
– Cách ly bệnh nhân, hạn chế nguồn lây.
Tài liệu tham khảo:
- Bộ Y Tế
- Cdc.gov
Leave a Reply