20-30% loét dạ dày tá tràng có biến chứng chảy máu. Biến chứng này gặp nhiều ở người lớn tuổi, đặc biệt sau khi dùng các thuốc có hại đối với niêm mạc dạ dày (NSAIDs, corticoid), hoặc ở những người có ổ loét câm (có triệu chứng của loét), hoặc do điều trị không đúng đắn. Biến chứng này có thể nguy hiểm, nội soi cầm máu ổ loét dạ dày tá tràng là một phương pháp hiệu quả trong việc điều trị.
1. Đại cương
- Soi dạ dày – tá tràng không những giúp để chẩn đoán những tổn thương gây chảy máu mà còn tiên lượng và đề ra phương pháp xử lý thích hợp.
- Tỉ lệ tử vong do biến chứng chảy máu ở ổ loét khoảng 10% trong số những bệnh nhân bị chảy máu, 80% ngừng chảy máu tự nhiên.
- Các phương pháp nội soi điều trị chảy máu tại ổ loét sẽ đạt được kết quả trong 90% trường hợp. Tỉ lệ tái phát của chảy máu do tổn thương các mao mạch tại ổ loét đã hạ từ 50% còn khoảng 10% nhờ các phương pháp cầm máu này.
- Tiên lượng chảy máu do loét dạ dày – tá tràng phụ thuộc vào các yếu tố lâm sàng như: mức độ chảy máu (tình trạng sốc), tuổi, các bệnh phối hợp (suy tim, suy hô hấp …), số lần tái phát của chảy máu.
- Phương pháp nội soi cầm máu đã làm giảm được tỷ lệ tái phát của chảy máu.
Bảng: Giá trị tiên lượng theo phân loại Forrest qua nội soi
| Loại mô tả | Xuất độ
(%) |
XH tái phát (%) | Điều trị ngoại (%) | Tử vong
(%) |
| I. Chảy máu thành tia (IA);
Chảy rỉ rả (IB) |
18 | 55 | 35 | 11 |
| IIA. Lộ mạch máu | 17 | 43 | 34 | 11 |
| IIB. Cục máu đông bám
dính |
17 | 22 | 10 | 7 |
| IIC. Những chấm khác màu | 20 | 10 | 6 | 3 |
| III. đáy ổ loét sạch | 42 | 5 | 0,5 | 2 |
– Hình ảnh nội soi khác nhau sẽ đưa ra các thông tin góp phần tiên lượng bệnh.
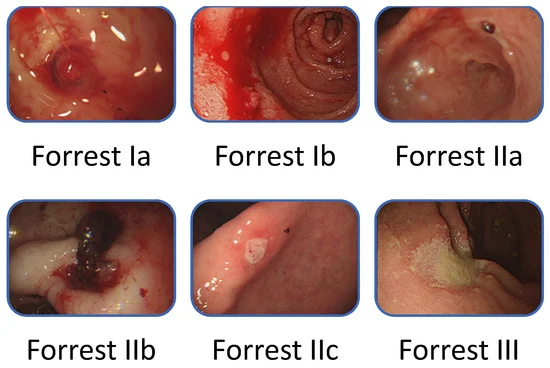
– Các phương pháp nội soi cầm máu tại ổ loét sẽ được áp dụng trong những trường hợp sau:
+ Ổ loét đang chảy máu do tổn thương động mạch hoặc mao mạch ở đáy ổ loét theo phân loại Forrest Ia, Ib, IIa và IIb.
+ Bệnh nhân có nguy cơ cao tái phát chảy máu do có các bệnh phối hợp khác.
2. Các nguyên tắc chính
2.1. Chuẩn bị bệnh nhân
- Phải hồi sức tốt cho bệnh nhân để đảm bảo ổn định tình trạng huyết động học (mạch, huyết áp ổn định).
- Vấn đề rửa dạ dày đang được bàn cãi. Nhiều nhà nội soi khuyên rằng: nên dùng máy soi có kênh hoạt động lớn (để đảm bảo không bị tắc kênh trong khi bơm rửa các cục máu đông) để bơm rửa và hút sạch các cục máu đông trong dạ dày. Nếu như không hút hết được sạch các cục máu đông trong dạ dày, làm cản trở đến việc nhận xét chính xác tổn thương thì lúc đó phải tiến hành rửa dạ dày hoặc dùng các thuốc mau làm trống dạ dày để làm sạch máu trong dạ dày trước khi soi 30 phút đến 1 giờ như erythromycin 120mg tiêm mạch hoặc metoclopramid 10mg (primperan) tiêm mạch.
- Nếu bệnh nhân có suy hô hấp hoặc rối loạn tri giác đòi hỏi phải đặt nội khí quản trong quá trình làm nội soi.
- Không dùng thuốc an thần hoặc gây tê họng nếu bệnh nhân rối loạn huyết động học vì trong trường hợp này bệnh nhân dễ bị sặc và suy hô hấp, giảm nồng độ oxy trong máu.
2.2. Chống chỉ định
- Có dấu hiệu nghi ngờ thủng dạ dày – tá tràng.
- Có dấu hiệu nhiễm khuẩn phúc mạc.
2.3. Các nguyên tắc chính về kỹ thuật
- Dùng máy nội soi có kênh hoạt động lớn hoặc có 2 kênh hoạt động.
- Nếu có máu trong dạ dày: thì trình tự quan sát tổn thương bắt đầu từ thực quản đến bờ cong nhỏ, hang vị, tá tràng và trong khi rút dần máy ra đến thân vị thì cho bệnh nhân thay đổi tư thế (nằm nghiêng trái, nằm ngửa) nhằm mục đích làm di chuyển các cục máu đông để cho việc quan sát các phần còn lại của dạ dày rõ ràng hơn.
* Chú ý: dễ có nguy cơ sặc khi thay đổi tư thế người bệnh.
- Nếu tổn thương có cục máu đông che lấp cần phải rửa trôi bằng cách bơm nước hoặc lọng cắt polyp để gắp cục máu đông, quan sát tổn thương bên dưới (1/3 trường hợp sẽ là F1a, F1b, F2a; 2/3 trường hợp sẽ là F2c).
- Tránh làm thủ thuật quá lâu vì thế phương pháp cần được thực hiện bởi một nhà nội soi có kinh nghiệm.
3. Các phương pháp cầm máu
3.1. Phương pháp đông nhiệt
3.1.1 Quang đông bằng laser Nd: YAG
– Nguyên tắc: làm đông máu bằng phương pháp bốc hơi của tổ chức niêm mạc.
- Ưu điểm: phương pháp này sử dụng tia đồng trục của khí carbonic có tác dụng quét sạch máu tại dạ dày và do đó nhận xét được rõ ràng vùng tổn thương, các ổ loét … nên chùm laser sẽ định vị được chính xác vào ổ loét.
- Nhược điểm: Laser
- Giá thành đắt.
- Phải chuyển bệnh nhân đến phòng nội soi, không thể thực hiện được thủ
- thuật tại giường bệnh vì những lý do liên quan đến dụng cụ.
- Không thể điều trị được chảy máu do các tổn thương ở tâm vị và mặt sau hành tá tràng.
- Làm bay hơi ở thành động mạch nên tăng nguy cơ tái phát chảy máu hoặc làm cho tình trạng chảy máu ồ ạt thêm.
- Kỹ thuật:
+ Đặt một sợi mạ có xung động ngắn (0,5 -1 giây) và công suất cao chiếm 70-90W vào vùng có tổn thương. Khoảng cách giữa sợi mạ và nơi tổn thương là 1 cm.
-
- Khi thấy có mạch máu tổn thương nằm ở đáy ổ loét thì bắn chùm laser vào nơi tổn thương. Lúc đầu bắn vòng theo chu vi của tổn thương và sau đó quang đông có chọn lọc vào đúng vùng mạch máu bị tổn thương.
- Để tăng hiệu quả của phương pháp bắn laser có thể phối hợp tiêm cầm máu tại chỗ bằng adrenaline vào chu vi của ổ loét.
- Biến chứng:
- Thủng 1%
- Bệnh phổi do trào ngược 10%
- Chảy máu ồ ạt tại ổ loét.
3.1.2 Đông điện
- Nguyên tắc: dùng dòng điện tạo ra nhiệt năng làm khô tổ chức và đông tổ chức, do đó tạo ra quá trình đông máu.
- Ưu điểm:
- Có thể vận chuyển dụng cụ đến làm tại giường bệnh nhân.
- Dễ dàng cầm máu.
- Nhược điểm:
- Kỹ thuật đòi hỏi phải có sự tiếp xúc trực tiếp giữa đầu dò và tổn thương nên cục máu đông dễ dính vào đầu dò, do đó giảm hiệu quả cầm máu và khi rút đèn ra sẽ dễ làm bong cục máu đông này nên dễ có nguy cơ chảy máu tái phát.
- Có một số tổn thương ở những vị trí không thể đặt được đầu dò vào nên không thực hiện được phương pháp này.
- Các loại đầu dò:
- Đầu dò đơn cực: một đầu kim loại gắn với hệ thống bơm rửa nằm ở đầu dưới của một catheter mềm. Loại này phối hợp bơm rửa được nên giảm nguy cơ dính ở tổ chức. Dòng điện truyền đi giữa điện cực sẽ được khuếch đại ở vùng có tổn thương và một bảng dây đất sẽ được tiếp xúc với da của bệnh nhân. Dòng điện sẽ dẫn qua thành ống tiêu hóa và gây nên những tổn thương ở sâu. Kĩ thuật này hiện nay không sử dụng vì gây nhiều biến chứng thủng.
- Đầu dò lưỡng cực: dòng điện để cầm máu chạy qua 2 điện cực nên tránh được sự lan truyền của dòng điện xuống tổ chức ở sâu, giảm nguy cơ thủng. Có hệ thống phun rửa qua nòng dẫn ở trung tâm nên cho phép rửa hết vết máu và nhìn rõ ràng tổn thương.
- Đầu dò nhiều cực: có 3 điện cực dương và 3 điện cực âm. Dòng điện chạy qua giữa các điện cực đó có tác dụng cầm máu.
Có hệ thống bơm rửa ở trung tâm các cực. Có 1 bơm cung cấp nước để bơm rửa các tổn thương cần điều trị.
Nhờ cách bố trí chiếu tia đặc biệt của các cực nên người ta có thể sử dụng đầu dưới và mặt bên của đầu dò, do đó có thể điều trị được cả những tổn thương ở vị trí tiếp tuyến.
Quá trình cầm máu xảy ra không sâu quá 1mm và việc bơm nước với áp lực mạnh làm quan sát tổn thương dễ dàng hơn và tránh được sự mất hơi nước của tổ chức và do đó nguy cơ thủng rất thấp.
3.2. Tiêm cầm máu
3.2.1 Ưu điểm: Kỹ thuật đơn giản, rẻ tiền, có thể áp dụng ngay tại giường bệnh, có thể tiếp cận các vị trí khó cầm máu.
3.2.2 Chất cầm máu:
- Adrenalin 1/10.000 gây co mạch tại chỗ, pha adrenalin với dung dịch muối ưu trương làm tăng đông máu.
- Cồn tuyệt đối 98% có tác dụng gây xơ.
- Polidocanol 1% có tác dụng gây xơ.
Ngoài tác dụng hóa học và dược động học của các chất này, tiêm cầm máu còn gây ra hiện tượng chèn ép cơ học vào mao mạch đang chảy máu.
3.2.3 Dụng cụ và kỹ thuật
- Kim tiêm có đầu vát ngắn khoảng 4 mm, để tránh nguy cơ thủng do tiêm quá sâu.
- Một bơm tiêm 10ml, hoặc bơm tiêm insulin để dùng trong trường hợp tiêm cồn tuyệt đối (vì chỉ được tiêm mỗi mũi 0,1 – 0,2 ml). Tuy nhiên nếu mạch máu ở trung tâm ổ loét lớn và sâu thì sẽ tiêm dung dịch xung quanh mạch máu cũng như ở miệng ổ loét.
- Biến chứng: thủng hay xảy ra khi dùng kim quá dài và tiêm khối lượng thuốc lớn. Nguy cơ này rất ít khi xảy ra khi tiêm cầm máu bằng adrenalin. Không có tác dụng phụ của thuốc.
3.3. Kẹp cầm máu
Ưu điểm: Cầm máu cơ học an toàn, hiệu quả, ít gây tổn thương mô.
Nhược điểm: đắt tiền, khó tiếp cận các tổn thương có vị trí phình vị, bờ cong nhỏ, mặt sau hành tá tràng.
Dụng cụ và kỹ thuật:
Có nhiều loại kẹp cầm máu, có thể xếp thành hai loại: loại có thể nạp lại được (to reload), loại sẵn dùng (ready to use) chỉ dùng một lần; có thể xếp loại kẹp theo số cánh: hai cánh hay ba cánh; hoặc có thể xếp loại kẹp theo cánh xoay được hay không xoay được.
Kẹp cầm máu là bước tiến quan trọng trong nội soi cầm máu, đầu tiên kẹp cầm máu được sử dụng rộng rãi ở Nhật, kế đến là Châu Âu và gần đây được chấp nhận rộng rãi ở Mỹ. Kẹp cầm máu lúc đầu dùng trong cầm máu do loét dạ dày- tá tràng là phương pháp hữu hiệu nhất; sau này kẹp cầm máu được ứng dụng rộng rãi hơn: kẹp cầm máu sau cắt đốt polyp bị chảy máu, kẹp vết thủng nhỏ sau nội soi can thiệp, kẹp đánh dấu tổn thương đường tiêu hóa trước phẫu thuật.
Nguyên tắc kẹp cầm máu: kẹp cầm máu như một chiếc kềm, chiếc kẹp nhỏ xíu được đưa qua kênh dụng cụ của ống nội soi tới sát nơi tổn thương, mở ra rồi kẹp lại sau đó rời khỏi ống dẫn và để lại tại chổ kẹp nơi tổn thương.
Về chiều sâu, kẹp cầm máu đi tới tận dưới niêm mạc kẹp mạch máu nơi đó và làm tắc mạch máu làm ngừng chảy máu, hiệu quả nhất khi chảy máu từ tiểu động mạch. Sau một thời gian kẹp cầm máu tự rời khỏi niêm mạc và đi ra ngoài theo đường tiêu hóa, 80% kẹp cầm máu còn lại sau một tháng do đó hiệu quả cầm máu lâu dài hơn các phương pháp khác.
Hai vấn đề quan trọng trong nguyên tắc sử dụng kẹp cầm máu: Phải biết rõ cách sử dụng loại kẹp cầm máu đang dùng vì mỗi loại kẹp có cách sử dụng khác nhau; cách đặt kẹp, cần đưa ống dẫn tới gần và thẳng góc với vết thương sau đó ấn mạnh hai cánh của kẹp vào hai bên bờ của vết thương. Khó nhất là đưa kẹp thẳng góc với tổn thương (ổ loét ở phần đứng bờ cong nhỏ, ở mặt sau dưới hành tá tràng) và đặt hai cánh lên hai bờ của tổn thương, vì vậy có thể đặt nhiều kẹp cho đến khi thành công, có thể kết hợp cáp trong suốt để cãi thiện tình trạng này.
Hiệu quả cầm máu ban đầu của kẹp cầm máu trong xuất huyết đường tiêu hóa trên rất cao 97,6% và tỷ lệ tái phát rất thấp 2,4%.
3.4. Đốt đông bằng Argon plasma (APC: Argon Plasma Coagulation)
Áp dụng vào năm 1994 là phương pháp đốt đông bằng điện cao tần được truyền bởi hơi Argon ion hóa, không đụng chạm tới mô.
Chỉ định tốt nhất của đốt đông bằng Argon plasma là cầm máu trong các trường hợp chảy máu do loạn sản mạch máu và giãn mao mạch.
3.5. Thắt vòng cao su
Ban đầu dùng để thắt trĩ, tiếp đến được ứng dụng trong cột thắt các búi giãn tĩnh mạch thực quản, sau này chỉ định được mở rộng để cầm máu và cắt niêm mạc trong những trường hợp đặc biệt. Cột thắt, mạch máu bị ép bởi vòng cao su sẽ ngừng chảy, mô xung quanh sẽ bị hoại tử và rớt ra sau vài ngày cùng với vòng cao su.
3.6. Cột vòng Endoloop
Endoloop (Olympus) là một vòng nhựa lắp sẵn trên ống dẫn, mở ra như một chiếc thòng lọng sau khi siết lại nó sẽ tự rời khỏi ống dẫn.
Endoloop được chế ra để cột cuống polyp bị chảy máu sau khi cắt, thường là polyp có cuống to với động mạch nằm ở giữa bị cắt quá nhanh cuống chưa kịp đông. Ngoài việc cầm máu polyp có cuống bị chảy máu sau khi cắt, người ta còn dùng Endoloop để phòng ngừa chảy máu khi dự đoán có nhiều rủi ro chảy máu khi cắt một polyp có cuống lớn, cột cầm máu những tổn thương có nhú mạch máu, để cột dãn tĩnh mạch thực quản hoặc tâm- phình vị tuy nhiên nó ít được dùng hơn là thắt vòng cao su.
3.7. Cầm máu Hemospray (HemosprayTM TC-325)
Là phương pháp cầm máu mới được ứng dụng trong vài năm gần đây. Nội soi cầm máu được trong nhiều loại tổn thương đang chảy máu như loét, u, giãn mao mạch…
Phương pháp này được sử dụng đầu tiên ở Canada và châu Âu.
Cơ chế hoạt động của phương pháp này là sử dụng loại bột vô cơ được sản xuất độc quyền phun vào nơi tổn thương, khi gặp nước loại bột này sẽ hấp thu hoặc chuyển hóa vào mô tạo thành một màng phủ bám chặt vào tổn thương (có tác dụng cầm máu cơ học) cùng với nút chặn tiểu cầu và sự hoạt hóa các yếu tố đông máu. Trong một nghiên cứu trên 20 bệnh nhân loét đang chảy máu, cầm máu của phương pháp này đạt được 95%.
Tài liệu tham khảo
- Khoa Tiêu hóa Bệnh viện Bạch Mai, Nội soi tiêu hóa, Nhà xuất bản y học, 2008.
- Bustamente- Balén et al, Hemostatic powders for gastrointestinal bleeding, WJGP 2014.
- Canard JM, Gastrointestinal Endoscopy in practice, 2011.
Leave a Reply