Viêm tiểu phế quản là bệnh hô hấp cấp tính rất hay gặp ở trẻ còn bú, vào mùa đông xuân, thời tiết ẩm. Tổn thương cơ bản của viêm phế quản cấp tính là tình trạng viêm xuất tiết, phù nề niêm mạc phế quản lan rộng và hậu quả là tắc hẹp đường thở nhỏ có đường kính <2mm làm trẻ khó thở, tím tái, nếu không phát hiện kịp thời, điều trị tích cực trẻ có thể tử vong.
1. Nguyên nhân viêm tiểu phế quản
1.1. Tác nhân nhiễm trùng
- Virus hợp bào hô hấp (RSV) chiếm 30-50% các trường hợp.
- Virus cúm và á cúm (25%)
- Virus Adenovirus (10%)
- Virus Entero
- Virus Rhino
Nếu bị bội nhiễm thêm các vi khuẩn, bệnh càng nặng hơn
1.2. Yếu tố nguy cơ
- Trẻ nằm trong vụ dịch cúm hay viêm đường hô hấp trên do VRS.
- Trẻ bị ốm do nhiễm virus trước đó (viêm mũi họng, amydal, viêm VA v.v…)
- Tuổi nhỏ < 6 tháng
- Trẻ đẻ non
- Trẻ không được bú mẹ đầy đủ
- Trẻ bị suy dinh dưỡng
- Hút thuốc lá bị động
- Bệnh tim bẩm sinh
- Bệnh phổi bẩm sinh, Bệnh xơ nang, loạn sản phế quản phổi
- Suy giảm miễn dịch
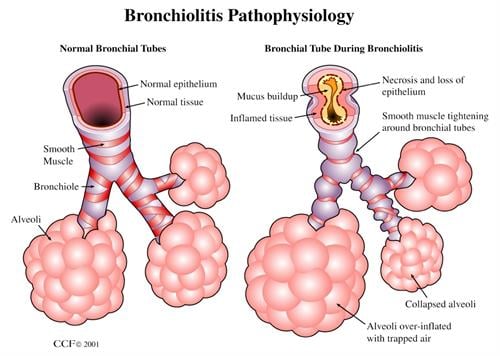
2. Cơ chế bệnh sinh viêm tiểu phế quản
Tổn thương chính là viêm tắc các phế quản nhỏ, thành phế quản nhỏ, thành phế quản dày lên ( do phù nề, thâm nhiễm tế bào lympho, có thể do sự sinh sản mau chóng của các tế bào), các phế quản bị tắc hẹp.
Trong những trường hợp nặng có thể tổn thương các biểu mô phế nang. Những tổn thương này thường có đặc tính lan toả toàn các vùng phổi. Ngoài ra do tắc hẹp các phế quản nhỏ nên khi trẻ gắng sức thở vào, không khí có thể vào được các phế nang, nhưng ở thì thở ra đường thở hẹp, thở yếu không khí bị ứ đọng trong phế nang nhiều gây hiện tượng khí phế thũng.
Có những vùng khi thở vào không qua được do bị tắc nghẽn nhiều và gây xẹp phổi.
Như vậy, ngoài hiện tượng viêm tắc phế quản, tổn thương giải phẫu bệnh còn thấy khí phế thũng và xẹp phổi.
3. Chẩn đoán viêm tiểu phế quản
Lâm sàng có giá trị gợi ý, khẳng định chẩn đoán dựa trên nuôi cấy phân lập được virus.
3.1. Tiêu chuẩn lâm sàng
– Triệu chứng cơ năng và toàn thân
- Ho, chảy nước mũi trong, sốt vừa hoặc cao.
- Thể nhẹ: những biểu hiện viêm long thuyên giảm sau vài ba ngày.
- Thể nặng: khò khè tăng, không bú được, dễ kiệt sức.
- Sau 3-5 ngày ho tăng lên, xuất hiện khó thở, thở rít, có thể nặng thì tím tái, ngừng thở.
– Thăm khám
- Nhịp thở nhanh
- Sốt vừa
- Co kéo cơ hô hấp, rút lõm lồng ngực, thở rên
- Ran rít, ran ngáy, thông khí phổi kém
- Hiện tượng ứ khí, lồng ngực căng đẩy cơ hoành xuống thấp, có thể sờ thấy gan lách.
3.2. Tiêu chuẩn cận lâm sàng
- Công thức máu ngoại vi: số lượng bạch cầu giảm hoặc bình thường, hay tăng tỷ lệ lympho.
- Khí máu: PaO2 giảm; PaCO2 tăng; Nhiễm toan hô hấp kèm theo, có giá trị đánh giá mức độ nặng của suy hô hấp.
- X-quang phổi: hình ảnh mờ lan tỏa, ứ khí, xẹp phổi từng vùng v.v…
- Xét nghiệm phát hiện virus: trong dịch tiết đường hô hấp hoặc trong tổ chức phổi hoặc phản ứng huyết thanh (ELISA).
3.3. Chẩn đoán phân biệt
- Hen phế quản: rất khó phân biệt với những cơn hen đầu
- Viêm phổi do vi khuẩn hoặc virus
- Mềm sụn thanh khí quản
- Chèn ép khí phế quản từ ngoài vào (mạch máu)
- Tắc nghẽn đường hô hấp ở trong: u, u mạch máu, hẹp khí quản
- Dị vật đường thở
- Trào ngược dạ dày thực quản
- Khó thở thứ phát sau nhiễm virus.
4. Biến chứng
4.1. Biến chứng gần
- Suy thở cấp
- Tràn khí màng phổi
- Viêm phổi – trung thất – Xẹp phổi
- Tử vong
4.2. Biến chứng xa
- Rối loạn chức năng hô hấp
- Xuất hiện từng cơn khó thở ra tái phát
- Viêm tiểu phế quản lan tỏa
5. Xử trí viêm tiểu phế quản
5.1. Xử trí cấp cứu thể nặng (Có suy hô hấp cấp)
– Liệu pháp Oxygen (FiO2 100% sau đó giảm dần)
– Hút thông đường hô hấp trên, tư thế fowler
– Thuốc giãn phế quản đường khí dung ẩm (thuốc nhóm kích thích Adrenergic như Salbutamol. Liều 0,15 mg/kg/lần) hoặc Adrenalin 0,4-0,5 ml/kg/ lần.
– Truyền nước, điện giải, cung cấp đủ theo nhu cầu bù lượng bị thiếu hụt.
– Khi suy thở không cải thiện: thở NCPAP, đặt nội khí quản, hô hấp hỗ trợ – theo dõi ở trung tâm hồi sức.
– Phối hợp vật lý trị liệu hô hấp, vỗ rung giải thoát đờm khi không có suy thở.
– Chỉ sử dụng kháng sinh trường hợp có biểu hiện nhiễm vi khuẩn thứ phát.
– Điều trị đặc hiệu antivirus bằng Ribavirin (nếu có).
– Cân nhắc khi sử dụng Corticoid nếu cần thiết có thể dùng Methylprenisolon 2 mg/kg/24h.
5.2. Điều trị các thể thông thường: (Không có suy hô hấp)
– Hút thông đường thở, giải phóng các chất xuất tiết.
– Khí dung ẩm thuốc giãn phế quản tác dụng nhanh như salbutamol (0,15 mg lần/kg) khi có co thắt phế quản hay thở rít.
– Bù đủ dịch và điện giải theo nhu cầu và thiếu hụt do thở nhanh, sốt, nôn – Vật lý trị liệu hô hấp, vỗ rung, hút đờm.
– Ăn uống đủ chất.
– Rất cân nhắc khi sử dụng kháng sinh.
6. Dự phòng
– Chưa có vaccin đặc hiệu cho tất cả các căn nguyên. Tuy nhiên có thể sử dụng một số chế phẩm kháng thể kháng virus như: Respigam (Intravenons Gamma Globulin), synagis là kháng thể đơn dòng, tiêm bắp, kháng RSV.
– Các biện pháp phòng ngừa không đặc hiệu.
– Hạn chế tiếp xúc người bệnh, biện pháp cách ly khi có bệnh.
– Rửa tay thường xuyên, không hút thuốc lá.
– Bú mẹ đầy đủ.
Leave a Reply