Bài viết sau sẽ tóm tắt sơ lược về những khả năng của Implant trong nha khoa, đồng thời với đó đề cập đến các tiêu chuẩn của sự thành công tối thiểu trên lâm sàng. Nha sĩ cần nắm vững và có cái nhìn đúng đắn về Implant Nha khoa, góp phần vào sự thành công của bệnh nhân. Cùng tìm hiểu.
1. Giới thiệu sơ lược về Implant nha khoa
Trong hơn hai thập niên vừa qua, cấy ghép implant trong xương đã có những bước phát triển nhanh chóng. Hiện nay có khá nhiều hệ thống có thể mang đến cho bác sĩ lâm sàng:
• Khả năng tích hợp xương tốt
• Khả năng phẫu thuật linh hoạt, hỗ trợ lập kế hoạch phục hình
• Được thiết kế giúp dễ thao tác và đạt thẩm mỹ
• Giảm tỷ lệ biến chứng và sửa chữa dễ dàng
• Hướng dẫn sử dụng cụ thể
• Một công ty cung cấp có uy tín và chế độ chăm sóc khách hàng tốt
Không có hệ thống implant nào là hoàn hảo tuyệt đối cả và do đó gây cho bác sĩ không ít bối rối khi phải lựa chọn. Một bác sĩ lâm sàng thường cho rằng một hệ thống mới thì tốt hơn và ít tốn kém hơn. Tuy nhiên điều trị cấy ghép nha khoa thành công hay không lại phụ thuộc vào trình độ và kinh nghiệm của phẫu thuật viên. Do đó, phần lớn chi phí điêu trị không phụ thuộc vào việc sử dụng hệ thống Implant nào mà liên quan nhiều hơn đến thời gian thao tác trên lâm sàng và labo.
2. Tiêu chuẩn của sự thành công tối thiểu
Nhiều tiêu chuẩn về sự thành công của cấy ghép nha khoa đã được công bố. Ví dụ, Albrektsson và cộng sự đã đề ra những tiêu chuẩn thành công tối thiểu:
1. Implant tích hợp cứng chắc trong xương
2. Trên phim X quang không có vùng thấu quang quanh implant
3. Sau năm đầu tiên hoạt động chức năng, mức độ tiêu xương theo chiều dọc ít hơn 0.2 mm mỗi năm
4. Không có các dấu hiệu và triệu chứng như đau, nhiễm trùng, dị cảm hoặc xâm lấn vào ống thần kinh răng dưới.
5. Nếu đạt được đầy đủ các tiêu chí trên thì tỉ lệ thành công sẽ đạt khoảng 85% sau 5 năm, và 80% sau 10 năm theo dõi.
Tiêu chuẩn tiên quyết đó là implant không được chuyển động (tiêu chuẩn 1). Theo định nghĩa, quá trình tích hợp xương tạo ra một tổ hợp cấu trúc chức năng giữa bề mặt xương và bề mặt implant.
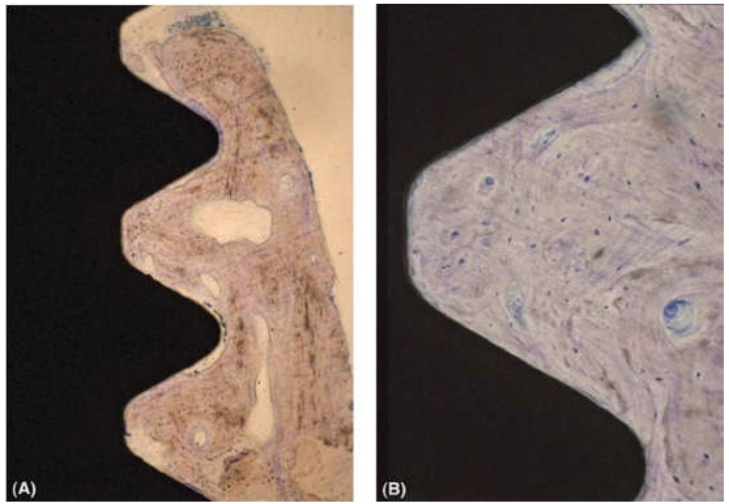
Implant vì vậy được giữ một cách cứng chắc trong xương mà không cần sự trợ giúp của các cấu trúc sợi (hay dây chằng nha chu) và do đó sẽ không có sự chuyển động hoặc vùng thấu quang quanh implant (tiêu chuẩn 2). Tuy nhiên muốn kiểm tra sự di động của một implant đang mang cầu răng cố định thì phải tháo cầu răng ra. Do đó thử nghiệm này rất khó sử dụng trên lâm sàng cũng như trong những nghiên cứu dài hạn, đặc biệt là khi các phục hồi thường được gắn bằng cement hơn là lưu giữ bằng vít. Mức xương trên phim tia X cũng rất khó ước lượng bởi vì nó phụ thuộc vào phép đo theo chiều dọc từ một điểm mốc đặc biệt nào đó.
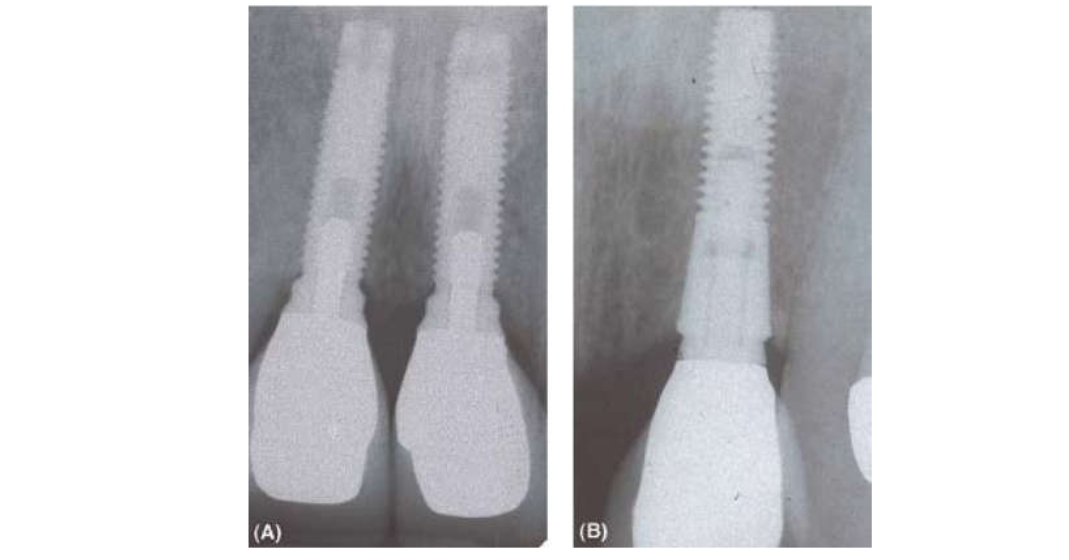
Điểm mốc này có thể khác nhau giữa các hãng và đôi khi khó xác định. Thí dụ, đỉnh phẳng của implant hệ thống của Branemark được xác định một cách dễ dàng trên một phim tia X và được dùng như một mốc để đo đạc sự thay đổi của xương. Trong nhiều thiết kế implant, người ta hy vọng có sự tái cấu trúc xương trong năm đầu tiên của hoạt động chức năng để đáp ứng với lực nhai và sự tái lập kích thước bình thường của mô mềm quanh trụ. Về sau, mức xương sẽ ổn định ở phần lớn các implant trong nhiều năm. Một tỉ lệ nhỏ implant bị tiêu xương và một giá trị trung bình đã được công bố trong y văn. Sự tiến triển hay tiếp tục tiêu xương là một dấu hiệu thất bại trong implant. Tuy nhiên gần như không thể tìm thấy một sự thống nhất chung giữa những nhà nghiên cứu và bác sĩ lâm sàng rằng mức độ tiêu xương nào là thất bại. Vì thế implant chỉ bị cho là thất bại khi nó bị lấy ra khỏi miệng. Những implant vẫn hoạt động chức năng nhưng không đạt đủ tiêu chuẩn thành công thì được gọi là “còn sống sót”. Mức độ tiêu xương trên phim tia X cũng là 1 trong những tiêu chuẩn cần thiết để đánh giá tình trạng “viêm quanh implant”, ngoài sự hiện diện của viêm mô mềm. Mức độ tiêu xương thường được tính ra số cụ thể, ví dụ >=1.8 mm, hơn là ước lượng sự tiến triển tiêu xương so với 1 điểm mốc nào đó. Khi đọc các tài liệu, phải lưu ý hiểu đúng những thuật ngữ mô tả sự thay đổi xương, ví dụ, “mức xương” diễn tả vị trí của xương so với điểm mốc tại 1 thời điểm nào đó, trong khi “tiêu xương” chỉ sự suy giảm về mức xương trong 1 khoảng thời gian.
Implant được đặt ở hàm dưới (đặc biệt là phía trước lỗ cằm) có tỷ lệ thành công cao, như vậy sẽ không có sự khác biệt rõ ràng giữa các hệ thống implant khác nhau. Ngược lại, khi cắm ghép Implant ở vùng răng sau hàm trên phải đặt implant ngắn hơn, xương lại mềm hơn nên đã cho thấy những tỷ lệ thành công khác nhau. Điều này vẫn còn được chứng minh trong các nghiên cứu thử nghiệm lâm sàng. Hiện tại không có cơ sở để cho rằng có một hệ thống ưu việt hơn.
Nguồn: Implant trong thực hành Nha khoa – Richard D.Palmer/Nhóm dịch SYD Việt Nam
Leave a Reply