Viêm màng não mủ là một trong những bệnh cấp cứu nguy hiểm, thường gặp ở trẻ em, nhiều nhất là ở lứa tuổi dưới 3 tuổi, tỷ lệ tử vong và di chứng khá cao. Bệnh cần được chẩn đoán đúng, điều trị sớm và tích cực. Sử dụng kháng sinh đóng vai trò chính trong điều trị viêm màng não mủ. Ưu tiên lựa chọn kháng sinh nhạy cảm với căn nguyên thường gặp theo lứa tuổi trong trường hợp chưa xác định được vi khuẩn gây bệnh.
1. Nguyên tắc sử dụng kháng sinh trong viêm màng não mủ
– Khả năng thấm tốt vào màng não.
– Có tính chất diệt khuẩn trong dịch não tuỷ
– Thuốc phải đủ liều và dùng theo đường tĩnh mạch. Ở những bệnh nhân không thể tiêm tĩnh mạch ngay lập tức, không nên trì hoãn việc dùng kháng sinh mà nên dùng theo đường tiêm bắp
– Ưu tiên chọn các kháng sinh nhạy cảm với các căn nguyên thường gặp trong trường hợp chưa xác định được vi khuẩn gây bệnh. Khi xác định được căn nguyên cần lựa chọn kháng sinh theo kháng sinh đồ.
2. Liệu pháp kháng sinh trong viêm màng não mủ
2.1. Khi chưa xác định được chính xác căn nguyên vi khuẩn:
Khi chưa xác định được chính xác căn nguyên vi khuẩn, liệu pháp kháng sinh được chỉ định theo lứa tuổi bệnh nhân, cụ thể như sau:
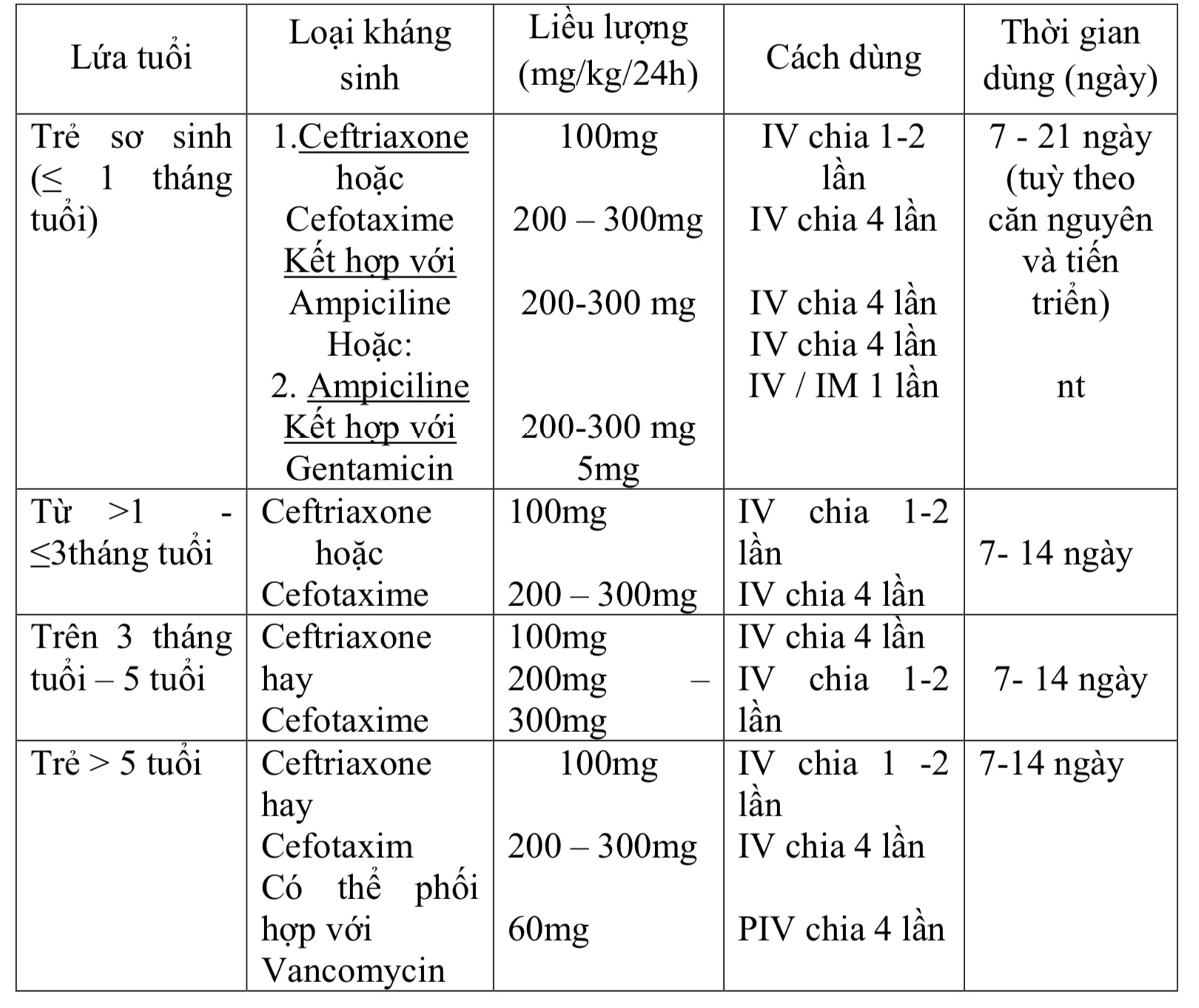
2.2. Liệu pháp kháng sinh khi đã xác định được căn nguyên gây viêm màng não mủ (có kết quả cấy dịch não tuỷ dương tính và có kháng sinh đồ):
– Với Phế cầu (S. Pneumoniae):
+ Nếu vi khuẩn còn nhạy cảm với Penicilin: Dùng Benzyl Penicilin liều 60mg/kg tiêm TM chậm cho mỗi 6 giờ (250.000UI /kg/24h).
+ Nếu không làm được hay không có kháng sinh đồ và MIC nồng độ ức chế tối thiểu (MIC) >0,125mg/l cần dùng Cefotaxime hoặc Ceftriaxone theo cách dùng tại bảng trên, phối hợp với Vancomycine 60mg/kg/24h chia 4 lần truyền tĩnh mạch , phối hợp Rifampicin 20mg/kg chia 2 lần uống . Thời gian điều trị thường phải kéo dài từ 10-14 ngày.
– Với H. Influenzae: Dùng Cefotaxime hoặc Ceftriaxone theo cách dùng tại bảng trên. Thời gian điều trị thường từ 7-10 ngày. Nếu không đáp ứng phối hợp pefloxacine 10 – 15 mg/kg/ngày chia 2 -3 lần truyền tĩnh mạch trong ngày hay Meropenem 120mg/kg/ngày chia 3-4 lần tiêm mạch hay truyền tĩnh mạch.
– Với Não mô cầu (N. Meningitidis): Penicillin G 250000UI/kg/24h; hoặc Ampicillin 200mg/kg/24h IV chia 4 lần. Cũng có thể dùng Cefotaxime hoặc Ceftriaxone theo cách dùng và liều lượng đã nêu trong bảng trên. Thời gian điều trị thường từ 5 – 7 ngày.
– Với các loại trực khuẩn đường ruột Gr (-): Dùng Cefotaxime hoặc Ceftriaxone phối hợp với Gentamycin như đã nêu trong bảng trên. Thời gian điều trị thường kéo dài hơn tới 3 tuần.
– Riêng với Listeria cần dùng Benzyl Penicilin (liều 250.000UI / Kg / 24h chia 4 lần) hoặc Ampicillin (liều 300 mg / Kg / 24h chia 4 – 6 lần). (kết hợp Trimethoprim + sulfamethoxazole liều “5 + 25” mg/Kg cho mỗi 6 giờ (“20+100”/Kg/24h), hoặc kết hợp Gentamicin theo liều 5mg/Kg/24h cho những trường hợp nặng). Thời gian điều trị thường từ 2-3 tuần.
Chú ý:
Trên những trường hợp bệnh nhân viêm màng não mủ có biểu hiện suy gan, suy thận liều kháng sinh sử dụng cần được cân nhắc, tính toán cụ thể tuỳ theo mức độ suy gan, thận và tình trạng bệnh viêm màng não mủ
3.Điều trị phối hợp
– Nếu bệnh nhân hôn mê hoặc có dấu hiệu nhiễm khuẩn nặng, đe doạ shock nhiễm khuẩn cần được điều trị, chăm sóc tại phòng cấp cứu hoặc điều trị tích cực.
– Chống phù não nếu có biểu hiện tăng áp lực sọ bằng manitol 20%
– Nếu bệnh nhân có co giật: Cắt cơn giật bằng Seduxen, liều 0,1- 0,2mg /kg/lần pha trong dung dịch NaCl 0,9% tiêm tĩnh mạch chậm cho tới khi ngừng giật. Nếu vẫn còn giật có thể tiêm lại cứ sau mỗi 10 phút nhưng không quá 3 lần. Phòng co giật bằng Barbituric (Gardenal) uống liều 5 – 20mg/kg/ngày, kết hợp với việc dùng thuốc hạ nhiệt, chống phù não, cân bằng nước, điện giải và thăng bằng toan kiềm khi cần thiết.
– Nếu bệnh nhân có suy hô hấp cần được cho thở oxy hoặc hô hấp hỗ trợ, kể cả cho thở máy khi có chỉ định.
– Chống viêm bằng Dexamethason liều 0,2-0,4 mg/kg/ngày chia 2 lần tiêm tĩnh mạch chậm trong 3 ngày đầu cho những trường hợp nặng.
– Chế độ chăm sóc và nuôi dưỡng: Bảo đảm thông khí, chống ứ đọng đờm rãi (hút đờm rãi, vỗ rung, đặt tư thế nằm ngiêng, đầu thấp…). Nếu bệnh nhân không ăn được cần cho ăn qua sonde và nuôi dưỡng hỗ trợ bằng đường tĩnh
4. Theo dõi tiến triển và biến chứng
Cần khám xét và theo dõi bệnh nhân viêm màng não mủ hàng ngày hoặc hàng giờ tuỳ theo tình trạng bệnh nặng, nhẹ về các chức năng sống (hô hấp, tuần hoàn…), tình trạng tri giác, hội chứng màng não, tình trạng nhiễm trùng…
Tiến hành các xét nghiệm cần thiết (Điện giải đồ, đường máu, khí máu…) cho những bệnh nhân nặng để giúp cho điều trị. Riêng chọc dò dịch não tuỷ thường tiến hành 3 lần: Lúc vào viện (để chẩn đoán xác định), sau điều trị kháng sinh từ 1-3 ngày (để đánh giá hiệu quả của liệu pháp kháng sinh và cân nhắc việc thay đổi kháng sinh khi cần thiết) và trước khi ra viện (để bảo đảm khỏi bệnh).
Tiêu chuẩn khỏi bệnh hoàn toàn: Hết sốt, lâm sàng hoàn toàn bình thường ít nhất 3 ngày; dịch não tuỷ trở về ngưỡng bình thường.
Một số biến chứng có thể gặp:
- Tràn dịch dưới màng cứng, ổ abces nội sọ: Thường bệnh nhân có tình trạng tăng áp lực nội sọ, các dấu hiệu nhiễm trùng vẫn dai dẳng, dịch não tuỷ vẫn biến đổi.
- Ứ dịch não thất : gặp chủ yếu ở trẻ nhỏ. Các dấu hiệu nhiễm trùng và dịch não tuỷ cải thiện nhưng có dấu hiệu tăng áp lực nội sọ, giãn đường khớp, thóp căng…Các trường hợp này cần xác định bằng chụp CT scan sọ não (với trẻ nhỏ có thể siêu âm qua thóp) và cân nhắc khả năng phối hợp điều trị ngoại khoa.
- Các biến chứng khác có thể gặp là bại não, động kinh, điếc hay giảm thính lực v.v…
Cần chú ý là tỷ lệ tử vong và các biến chứng thường xảy ra ở trẻ nhỏ, chẩn đoán muộn, điều trị không đúng.
Nguồn tham khảo:
- Bộ Y Tế
- Catherine L.Tacon and Oliver Flower (2012). Diagnosis and management of bacterial meningitis in the paediatric population: a review
Leave a Reply