Bệnh tay chân miệng là bệnh truyền nhiễm lây từ người sang người, dễ gây thành dịch do vi rút đường ruột gây ra. Hai nhóm tác nhân gây bệnh thường gặp là Coxsackie virus A16 và Enterovirus 71 (EV71). Bệnh không có thuốc điều trị đặc hiệu, do đó mục đích điều trị chủ yếu là điều trị triệu chứng và các biện pháp điều trị tích cực để duy trị (trì) chức năng sống với những trường hợp nặng.
1. Triệu chứng tay chân miệng
– Giai đoạn ủ bệnh: 3-7 ngày.
– Giai đoạn khởi phát: Từ 1-2 ngày với các triệu chứng như sốt nhẹ, mệt mỏi, đau họng, biếng ăn, tiêu chảy vài lần trong ngày.
– Giai đoạn toàn phát: Có thể kéo dài 3-10 ngày với các triệu chứng điển hình của bệnh:
- Loét miệng: vết loét đỏ hay phỏng nước đường kính 2-3 mm ở niêm mạc miệng, lợi, lưỡi, gây đau miệng, bỏ ăn, bỏ bú, tăng tiết nước bọt.
- Phát ban dạng phỏng nước: Ở lòng bàn tay, lòng bàn chân, gối, mông; tồn tại trong thời gian ngắn (dưới 7 ngày) sau đó có thể để lại vết thâm, rất hiếm khi loét hay bội nhiễm.
- Sốt nhẹ.
Biến chứng thần kinh, tim mạch, hô hấp thường xuất hiện sớm từ ngày 2 đến ngày 5 của bệnh.
– Giai đoạn lui bệnh: Thường từ 3-5 ngày sau, trẻ hồi phục hoàn toàn nếu không có biến chứng.
2. Phân độ lâm sàng bệnh tay chân miệng
2.1 Độ 1: Chỉ loét miệng và/hoặc tổn thương da.
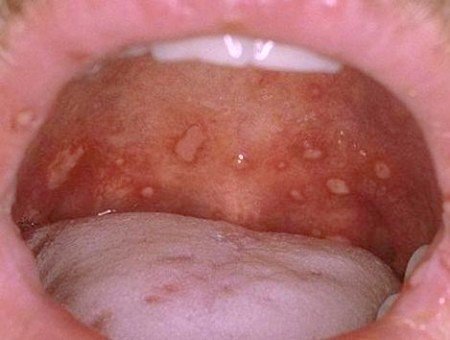
2.2 Độ 2:
Độ 2a: có một trong các dấu hiệu sau:
+ Bệnh sử có giật mình dưới 2 lần/30 phút và không ghi nhận lúc khám
+ Sốt trên 2 ngày, hay sốt trên 39 °C, nôn, lừ đừ, khó ngủ, quấy khóc vô cớ.
Độ 2b: có dấu hiệu thuộc nhóm 1 hoặc nhóm 2
* Nhóm 1: Có một trong các biểu hiện sau:
- Giật mình ghi nhận lúc khám.
- Bệnh sử có giật mình ≥ 2 lần / 30 phút.
- Bệnh sử có giật mình kèm theo một dấu hiệu sau:
+ Ngủ gà
+ Mạch nhanh > 130 lần /phút (khi trẻ nằm yên, không sốt)
* Nhóm 2: Có một trong các biểu hiện sau:
- Sốt cao ≥ 39,5°C (đo nhiệt độ hậu môn) không đáp ứng với thuốc hạ sốt.
- Mạch nhanh > 150 lần/phút (khi trẻ nằm yên, không sốt).
- Thất điều: run chi, run người, ngồi không vững, đi loạng choạng.
- Rung giật nhãn cầu, lác mắt.
- Yếu chi hoặc liệt chi.
- Liệt thần kinh sọ: nuốt sặc, thay đổi giọng nói…
2.3 Độ 3 – có các dấu hiệu sau:
- Mạch nhanh > 170 lần/phút (khi trẻ nằm yên, không sốt).
- Một số trường hợp có thể mạch chậm (dấu hiệu rất nặng).
- Vã mồ hôi, lạnh toàn thân hoặc khu trú.
- HA tâm thu tăng :
+ Trẻ < 12 tháng HA > 100mmHg
+ Trẻ từ 12 tháng đến < 24 tháng HA > 110mmHg
+ Trẻ > 24 tháng HA > 115 mmHg - Thở nhanh, thở bất thường: Cơn ngừng thở, thở bụng, thở nông, rút lõm ngực, khò khè, thở rít thì hít vào.
- Rối loạn tri giác (Glasgow < 10 điểm).
- Tăng trương lực cơ.
2.4 Độ 4: Có một trong các dấu hiệu sau:
- Sốc.
- Phù phổi cấp.
- Tím tái, SpO2 < 92%.
- Ngừng thở, thở nấc.
3. Điều trị tay chân miệng
3.1 Nguyên tắc điều trị
– Hiện nay chưa có thuốc điều trị đặc hiệu, chỉ điều trị hỗ trợ (không dùng kháng sinh khi không có bội nhiễm).
– Theo dõi sát, phát hiện sớm, phân độ đúng và điều trị phù hợp.
– Đối với trường hợp nặng phải đảm bảo xử trí theo nguyên tắc hồi sức cấp cứu (ABC…)
– Bảo đảm dinh dưỡng đầy đủ, nâng cao thể trạng.
3.2 Điều trị cụ thể:
3.2.1. Độ 1: Điều trị ngoại trú và theo dõi tại y tế cơ sở.
– Dinh dưỡng đầy đủ theo tuổi. Trẻ còn bú cần tiếp tục cho ăn sữa mẹ.
– Hạ sốt khi sốt cao bằng Paracetamol liều 10 – 15 mg/kg/lần (uống) mỗi 6 giờ.
– Vệ sinh răng miệng.
– Nghỉ ngơi, tránh kích thích.
– Tái khám mỗi 1-2 ngày trong 8-10 ngày đầu của bệnh.Trẻ có sốt phải tái khám mỗi ngày cho đến khi hết sốt ít nhất 48 giờ.
– Cần tái khám ngay khi có dấu hiệu từ độ 2a trở lên như:
+ Sốt cao ≥ 39°C.
+ Thở nhanh, khó thở.
+ Giật mình, lừ đừ, run chi, quấy khóc, bứt rứt khó ngủ, nôn nhiều.
+ Đi loạng choạng.
+ Da nổi vân tím, vã mồ hôi, tay chân lạnh.
+ Co giật, hôn mê.
3.2.2. Độ 2: Điều trị nội trú tại bệnh viện
3.2.2.1. Độ 2a:
– Điều trị như độ 1. Trường hợp trẻ sốt cao không đáp ứng tốt với paracetamol có thể phối hợp với ibuprofen 5-10 mg/kg/lần lập lại mỗi 6-8 giờ nếu cần (dùng xen kẽ với các lần sử dụng paracetamol), không dùng hạ sốt nhóm Aspirin. Tổng liều tối đa của ibuprofen là 40mg/kg/ngày.
– Thuốc: Phenobarbital 5 – 7 mg/kg/ngày, uống.
– Theo dõi sát để phát hiện dấu hiệu chuyển độ.
3.2.2.2. Độ 2b: Điều trị tại phòng cấp cứu hoặc hồi sức
– Nằm đầu cao 30°.
– Thở oxy qua mũi 3-6 lít/phút.
– Hạ sốt tích cực nếu trẻ có sốt.
– Thuốc:
- Phenobarbital 10 – 20 mg/kg truyền tĩnh mạch. Lặp lại sau 8-12 giờ khi cần.
- Immunoglobulin
Nhóm 2: 1g/kg/ngày truyền tĩnh mạch chậm trong 6-8 giờ. Sau 24 giờ nếu còn dấu hiệu độ 2b: Dùng liều thứ 2
Nhóm 1: Không chỉ định Immunoglobulin thường qui. Nếu triệu chứng không giảm sau 6 giờ điều trị bằng Phenobarbital thì cần chỉ định dùng Immunoglobulin. Sau 24 giờ đánh giá lại để quyết định liều thứ 2 như nhóm 2.
– Theo dõi mạch, nhiệt độ, huyết áp, nhịp thở, kiểu thở, tri giác, ran phổi, mạch mỗi 1- 3 giờ trong 6 giờ đầu, sau đó theo chu kỳ 4-5 giờ.
– Đo độ bão hòa oxy SpO2 và theo dõi mạch liên tục (nếu có máy).
3.2.3. Độ 3: Điều trị nội trú tại đơn vị hồi sức tích cực
– Thở oxy qua mũi 3-6 lít/phút. Đặt nội khí quản giúp thở sớm khi thất bại với thở oxy.
– Chống phù não: nằm đầu cao 30 độ, hạn chế dịch (tổng dịch bằng 1/2-3/4 nhu cầu bình thường), nếu thở máy cần tăng thông khí để giữ PaCO2 từ 30-35 mmHg và duy trì PaO2 từ 90-100 mmHg.
– Phenobarbital 10 – 20 mg/kg truyền tĩnh mạch. Lặp lại sau 8-12 giờ khi cần. Liều tối đa : 30mg/kg/24h.
– Immunoglobulin (Gammaglobulin): 1g/kg/ngày truyền tĩnh mạch chậm trong 6-8 giờ, dùng trong 2 ngày liên tục.
– Dobutamin đươc chỉ định khi suy tim mạch > 170 lần/phút, liều khởi đầu 5µg/kg/phút truyền tĩnh mạch, tăng dần 1-2,5µg/kg/phút mỗi 15 phút cho đến khi có cải thiện lâm sàng; liều tối đa 20µg/kg/phút (không dùng Dopamin).
– Milrinone truyền tĩnh mạch 0,4 – 0,75 µg/kg/phút chỉ dùng khi huyết áp cao, trong 24-72 giờ. Nếu huyết áp ổn định trong 12-24 giờ, giảm dần liều Milrinone 0,1 µg/kg/phút mỗi 30-60 phút cho đến liều tối thiểu 0,25 µg/kg/phút. Nếu huyết áp ổn định ở liều tối thiểu này trong ít nhất 6 giờ thì xem xét ngừng Milrinone.
– Điều chỉnh rối loạn nước, điện giải, toan kiềm, điều trị hạ đường huyết.
– Hạ sốt tích cực.
– Điều trị co giật nếu có: Midazolam 0,15 mg/kg/lần hoặc Diazepam 0,2- 0,3 mg/kg truyền tĩnh mạch chậm, lập lại sau 10 phút nếu còn co giật (tối đa 3 lần).
– Theo dõi mạch, nhiệt độ, huyết áp, nhịp thở, tri giác, ran phổi, SpO2, mỗi 1- 2 giờ. Nếu có điều kiện nên theo dõi huyết áp động mạch xâm lấn.
3.2.4. Độ 4: Điều trị nội trú tại các đơn vị hồi sức tích cực
– Đặt Nội khí quản thở máy: Tăng thông khí giữ PaCO2 từ 30-35 mmHg và duy trì PaO2 từ 90-100 mmHg.
– Chống sốc: Sốc do viêm cơ tim hoặc tổn thương trung tâm vận mạch ở thân não.
- Nếu không có dấu hiệu lâm sàng của phù phổi hoặc suy tim: Truyền dịch Natri clorua 0,9% hoặc Ringer lactat: 5 ml/kg/15 phút, điều chỉnh tốc độ theo hướng dẫn CVP và đáp ứng lâm sàng. Trường hợp không có CVP cần theo dõi sát dấu hiệu quá tải, phù phổi cấp.
- Đo và theo dõi áp lực tĩnh mạch trung ương.
- Dobutamin liều khởi đầu 5µg/kg/phút, tăng dần 2- 3µg/kg/phút mỗi 15 phút cho đến khi có hiệu quả, liều tối đa 20 µg/kg/phút.
– Phù phổi cấp:
- Ngừng ngay dịch truyền nếu đang truyền dịch.
- Dùng Dobutamin liều 5-20 µg/kg/phút.
- Furosemide 1-2 mg/kg/lần tiêm tĩnh mạch chỉ định khi quá tải dịch.
– Điều chỉnh rối loạn kiềm toan, điện giải, hạ đường huyết và chống phù não:
– Lọc máu liên tục hay ECMO (nếu có điều kiện).
– Immunoglobulin: Chỉ định khi HA trung bình ≥ 50mmHg
– Kháng sinh: Chỉ dùng kháng sinh khi có bội nhiễm hoặc chưa loại trừ các bệnh nhiễm khuẩn nặng khác
– Theo dõi mạch, nhiệt độ, huyết áp, nhịp thở, tri giác, ran phổi, SpO2, nước tiểu mỗi 30 phút trong 6 giờ đầu, sau đó điều chỉnh theo đáp ứng lâm sàng; Áp lực tĩnh mạch trung tâm mỗi giờ, nếu có điều kiện nên theo dõi huyết áp động mạch xâm lấn.
Tóm lại, cán bộ y tế cần phải nhận định đúng phân độ lâm sàng bệnh tay chân miệng để điều trị phù hợp. Việc điều trị đúng cách sẽ giúp bệnh nhân nhanh khỏi bệnh và hạn chế các biến chứng nặng.
Nguồn tham khảo: Bộ Y tế
Leave a Reply